De posttrombotisch syndroom is het resultaat van een flebotrombose van de diepe arm- of beenaders en komt overeen met een terugstroomcongestie met defecten in de veneuze kleppen. De oorzaak van PTS is de poging van het lichaam om zichzelf te genezen, door te proberen de aderen weer doorlaatbaar te maken na een trombose. Behandeling voor PTS richt zich op compressie en beweging.
Wat is posttrombotisch syndroom?

© vencav - stock.adobe.com
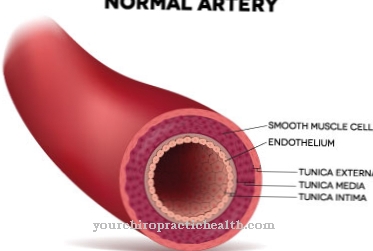
Trombose zijn lokale intravasculaire bloedstolsels in de bloedsomloop. Meestal worden ze voorafgegaan door veranderingen in de vaatwanden, afwijkingen in de bloedstroom of veranderingen in de samenstelling van het bloed. Flebotrombose is een bijzondere vorm van trombose die een trombotische occlusie van diepe aderen veroorzaakt en wordt geassocieerd met het risico op longembolie.
De diepe aderen omvatten de diepe been- en armaders. De posttrombotisch syndroom (PTS) vat de pathologische gevolgen samen van blijvende schade in het diepe been- en armadersysteem. Na een endogeen ontstekingsproces leidt de occlusie vaak tot beschadiging van de veneuze kleppen. Chronische terugstroomcongestie is het resultaat.
De armen hebben minder last van PTS dan de benen. Een posttrombotisch syndroom na flebotrombose kan zich ontwikkelen tot veneuze insufficiëntie. Er zijn vier stadia van PTS bekend: stadium I met neiging tot oedeem, stadium II met verharding, stadium III met sclerotische weefselveranderingen en stadium IV met uitgebreide ulceraties.
oorzaken
De oorzaak van PTS is flebotrombose van de diepe arm- of beenaders. De sluiting is meestal van permanente aard en duurt meerdere dagen. Het lichaam probeert het stolsel in de ader af te breken door een ontstekingsproces in de aderwand te starten. Het stolsel lost zelden echt volledig op.
De immunologisch ontstekingsreactie komt overeen met een poging tot zelfgenezing, die de vitale aderen weer doorlaatbaar moet maken. Bij ontsteking worden de veneuze kleppen in het getroffen gebied vaak aangevallen of vernietigd.
De veneuze kleppen vormen een essentieel onderdeel van het refluxmechanisme. Als ze worden vernietigd, zijn de aangetaste aderen niet langer volledig functioneel. Vanuit deze context ontwikkelt zich het posttrombotische syndroom. Bijna de helft van alle patiënten met trombose van de diepe arm- of beenaders lijdt aan het fenomeen.
Symptomen, kwalen en tekenen
Patiënten met posttrombotisch syndroom lijden aan een complex van verschillende symptomen. Het belangrijkste symptoom is verstopping van de terugstroom in de aangetaste ader. Op basis van dit fenomeen treden abnormale gewaarwordingen op in de respectievelijke ledematen, zoals een zwaar gevoel of pijn bij spanning.
Als gevolg van de tegendruk kan in de loop van de tijd oedeem ontstaan. Bovendien is er vaak een beperkte mobiliteit van de aangedane extremiteit. Symptomen verschijnen ook op de huid van de patiënt naarmate het syndroom vordert. De meest voorkomende huidsymptomen zijn trofische aandoeningen die verband houden met het dunner worden van het huidepitheel. Bovendien kunnen pigmentveranderingen optreden.
In veel gevallen is de wondgenezing in het getroffen gebied verstoord. Wondgenezingstoornissen kunnen optreden na de kleinste verwondingen, die vaak gepaard gaan met chronische ulceratie. Onderbeenzweren, zwelling en pijn zijn begeleidende symptomen van PTS. De ernst van PTS hangt af van de ernst van de oorzakelijke trombose en persoonlijke factoren zoals eerdere ziekte, beroep of geslacht.
Diagnose en ziekteverloop
De diagnose posttrombotisch syndroom wordt gesteld door middel van duplex-echografie of door middel van röntgenonderzoeken met toediening van contrastmiddel. De aderocclusies inclusief de bypass-circuits zijn meestal duidelijk zichtbaar op de afbeelding. In individuele gevallen worden veneuze trombose gedurende meerdere jaren niet herkend.
In deze gevallen kan een posttrombotisch syndroom zich ongemerkt en onvoorspelbaar ontwikkelen voordat de patiënt zelfs maar te weten is gekomen dat een trombose is opgelopen. Voor patiënten met posttrombotisch syndroom hangt de prognose af van de ernst en het tijdstip van diagnose van de initiële trombose. Hoe eerder de trombose en het bijbehorende syndroom worden herkend, hoe beter de prognose.
Complicaties
Bij dit syndroom lijden de getroffenen aan verschillende aandoeningen. In de regel treden ernstige abnormale gewaarwordingen of gevoeligheidsstoornissen op in de ledematen. Dit kan het dagelijkse leven van de patiënt bemoeilijken, met aanzienlijke beperkingen tot gevolg. In sommige gevallen zijn de getroffenen vanwege het syndroom afhankelijk van de hulp van andere mensen in hun leven.
Bewegingsbeperkingen zijn ook niet ongebruikelijk, zodat de patiënt mogelijk een loophulpmiddel nodig heeft. De meeste getroffenen lijden ook aan een verminderde wondgenezing. Zelfs kleine verwondingen kunnen leiden tot hevig bloeden of wonden die niet genezen. De gewrichten zijn ook vaak gezwollen en pijnlijk. Het syndroom heeft een zeer negatief effect op de kwaliteit van leven van de patiënt en kan ook leiden tot psychische klachten of depressie.
Behandeling van dit syndroom wordt meestal gedaan met behulp van medicatie en steunkousen. Er zijn geen complicaties. Er zijn ook verschillende therapieën nodig om de symptomen blijvend te verlichten. Het syndroom vermindert of beïnvloedt de levensverwachting meestal niet.
Wanneer moet je naar de dokter gaan?
Een arts is nodig in geval van plotselinge of intense circulatiestoornissen. Als ze stoppen of in intensiteit toenemen, moeten ze worden opgevat als een waarschuwing van het organisme. Actie is geboden, aangezien zich in ernstige gevallen acute gezondheidsbedreigende aandoeningen kunnen voordoen.
Bewegingsbeperkingen, onvast lopen, duizeligheid of interne zwakte moeten aan een arts worden voorgelegd. Als er veranderingen in de huidskleur, abnormale sensaties op de huid of pijn zijn, heeft de betrokken persoon hulp nodig. Gevoelloosheid in de ledematen, een tintelend gevoel op de huid en verminderde waarneming worden als ongebruikelijk beschouwd. Ze moeten aan een arts worden voorgelegd zodra ze enkele dagen of weken onverminderd doorgaan.
Zwelling, de vorming van zweren of oedeem moet door een arts worden opgehelderd. Raadpleeg een arts als u gevoelig bent voor druk, veranderingen in de huidlagen heeft of als u innerlijk zwaar wordt. Onregelmatigheden in de natuurlijke genezing van wonden, een verhoogde lichaamstemperatuur of een algemeen gevoel van ziekte moeten worden onderzocht en behandeld.
Het is kenmerkend voor de ziekte dat zelfs kleine wonden een problematische ontwikkeling vertonen. Als de betrokkene een afname van de fysieke prestaties opmerkt, als de vermoeidheid snel optreedt, als zich een algemene malaise ontwikkelt of als er een lage mate van veerkracht is, moet medische hulp worden gezocht.
Behandeling en therapie
Voor patiënten met posttrombotisch syndroom staat het basisprincipe van het gebruik van compressie centraal in de behandeling. Compressies kunnen extern worden toegepast door compressieverbanden aan te brengen met of geïnitieerd met medische compressiekousen. De spierpomp moet worden geactiveerd tijdens compressietherapie.
Om deze reden moet de patiënt de aangedane extremiteit regelmatig en actief bewegen, bijvoorbeeld door te fietsen of te lopen. De oefeningseenheden mogen de aangedane extremiteit niet overbelasten. Extreme duursporten moeten daarom worden vermeden. In de rustpositie wordt de aangedane extremiteit idealiter verhoogd om extra verlichting te bieden aan het beschadigde veneuze systeem.
In individuele gevallen krijgen patiënten diuretica. Een anticoagulans met remmers zoals coumarines wordt vaker gebruikt om herhaalde trombose te voorkomen. Het basisprincipe voor de therapietijd is lopen en liggen in plaats van staan en zitten. Het recente verleden heeft aangetoond dat consistente compressietherapie alleen de ziekte niet voldoende kan bestrijden.
Beweging is daarom een onontkoombare stap in therapie. In ernstige gevallen van PTS moeten beschadigde aderen mogelijk worden vervangen. Voor dit doel worden ofwel donoraders getransplanteerd of worden aderdelen geproduceerd met behulp van moderne technologie zoals de 3D-printer en gebruikt voor de patiënt.
preventie
Het posttrombotische syndroom kan worden voorkomen voor zover trombose van de diep veneuze systemen kan worden voorkomen. Zolang er geen trombose is, kan er geen posttrombotisch syndroom zijn. Preventieve maatregelen in het kader van trombose zijn bijvoorbeeld een uitgebalanceerd dieet met voldoende vochtinname en voldoende beweging. Onthouding van nicotine wordt ook als een preventieve maatregel beschouwd. Bovendien worden langdurig zitten of staan niet aanbevolen.
== nazorg Bijna elke tweede patiënt ontwikkelt een posttrombotisch syndroom na een diepe veneuze trombose. De symptomen kunnen dan zo ernstig worden dat ze kunnen leiden tot enorme beperkingen in het dagelijks leven en het vermogen om te werken. Volledige genezing is nauwelijks mogelijk, dus nazorg is erop gericht de doorbloeding te verbeteren en bestaande pijn te verminderen.
Een consequente en regelmatige vervolgbehandeling met vervolgonderzoeken is daarom essentieel. De basispijlers van de nazorg zijn consistente compressietherapie met compressiekousen (meestal levenslang) en het behouden en verbeteren van de mobiliteit van de getroffen patiënten. Dit gebeurt onder meer door aangepaste fysiotherapie met verbetering en instandhouding van spieractiviteit in de getroffen gebieden.
Dit zorgt voor een betere spierpompfunctie. Dit vermindert op zijn beurt de symptomen van congestie. Met name het arthrogene congestiesyndroom (verstijving van de enkel) moet worden voorkomen. Evenzo effectief en noodzakelijk is het voorschrijven van lymfedrainage om gevoelens van spanning en congestiesymptomen te voorkomen.
Bovendien moet voor een zorgvuldige huidverzorging worden gezorgd. De huid is vatbaarder voor verwondingen en voor infectieuze ziekteverwekkers, die in het ergste geval kunnen leiden tot complicaties zoals sepsis. Daarom moeten, zoals vermeld, regelmatige medische controles worden uitgevoerd om de ontwikkeling van veneuze ulcera tegen te gaan.
U kunt dat zelf doen
Bij posttrombotisch syndroom (PTS) dient de patiënt altijd actief te zijn. Want vooral als de ziekte nog niet te ver is gevorderd, helpt veel beweging het lichaam om de bijwerkingen van het syndroom tegen te gaan. Ongeacht of de aderen in de armen of benen zijn aangetast, worden sporten en soorten oefeningen zoals wandelen, fietsen, wandelen enz. Aanbevolen. Overbelasting moet echter worden vermeden.
Over het algemeen geldt de volgende regel voor de patiënt: “Het is beter om te rennen en te liggen dan te staan en te zitten.” Als je gaat liggen, moet je er echter ook voor zorgen dat de aangedane ledematen consequent hoog zijn. Tegelijkertijd moeten de getroffen gebieden worden gecomprimeerd. Dit kunt u het beste doen met steunkousen en / of compressieverbanden. Volgens de instructies van de arts moeten ze meestal constant worden gedragen. Aangezien dit door de patiënt vaak als onaangenaam wordt ervaren, vereist deze therapeutische maatregel een hoge mate van therapietrouw. Een compressiekous of -slang ondersteunt niet alleen het veneuze systeem, maar beschermt ook de huid tegen verwondingen.
Als het posttrombotisch syndroom (PTS) al gevorderd is, hebben patiënten vaak last van vochtretentie en gewrichtsontsteking. De ontsteking kan voorzichtig door de patiënt zelf worden gekoeld. In het geval van vochtophoping, moet u een arts raadplegen, die waterstuwende middelen (diuretica) kan voorschrijven.





.jpg)