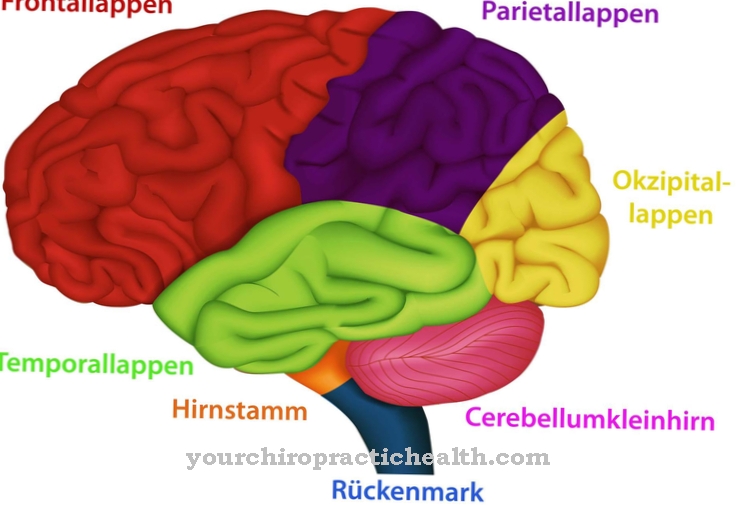
Net zo Erythroderma is een roodheid van de huid die overal in het lichaam voorkomt. Het is een verzamelnaam voor verschillende huidziekten.
Wat is erythrodermie?

© ksenia_bravo - stock.adobe.com
Artsen spreken van erythrodermie als de huid over het hele lichaam rood is. Er is een ontsteking van de huid die verband houdt met het uitzetten van de bloedvaten. Als gevolg hiervan is er verlies van proteïne, zouten en vocht. In het ergste geval kunnen volgende infecties zelfs het leven in gevaar brengen. Erythrodermie is geen onafhankelijke ziekte. Het is eerder een symptoom dat wordt veroorzaakt door verschillende ziekten.
Erythroderma is een verzamelnaam voor meerdere dermatosen (huidaandoeningen). Een ander typisch kenmerk van erythrodermie is schilfering van de huid. Als de symptomen alleen in bepaalde delen van het lichaam voorkomen, spreken we van suberythrodermie, die als een speciale vorm wordt geclassificeerd. Erythrodermie komt twee keer zo vaak voor bij vrouwen als bij mannen. De gemiddelde aanvangsleeftijd ligt tussen de 50 en 60 jaar.
oorzaken
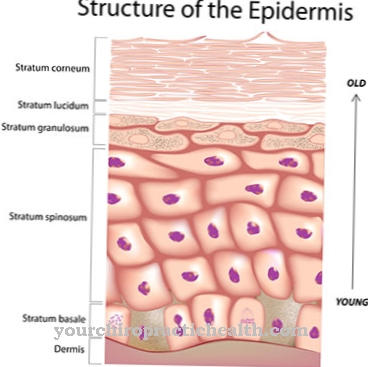
Erythrodermie is een manifestatie van een versnelde celvernieuwing van de epidermis, waarvan de oorzaak nog niet is vastgesteld. In de regel verschijnt erythrodermie samen met een onderliggende huidziekte.
Dit kan seborroïsche dermatitis, contacteczeem, atopisch eczeem, pityriasis rubra pilaris of psoriasis zijn.
Het gebruik van bepaalde medicijnen kan echter ook erythrodermie veroorzaken. Deze medicijnen omvatten sulfonamiden, penicilline, barbituraten, fenytoïne of isoniazide. Malinomen zoals leukemie (bloedkanker), adenocarcinomen of mycosis fungoides worden ook als triggers beschouwd. Ongeveer 25 procent van alle patiënten heeft echter geen onderliggende ziekte.
In de geneeskunde is erythrodermie verdeeld in twee vormen: dit zijn primaire erythrodermie en secundaire erythrodermie.
- De primaire vorm toont zich zonder eerdere ziekte en geeft een reactie op een acuut proces. Het komt onder meer voor bij het Sézary-syndroom, mycosis fungoides, een uitbarsting van geneesmiddelen of erythrodermie op oudere leeftijd bij mannen.
- Secundaire erythrodermie ontstaat uit een huidziekte die van tevoren bekend is. Het komt vaker voor dan de primaire vorm en komt voor bij psoriasis of atopisch eczeem. Psoriasis is goed voor ongeveer 25 procent van erythrodermie.
Uw medicatie vindt u hier
➔ Geneesmiddelen tegen roodheid van de huid en eczeemSymptomen, kwalen en tekenen
In de regel verschijnen de symptomen van erythrodermie overal in het lichaam van de getroffen persoon. Dit leidt tot roodheid van de huid over het hele lichaam. De getroffenen hebben ook last van koude rillingen en koorts. Bovendien hebben de getroffenen last van jeuk en een algemeen gevoel van ziekte, waardoor de patiënten er ook moe en uitgeput uitzien en dus niet deelnemen aan het dagelijks leven. Het erytheem is aanvankelijk diffuus en manifesteert zich in de vorm van puistjes. In het verdere verloop breidt de roodheid van de huid zich uit naar bijna het hele lichaam.
De roodheid heeft ook een negatief effect op de regulering van de lichaamstemperatuur, zodat getroffenen vaak zweten of bevriezen. Patiënten moeten zich vaak warm kleden. Erythrodermie kan ook leiden tot deficiëntieverschijnselen of verschillende verlies van voedingsstoffen als de roodheid aanhoudt.
Omdat er ook sprake is van uitgebreide peeling van de huid (epidermis), heeft dit een negatief effect op de regulering van de lichaamstemperatuur. Om deze reden vertonen de patiënten een verhoogde gevoeligheid voor kou door warmteverlies door de uitzetting van de bloedvaten. De getroffen mensen trekken vaak warme kleren aan omdat ze het koud hebben.
Andere problemen zijn een tekort aan voedingsstoffen, dat wordt veroorzaakt door een uitgesproken eiwitverlies, en de toename van de stofwisseling met een hyperkatabole status. Het transdermale vochtverlies vertoont ook hypovolemie, waarbij de hoeveelheid bloed in de bloedbaan wordt verminderd.
Door uitgebreide verwijding van de perifere bloedvaten (vasodilatatie) bestaat ook het risico op hartfalen. In extreme gevallen kan het leven in gevaar zijn. De symptomen van erythrodermie kunnen ook een negatief effect hebben op de psychische toestand van de persoon in kwestie, zodat sommige patiënten ook lijden aan depressie of andere psychische stoornissen.
diagnose
Om erythrodermie te diagnosticeren, kijkt de behandelende arts eerst naar de medische geschiedenis van de patiënt. Hij zal dan een lichamelijk onderzoek doen. Als er naast de typische symptomen ook een herkenbare huidziekte is, kan een oorzakelijk verband worden gelegd. Als mycosis fungoides wordt vermoed, wordt weefsel verwijderd (biopsie).
Een bloedtest onthult vaak hypocalciëmie, ijzertekort of hypoproteïnemie. In sommige gevallen kan erythrodermie levensbedreigend zijn. Om deze reden moet de patiënt meestal naar een ziekenhuis. Er bestaat dus een risico op aanzienlijke complicaties.
Wanneer moet je naar de dokter gaan?
Roodheid van de huid wordt als ongebruikelijk beschouwd, ongeacht waar deze op het lichaam voorkomt. Een arts moet worden gezien zodra ze spontaan verschijnen of als ze zich verder verspreiden. Als de huidveranderingen na enkele weken of maanden terugkeren, moeten ze aan een arts worden voorgelegd om de oorzaak op te helderen. Als er nog meer klachten optreden, is er reden tot bezorgdheid. Open wonden kunnen leiden tot het binnendringen van ziektekiemen, die extra ziekten veroorzaken.
Jeuk, zwelling of droge huidlagen moeten worden onderzocht en behandeld. Als de huid rood wordt na inname van medicatie of het nemen van bepaalde voedingsmiddelen, kan er sprake zijn van intolerantie. Een arts moet worden gezien voor een allergietest om de oorzaak op te helderen. Schilfering van de huid duidt op droogheid van de huidlagen. Verlichting kan worden bereikt met een geschikt medicijn. Als de veranderingen in de huid psychische problemen of stemmingswisselingen veroorzaken, moet de betrokken persoon hulp zoeken.
Veranderingen in gedrag, een sociale terugtrekking of gevoelens zoals schaamte verminderen het algemeen welzijn. Als de betrokkene tekenen van ontsteking op de huid opmerkt, moet hij een arts raadplegen. Hij heeft medische behandeling nodig als zich pus, pijn of een verhoogde lichaamstemperatuur ontwikkelt. Parasitaire sensaties van de huid zijn even ongebruikelijk en moeten door een arts worden gecontroleerd.
Artsen & therapeuten bij u in de buurt
Behandeling en therapie
De behandeling van erythrodermie hangt af van de omvang en triggers. Aangezien de bijbehorende symptomen vaak tot een levensbedreigende aandoening leiden, moet in ernstige gevallen altijd een intramurale therapie worden gegeven. Dit geldt vooral voor acute en ernstige erythrodermie, omdat het bijzonder gevaarlijk is. Maar zelfs bij een sluipende vorm van de ziekte, moet de behandeling vanaf een bepaalde ernst in het ziekenhuis plaatsvinden. Daar krijgt de patiënt medicijnen zoals cortison en voldoende vocht.
Het is vooral belangrijk om dreigende uitdroging (uitdroging) tegen te gaan als gevolg van het aanzienlijke vochtverlies tijdens de behandeling.Hetzelfde geldt voor het verlies van proteïne en warmte, en voor de vaatverwijding van de perifere bloedvaten, die het hart en de bloedsomloop belasten.
Medicijnuitbarstingen kunnen bij erythrodermie niet altijd worden uitgesloten. Om deze reden worden alle medicijnen stopgezet of omgeschakeld als onderdeel van de therapie. Bovendien mag de zieke alleen medicijnen krijgen die hij absoluut nodig heeft. De patiënt krijgt verzachtende middelen om voor de huid te zorgen. Als de erythrodermie ernstig is, worden glucocorticoïden zoals prednison gegeven. De patiënt slikt aanvankelijk gedurende tien dagen systemisch 40 tot 60 milligram.
Outlook & prognose
Erythrodermie is tegenwoordig heel goed te behandelen. Als de aandoening in een vroeg stadium wordt herkend, is medicamenteuze behandeling meestal voldoende om de symptomen en het ongemak te verlichten. Zodra de erythrodermie is verdwenen, zijn er meestal geen verdere symptomen. Als de ziekte te laat wordt herkend of niet voldoende wordt behandeld, kan de roodheid zich uitbreiden naar andere delen van het lichaam.
Medicamenteuze behandeling kan de symptomen verminderen, maar littekens en pigmentatiestoornissen kunnen blijven bestaan. Erythrodermie heeft over het algemeen een goede prognose. Bij een passende behandeling verdwijnt de pathologische roodheid van de huid binnen enkele dagen tot weken. De verantwoordelijke dermatoloog kan een exacte prognose maken, rekening houdend met het verloop van de ziekte en de gezondheidstoestand van de patiënt.
Om een langdurige verbetering van het uiterlijk van de huid te bereiken, moet de onderliggende ziekte worden behandeld. Anders kan erythrodermie keer op keer voorkomen, wat de teint steeds slechter maakt. De levensverwachting wordt niet verminderd door erythrodermie. De levensverwachting kan alleen worden verlaagd als de onderliggende ziekte ernstig is, zoals ichthyosis, naarmate de ziekte voortschrijdt.
Uw medicatie vindt u hier
➔ Geneesmiddelen tegen roodheid van de huid en eczeempreventie
Er zijn geen preventieve maatregelen bekend tegen erythrodermie. Als de aandoening wordt veroorzaakt door bepaalde medicijnen, is het noodzakelijk om ze te staken of te vervangen door andere medicijnen.
Nazorg
Bij erythrodermie heeft de patiënt slechts zeer beperkte mogelijkheden voor nazorg. De patiënt is primair afhankelijk van medische behandeling om de symptomen blijvend te verlichten en verdere complicaties te voorkomen. Omdat erythrodermie zichzelf niet kan genezen, is een vroege diagnose en behandeling van deze ziekte erg belangrijk om de verspreiding van de symptomen te beperken.
In de meeste gevallen worden de symptomen behandeld met medicijnen of zalven en crèmes. De getroffen persoon moet ervoor zorgen dat ze regelmatig worden ingenomen en aangebracht, en moet ook een arts raadplegen. Aangezien erythrodermie ook kan leiden tot ernstige uitdroging, is het raadzaam ervoor te zorgen dat u altijd voldoende water drinkt.
Dit is de enige manier om de symptomen volledig te verlichten. Zelfs na een succesvolle behandeling van erythrodermie is de patiënt afhankelijk van regelmatige medische onderzoeken. Als de symptomen terugkeren, is verdere behandeling noodzakelijk. De levensverwachting van de patiënt wordt niet verminderd door de ziekte. In sommige gevallen kan contact met andere patiënten met de ziekte ook nuttig zijn.





.jpg)