EEN Orgaan transplantatie is een transplantatie van een orgaan in een vreemd organisme. Deze ingewikkelde procedure vindt plaats wanneer de eigen organen het begeven door ziekte of een ongeval. Het grootste gevaar na de transplantatie is een mogelijke afstoting van het lichaamsvreemde weefsel, wat onder bepaalde omstandigheden kan leiden tot het opnieuw verwijderen van het transplantaat.
Wat is orgaantransplantatie?

Onder één Orgaan transplantatie Artsen begrijpen de operatieve transplantatie van een gezond orgaan in een organisme waarin het betreffende orgaan terminaal ziek is of onherstelbaar beschadigd is door een verwonding.
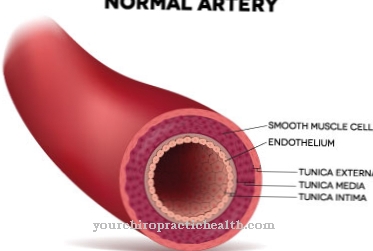
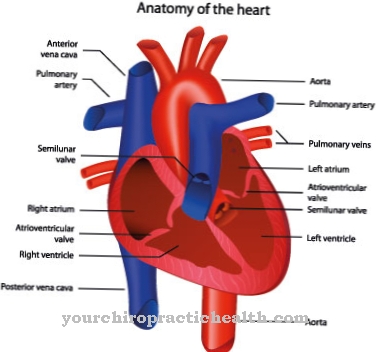
Nieren, lever, longen en harten worden bijzonder vaak getransplanteerd, omdat het leven van de patiënt acuut in gevaar komt als een van deze vitale organen het begeeft. Om een orgaantransplantatie te krijgen, moet aan bepaalde voorwaarden worden voldaan. Bovendien is compatibiliteit van de betreffende donor noodzakelijk, zodat het orgaan niet onmiddellijk na de procedure wordt afgestoten en opnieuw moet worden verwijderd.
Om deze reden worden familieleden van de patiënt zoveel mogelijk als donor gebruikt. Anders worden vaak donororganen verwijderd van compatibele overledenen, van wie of van hun familieleden een overeenkomstige toestemmingsverklaring beschikbaar is.
Functie, effect en doelen
EEN Orgaan transplantatie komt in twijfel als een patiënt een onherstelbare ziekte heeft of een letsel aan een vitaal orgaan.
Als het leven van de patiënt in gevaar is en er geen uitzicht op verbetering of genezing is, komt de betrokkene op een wachtlijst voor een donororgaan. Hoe hopelozer en tijdkritischer de situatie van de patiënt is, hoe hoger hij op de wachtlijst komt te staan. Een zogenaamde donatie bij leven is onder bepaalde voorwaarden mogelijk. Dit is het geval als het gaat om organen of delen van organen die de donor in leven kan opgeven zonder grote gezondheidsschade op te lopen. Op deze manier worden bijvoorbeeld vaak nieren of delen van de lever gedoneerd.
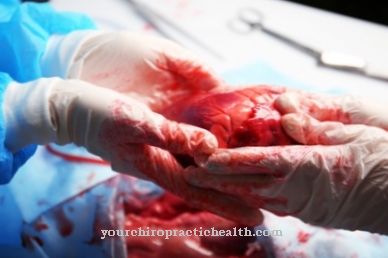
Andere organen, zoals het hart, die niet bij een levend persoon kunnen worden verwijderd, worden geschonken door de onlangs overleden persoon. Zij hebben vooraf middels een orgaandonorkaart of een andere toestemmingsverklaring afgesproken dat organen na hun overlijden mogen worden gebruikt, mits deze geschikt zijn voor een behoeftige patiënt. Als aan alle vereisten is voldaan en de donor en ontvanger compatibel zijn (dit blijkt uit bloed- en weefseltesten), wordt het orgaan zo snel mogelijk bij de overledene verwijderd en in het lichaam van de patiënt getransplanteerd.
Nadat de interventie is uitgevoerd, moet ervoor worden gezorgd dat het organisme het vreemde orgaan accepteert en het als het zijne accepteert. Tijdens deze kritieke fase is continue medische controle noodzakelijk. Het doel van een orgaantransplantatie is om de gezondheid van de patiënt te herstellen, zodat deze een grotendeels normaal leven kan leiden.
De organen die tegenwoordig kunnen worden getransplanteerd, zijn onder meer de gewone nieren, levers en harten, evenals delen van de dunne darm of pancreas. Weefsel kan ook worden getransplanteerd, bijvoorbeeld beenmergcellen of het hoornvlies.
Risico's en gevaren
Het grootste risico met één Orgaan transplantatie is een mogelijke afstoting van het vreemde orgaan. Kortom, het lichaam reageert elke keer op de transplantatie van een orgaan dat eraan vreemd is.
De reden hiervoor ligt in de verschillende oppervlaktestructuur van de weefselcellen, die door het organisme als vreemde lichamen worden waargenomen. Als gevolg daarvan probeert hij het onbekende orgaan af te wijzen. In het ergste geval kunnen deze natuurlijke reacties leiden tot de dood van het donororgaan, waardoor het niet meer functioneert en weer moet worden verwijderd. Dit proces kan direct na de operatie plaatsvinden, hetzij acuut, hetzij chronisch in het verdere verloop.
Om dit te voorkomen krijgt de patiënt medicatie om de afstotingsreactie te remmen. Tegelijkertijd verzwakken deze echter ook het immuunsysteem, wat leidt tot een verhoogde vatbaarheid voor infecties. De patiënt moet gedurende deze tijd nauwlettend worden gevolgd om eventuele reacties zo snel mogelijk te kunnen identificeren.
Hoe sterk de afwijzingsreacties blijken te zijn, hangt af van het individuele organisme. Over het algemeen lopen long-, lever- en harttransplantaties statistisch gezien een hoger risico op afstoting dan andere organen en weefsels.







.jpg)