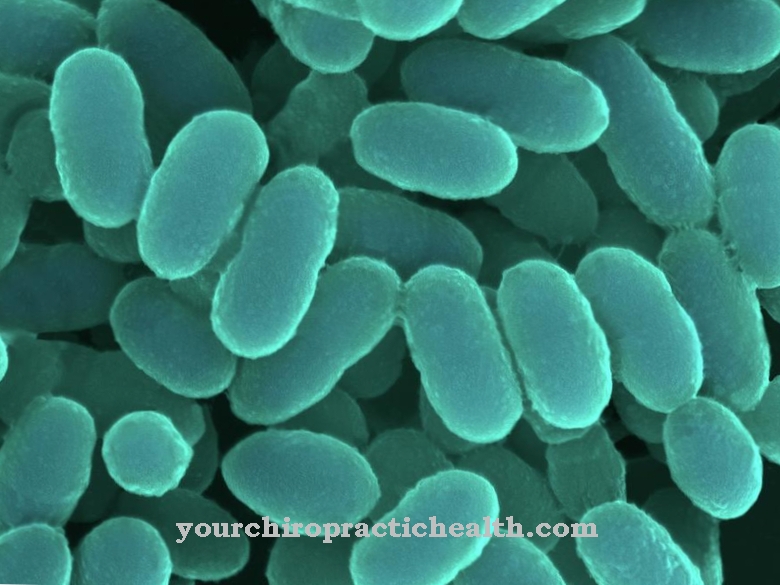
Bij Pseudomonas het zijn gramnegatieve, aërobe, actief bewegende en staafvormige bacteriën. Ze bewegen met polaire flagellen en vormen geen sporen. Ze kunnen verschillende ziekten bij mensen veroorzaken.
Wat zijn foutmeldingen voor Pseudomonas
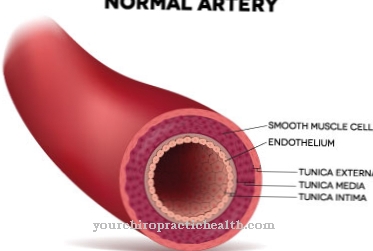
Pseudomonas is een geslacht van bacteriën die gramnegatief zijn. Je hebt dus maar een enkellaagse, dunne mureïne-envelop (celwand). Dit geeft de bacterie kracht. De bacteriën hebben de vorm van staafjes, bewegen actief met polaire flagellen, zijn aëroob en vormen geen sporen. Pseudomonas worden ingedeeld in de groep van niet-fermentoren, dus ze zijn niet in staat glucose te fermenteren. Ze gebruiken ze eerder oxidatief.
Pseudomonas wordt beschouwd als fysiologisch zeer flexibel. Deze bacteriën zijn zogenaamde opportunisten, d.w.z. facultatieve pathogenen. Dus wanneer het immuunsysteem van de gastheer verzwakt is, veroorzaakt Pseudomonas ziekte.
Voorkomen, distributie en eigenschappen
Pseudomonas zijn alomtegenwoordig. Ze komen dus overal in de omgeving voor. Deze bacteriën worden vaak "plaskiemen" genoemd omdat ze in de grond, in het water, op planten en dieren leven. Pseudomonas geeft daarom vooral de voorkeur aan vochtige habitats. De bacteriën behoren niet tot de normale flora van mensen. Als ze worden gedetecteerd in waterinstallaties, duidt dit op de aanwezigheid van hygiënische problemen.
Pseudomonas bereiken een grootte tussen 0,5 en 1,0 x 1,5 tot 5,0 µm. Omdat de bacteriën aëroob zijn, hebben ze meestal zuurstof nodig voor hun energiemetabolisme. De meeste Pseudomonas zijn resistent tegen antibiotica. Met een hogere celdichtheid hebben ze ook het vermogen om biofilms te vormen. Hiermee worden ze beschermd tegen antibiotica en fagocyten.
Van deze groep is Pseudomonas aeruginosa de meest voorkomende ziekteverwekker bij mensen. De naam is afgeleid van het Latijnse "aerugo" voor verdigris en geeft de kleur van etterende wondsecretie aan. De kiem werd ontdekt in 1900. Pseudomonas auruginosa komt voornamelijk voor in vochtige omgevingen en wordt beschouwd als een wijdverspreide bodem- en waterkiem. Het is ongeveer twee tot drie micrometer groot en heeft getufte lophotrische flagellen. Een bevestiging op oppervlakken is mogelijk door middel van zelfklevende frames.
Als gramnegatieve bacterie wordt Pseudomonas aeruginosa rood in de Gramkleuring (diagnostisch middel in de medische en wetenschappelijke microbiologie). De ziekteverwekker stelt weinig eisen aan zijn leefomstandigheden en kan - zelfs als hij de voorkeur geeft aan een vochtige habitat - lange tijd overleven in droge gebieden.
Pseudomonas aeruginosa is een zogenaamde nosocomiale kiem. Infecties ermee komen vooral voor in ziekenhuizen (bijvoorbeeld in medicijnen, in dialysemachines, in urineflessen, in desinfectiemiddelen), daarom spreken we ook van ziekenhuisbacteriën. Overdracht van ziekenhuispersoneel op patiënten is ook mogelijk; infecties komen alleen voor in direct contact met de ziekteverwekker.
Sommige Pseudomonas-soorten produceren TTX (tetrodotoxine), een zeer gevaarlijk neurotoxine. De hoge pathogeniteit - vooral bij Pseudomonas aeruginosa - wordt toegeschreven aan verschillende virulentiegenen.
Ziekten en aandoeningen
Bij mensen met een intact immuunsysteem kan Pseudomonas meestal geen ziekte veroorzaken. Als het immuunsysteem echter verzwakt is (bijv. Na operaties of bij patiënten met een hiv-infectie), is het risico op een Pseudomonas-infectie significant hoger. Infecties met Pseudomonas kunnen in veel delen van het lichaam merkbaar worden (bijv. Huid, botten, oren, ogen, urinewegen, hartkleppen, onderhuids weefsel). De lokalisatie van een dergelijke infectie hangt af van het toegangspunt van de ziekteverwekker. Het eerste teken, vooral bij ziekenhuispatiënten, is de zogenaamde gramnegatieve sepsis (bloedvergiftiging).
Pseudomonas koloniseert vaak brandwonden. Soms zo groot dat het tot bacteriëmie leidt. Met name Pseudomonas aeruginosa dringt door tot diepe sneden. Purulente wondsecretie heeft dan een typische blauwgroene kleur en een zoete tot fruitige geur.
Verder veroorzaakt Pseudomonas otitis externa (ontsteking van het uitwendige oor), die vooral voorkomt in tropische streken, waar etterende afscheiding uit het oor komt. Kwaadaardige otitis externa komt vooral voor bij patiënten met diabetes. Het is veel ernstiger en wordt gekenmerkt door ernstige oorpijn en vaak eenzijdige verlamming van de hersenzenuw.
Het zogenaamde ecthyma gangrenosum is een pathognomonische huidlaesie bij neutropenische patiënten en wordt gekenmerkt door centraal zwerende, erythemateuze en paarszwarte gebieden met een diameter van ongeveer één centimeter. Ze komen vaak zowel in de oksel voor als in het anogenitale gebied (gebied rond de anus en geslachtsdelen). Bovendien kunnen huid- en weke delen infecties leiden tot ontstoken neusbijholten, cellulitis (pathologische veranderingen in het bindweefsel) of osteomyelitis (infectieuze beenmergontsteking).
Pseudomonas aeruginosa kan beademingsgerelateerde longontsteking veroorzaken. Longontsteking en sinusitis komen vaker voor bij patiënten met hiv-infecties. Als cystische fibrose aanwezig is, kan Pseudomonas bronchitis later ontstaan. Bovendien leidt Pseudomonas heel vaak tot infecties van de urinewegen, vooral na urologische operaties.
Ook kunnen de ogen geïnfecteerd raken, vaak na een trauma of door besmetting van contactlenzen of de reinigingsvloeistof. In zeldzame gevallen kan Pseudomonas acute bacteriële endocarditis veroorzaken. In de regel beïnvloedt het kunstmatige hartkleppen na openhartoperaties of inheemse kleppen bij drugsmisbruik.
In veel gevallen leidt een Pseudomonas-infectie ook tot bacteriëmie. Als patiënten niet geïntubeerd zijn, zijn er geen aanwijzingen voor urologische klachten en als ook andere soorten dan Pseudomonas aeruginosa bij de infectie zijn betrokken, is deze waarschijnlijk veroorzaakt door besmette infuusoplossingen, desinfectiemiddelen of medicijnen.
De ziekteverwekker wordt gedetecteerd door een cultuur te creëren uit de afscheiding van de infectieplaats. Hiervoor kan ook bloed of urine worden gebruikt. Voor de behandeling van infecties met Pseudomonas worden cefalosporines van de derde generatie (bijv. Cefepime), acylaminopenicillines (bijv. Piperacilline), carbapenems, fluoroquinolonen en aminoglycosiden gebruikt.




.jpg)