Bij de Parry-Romberg-syndroom het is een ziekte met een zeer lage prevalentie onder de bevolking. Als onderdeel van de ziekte ontwikkelt de zieke persoon progressieve atrofie, die meestal de helft van het gezicht treft. De atrofie ontwikkelt zich continu gedurende een lange periode.
Wat is het Parry-Romberg-syndroom?

© Lena Balk - stock.adobe.com
De Parry-Romberg-syndroom wordt ook wel in de geneeskunde genoemd Halfzijdige gezichtsatrofie of Progressieve hemiatrofie van het gezicht bekend. Het is een zeer zeldzame ziekte waarvan de exacte oorzaak nog niet voldoende is onderzocht. Als onderdeel van het Parry-Romberg-syndroom lijden de getroffenen aan atrofie of hemiatrofie, die op de ene helft van het gezicht verschijnt.
De naam van de ziekte is afgeleid van de twee artsen die het Parry-Romberg-syndroom voor het eerst wetenschappelijk beschreven. Dit zijn Caleb Parry en Moritz Romberg. De exacte frequentie van het Parry-Romberg-syndroom is nog niet onderzocht.
Eerdere observaties van patiënten tonen echter aan dat het Parry-Romberg-syndroom in de meeste gevallen vrouwelijke patiënten treft. Deze zijn vaak relatief jong. Ongeveer driekwart van de ziekten wordt aangetroffen bij vrouwen die hun tweede decennium nog niet hebben voltooid.
oorzaken
Er zijn momenteel geen medische onderzoeken die de exacte oorzaken van het Parry-Romberg-syndroom aanpakken. Het gebrek aan kennis over de pathogenese van de ziekte is ook te wijten aan de zeldzaamheid van de ziekte. Aangenomen wordt echter dat de eenzijdige atrofie van het gezicht is gebaseerd op beschadiging van zenuwen.
Deze laesie resulteert in een verminderde bloedtoevoer naar elke helft van het gezicht. Als gevolg hiervan resulteert een onvoldoende toevoer van zuurstof en voedingsstoffen in atrofie of hemiatrofie van het weefsel in het gezicht. Andere mogelijke oorzaken van het Parry-Romberg-syndroom staan ook ter discussie.
Sommige onderzoekers gaan er bijvoorbeeld van uit dat bepaalde bacteriën, zoals Borrelia, betrokken zijn bij de ontwikkeling van het Parry-Romberg-syndroom. Bovendien worden auto-immuunziekten beschouwd als oorzaken van de ziekte. Bij veel mensen met het Parry-Romberg-syndroom stopt de atrofie van de ene helft van het gezicht na een bepaalde tijd vanzelf.
De mogelijkheid dat genetische kenmerken of traumatische gebeurtenissen verantwoordelijk zijn voor de ontwikkeling van het Parry-Romberg-syndroom wordt ook besproken. De aanwezigheid van zogeheten antinucleaire antilichamen, die bij meer dan 50 procent van de patiënten aanwezig zijn, pleit voor betrokkenheid van het eigen afweersysteem van het lichaam. Bovendien worden reumatoïde markers geïdentificeerd in ongeveer 30 procent van de gevallen van de ziekte.
Symptomen, kwalen en tekenen
De symptomen van het Parry-Romberg-syndroom zijn zeer karakteristiek en duiden snel op de ziekte. De typische atrofie bij het Parry-Romberg-syndroom treft altijd de helft van het gezicht. Bovendien plooien de lippen van de getroffen persoon meestal.
Bovendien lijden de patiënten aan trigeminusneuralgie, die gepaard gaat met een gevoel van pijn in de zieke helft van het gezicht. De getroffenen verliezen vaak lichaamsgewicht en hebben cirkelvormig haarverlies. Dit is vooral duidelijk in de vroege stadia van het Parry-Romberg-syndroom.
De getroffen mensen zijn meestal relatief jonge vrouwen. De atrofie van de helft van het gezicht is progressief en treft slechts enkele of alle weefsels. Aan het begin van de atrofie ontwikkelen de getroffen gebieden soms hyperpigmentatie. Hypopigmentatie is ook mogelijk. Spieren, botten, kraakbeen en vetweefsel worden ook vaak aangetast door atrofie.
Bovendien worden in sommige gevallen de ledematen van de patiënt aangetast door de symptomen van het Parry-Romberg-syndroom. Bovendien lijden sommige patiënten met het Parry-Romberg-syndroom aan focale epilepsie en migraineaanvallen. Soms valt het haar uit op de aangetaste delen van de huid.
Diagnose en ziekteverloop
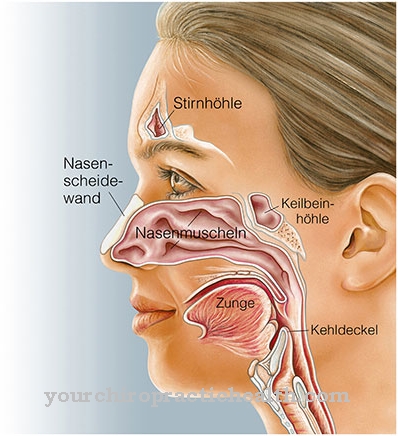
Bij het diagnosticeren van het Parry-Romberg-syndroom neemt de arts eerst een medische geschiedenis met de zieke persoon. Naast visuele onderzoeken van de aangetaste helft van het gezicht, staan beeldvormingsprocedures centraal. Het hoofd wordt onderzocht met behulp van MRI- of CT-technieken. Bovendien worden biopsieën van de aangetaste huidgebieden gebruikt. De weefselmonsters worden histologisch geëvalueerd in het laboratorium en dragen bij aan de diagnose van het Parry-Romberg-syndroom.
Complicaties
Vanwege het Parry-Romberg-syndroom lijden de getroffenen aan ernstig ongemak in het gezicht of meestal de helft van het gezicht. Dit kan ook leiden tot een aanzienlijk verhoogd pijngevoel in deze helft van het gezicht. De getroffenen hebben vaak ook last van minderwaardigheidscomplexen of een verminderd gevoel van eigenwaarde en voelen zich niet langer mooi.
Haaruitval treedt op, wat de kwaliteit van leven van de patiënt verder vermindert. Het Parry-Romberg-syndroom leidt ook tot hyperpigmentatie, wat ook een negatief effect kan hebben op de esthetiek van de getroffen persoon. De meeste patiënten blijven ook ernstige hoofdpijn en migraine hebben. Het kan ook leiden tot epileptische aanvallen en dus tot hevige krampen en pijn.
Door de esthetische klachten hebben de meeste patiënten ook last van psychische klachten of depressies. Met behulp van antibiotica of andere medicijnen kunnen de symptomen van het Parry-Romberg-syndroom worden beperkt. Er zijn geen verdere complicaties bij de behandeling. Ook met behulp van UV-straling zijn de klachten relatief goed te behandelen. De levensverwachting van de getroffen persoon wordt niet beïnvloed door het Parry-Romberg-syndroom.
Wanneer moet je naar de dokter gaan?
Als de typische atrofie wordt opgemerkt in de ene helft van het gezicht, wordt een arts aanbevolen. In het geval van andere symptomen die kenmerkend zijn voor het Parry-Romberg-syndroom, zoals spier-, kraakbeen- of botveranderingen, moet onmiddellijk medisch advies worden ingewonnen. Parry-Romberg-syndroom komt voor in verband met Borrelia, trauma en een auto-immuunoorsprong. Als de beschreven symptomen optreden in verband met deze aandoeningen, kunt u het beste de verantwoordelijke arts hiervan op de hoogte stellen. Het Parry-Romberg-syndroom wordt gediagnosticeerd door een dermatoloog of internist. De behandeling wordt operatief en met medicatie uitgevoerd.
De patiënt moet als intramurale patiënt worden behandeld en, zelfs na voltooiing van de initiële therapie, de arts raadplegen om verdere reconstructieve en plastische chirurgische maatregelen te bespreken. Migraine, epilepsie en andere begeleidende symptomen worden behandeld door neurologen, internisten en andere specialisten die verantwoordelijk zijn voor de individuele symptomen. Omdat de ernstige externe misvormingen ook een aanzienlijke emotionele belasting kunnen betekenen, is psychologische behandeling ook zinvol. Ouders van getroffen kinderen dienen hiervoor een kinderpsycholoog te raadplegen.
Behandeling en therapie
Het Parry-Romberg-syndroom kan niet causaal worden behandeld, omdat de exacte ontwikkelingsfactoren nog grotendeels onbekend zijn. Zodra de atrofie voorbij is, willen de meeste patiënten cosmetische therapie. Vandaag de dag zijn er op dit gebied enorme vorderingen gemaakt.
Chirurgische reconstructies van de zieke gezichtshelft komen in twijfel, zodat de symmetrie van het gelaat zoveel mogelijk wordt hersteld. In wezen is het Parry-Romberg-syndroom zelflimiterend: de atrofie verloopt gewoonlijk progressief over een periode van zeven tot negen jaar. In deze fase is de ziekte niet te stoppen of te genezen.
In individuele gevallen zijn er echter successen te zien met verschillende behandelmethoden. Deze omvatten bijvoorbeeld corticosteroïden en andere immunosuppressiva. Bepaalde antibiotica zoals ceftriaxon kunnen ook een positief effect hebben op het beloop van het Parry-Romberg-syndroom. Het is ook een grote hulp om de ziekte van Lyme in een vroeg stadium te diagnosticeren. Bovendien heeft therapie met UV-A-stralen een positieve invloed op het Parry-Romberg-syndroom.
Uw medicatie vindt u hier
➔ Geneesmiddelen voor spierverlammingOutlook & prognose
Om onbekende redenen treft het Parry-Romberg-syndroom vooral vrouwen die jonger zijn dan twintig jaar. Tot dusver is er geen echt succesvolle therapie. De ziekte kan echter na een paar jaar plotseling tot stilstand komen. Dat betekent echter geen genezing. In dit opzicht is de prognose slechts gedeeltelijk positief. De aangetaste helft van het gezicht kan immers operatief worden hersteld nadat de ontsierende ziekte is gestopt.
Het Parry-Romberg-syndroom vordert in de eerste jaren. Het normale verloop van de ziekte duurt ongeveer zeven tot negen jaar. Om de gevolgen voor de getroffenen te verzachten, hebben artsen met verschillende therapiepogingen min of meer goede resultaten bereikt. Bij gebrek aan andere alternatieven wordt het Parry-Romberg-syndroom behandeld met corticosteroïden, immunosuppressiva of tijdens de acute fase Antibiotica behandeld.
Dit laatste wordt met name gebruikt wanneer Lyme-borreliose aanwezig is of vermoed wordt dat het een trigger is. Behandeling met UV-A-stralen lijkt soms ook succesvol te zijn. Als het Parry-Romberg-syndroom niet langer actief is, worden chirurgisch-reconstructieve of plastisch-chirurgische maatregelen gebruikt, afhankelijk van de omvang van de zichtbare schade aan het gezicht.
Het is bijvoorbeeld mogelijk om een gesteeld en vrij vetweefselplastic te gebruiken. Op deze manier kan de geatrofieerde helft van het gezicht in ieder geval visueel worden hersteld. Sommige artsen gebruiken ook autologe lipo-injecties of injecties met een vreemd lichaam, zogenaamde hydroxyapatidekorrels. Het doel van deze maatregelen is om het misvormde gezicht van de getroffen persoon er weer aantrekkelijker uit te laten zien.
preventie
Preventie van het Parry-Romberg-syndroom is niet mogelijk omdat de pathogenese van de ziekte niet voldoende is onderzocht.
Nazorg
Bij het Parry-Romberg-syndroom zijn er in de meeste gevallen geen speciale en directe opties voor nazorg voor de getroffenen, zodat vroege opsporing en daaropvolgende behandeling van de ziekte de focus van deze ziekte zijn. Hoe eerder de ziekte wordt herkend en behandeld door een arts, hoe beter het verloop van de ziekte gewoonlijk zal zijn.
Daarom moet de getroffen persoon bij de eerste symptomen en tekenen een arts raadplegen om te voorkomen dat de symptomen verergeren. De meeste mensen met deze ziekte zijn afhankelijk van verschillende medicijnen. Het is altijd belangrijk om de juiste dosis in te nemen en ervoor te zorgen dat de dosering correct is om de symptomen permanent en vooral correct te verlichten.
Raadpleeg bij onduidelijkheden of vragen eerst een arts. Verder zijn regelmatige controles en onderzoeken van de huid erg belangrijk zodat huidbeschadigingen in een vroeg stadium kunnen worden opgespoord. In de regel vermindert het Parry-Romberg-syndroom de levensverwachting van de getroffenen niet. De getroffen persoon heeft geen verdere maatregelen of opties voor nazorg, hoewel deze meestal niet nodig zijn.
U kunt dat zelf doen
Mensen met het Parry-Romberg-syndroom hebben medische hulp nodig. Afhankelijk van de ernst van de ziekte kunnen individuele symptomen onafhankelijk worden verlicht. Rust helpt bij migraine en focale epilepsie. De patiënt moet ook zijn dieet veranderen om het risico op migraineaanvallen of epileptische aanvallen te verkleinen. Best practices zijn het ketogene dieet en het rawfood-dieet. In het geval van haaruitval kan een verandering van dieet ook zinvol zijn. Daarnaast kan een haarstuk worden gedragen of kan een natuurlijke haarhersteller worden gebruikt.
In het geval van een zeer uitgesproken Parry-Romberg-syndroom, dat ook tot uiting komt in misvormingen en weefselschade, maakt matige lichaamsbeweging deel uit van zelfhulp. De patiënten dienen samen met de arts en een fysiotherapeut een passend therapieconcept uit te werken. Hoe dichter de behandeling is afgestemd op de individuele klachten, hoe groter de kans op snel herstel.
Omdat het syndroom ondanks alle maatregelen lange tijd kan aanhouden, zijn therapeutische maatregelen ook nuttig. De zieken moeten bijvoorbeeld met andere patiënten praten of met vrienden en familieleden praten over de aandoening. De huisarts kan geschikte aanspreekpunten bieden voor gesprekstherapie.

.jpg)


.jpg)

.jpg)
.jpg)


.jpg)