EEN Spondylodiscitis Met een incidentie van 1: 250.000, is een zeldzame inflammatoire infectie van de tussenwervelschijf waarbij de aangrenzende wervellichamen betrokken zijn. Met een gemiddelde verhouding van 3: 1 hebben mannen meer kans op spondylodiscitis dan vrouwen, met een leeftijdspiek die meestal tussen de 50 en 70 jaar ligt.
Wat is spondylodiscitis?

© freshidea - stock.adobe.com
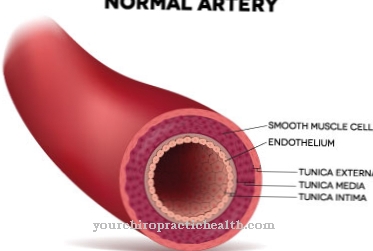
Net zo Spondylodiscitis is een zeldzame ontsteking van de tussenwervelschijfruimte en de aangrenzende wervellichamen, die meestal het gevolg is van een bacteriële infectie.
De ziekte wordt ingedeeld in het spectrum van osteomyelitis (bot- of beenmergontsteking). Spondylodiscitis wordt vaak gekenmerkt door aanvankelijk niet-specifieke symptomen, waardoor de ziekte in veel gevallen pas na twee tot zes maanden wordt vastgesteld. Over het algemeen wordt, afhankelijk van de onderliggende oorzaak, onderscheid gemaakt tussen endogene en exogene spondylodiscitis.
In het geval van endogene spondylodiscitis bevindt het uitlokkende focus van de infectie zich in structuren die ver van het wervellichaam verwijderd zijn, van waaruit de pathogenen een of meer wervellichamen koloniseren via hematogene verspreiding (via de bloedbaan), waarbij vaak de ventrale segmenten van de wervelkolom worden aangetast. Exogene spondylodiscitis wordt daarentegen onder meer veroorzaakt door injecties dichtbij het wervellichaam of chirurgische ingrepen.
oorzaken
EEN Spondylodiscitis In de meeste gevallen is dit terug te voeren op een primaire infectie van de tussenwervelschijf door bacteriën, schimmels of, in zeldzame gevallen, parasieten, waarvan de meeste bacterieel zijn.
De meest voorkomende bacteriële pathogenen zijn Staphylococcus aureus en Escherichia coli met 30 tot 80 procent. Daarnaast spondylodiscitis met inflammatoire reumatische aandoeningen zoals reumatoïde artritis of spondylitis ankylopoetica, blootstelling aan chemische noxae, bijvoorbeeld in de context van enzymatische chemonucleolyse, evenals in zelden geassocieerd met lumbale schijfoperaties (tussen 0,1% en 3%).
De pathogenen tasten de tussenwervelschijf endogeen of exogeen aan en verspreiden zich naar de aangrenzende wervellichamen, waar ze destructieve processen in het botweefsel veroorzaken. Endogene spondylodiscitis wordt in veel gevallen veroorzaakt door tuberculose, die zich later ook manifesteert op het skelet of de wervelkolom (tuberculeuze spondylodiscitis).
Symptomen, kwalen en tekenen
Spondylodiscitis of ontsteking van de tussenwervelschijf manifesteert zich door zeer verschillende symptomen en vormen. De locatie en oorzaak van de ontsteking zijn bepalend voor de klachten. Naast volledig onopvallende cursussen zijn er ook levensbedreigende cursussen voor septische ziekten. In het begin zijn er over het algemeen nauwelijks symptomen, zodat de spondylodiscitis in eerste instantie meestal onopgemerkt blijft.
Dan kan er een fase volgen waarin de pijn snel verergert. De pijn treedt meestal lokaal op het getroffen gebied op. Dit zijn druk- of kloppijnen die toenemen bij stress. Pijn in de cervicale wervelkolom straalt vaak uit naar de nek en armen. Als er een ontsteking is in de lumbale wervelkolom, straalt de pijn vaak uit naar de benen.
De mobiliteit van de wervelkolom is ernstig beperkt. Als de ontsteking zich verspreidt, is de pijn niet langer gelokaliseerd maar treft de hele rug. De meest voorkomende vorm van spondylodiscitis wordt veroorzaakt door een bacteriële infectie. In de context van bacteriële spondylodiscitis is er naast de typische pijn ook koorts, vermoeidheid en pijnlijke ledematen, d.w.z. tekenen van een algemene infectie.
In zeldzame gevallen zijn neurologische gebreken, symptomen van verlamming en ernstige irritatie van de zenuwwortels ook mogelijk bij spondylodiscitis. De zenuwwortelirritatie verergert de gehele pijnsituatie in het lichaam. Ze zorgen ervoor dat de pijn nog sterker wordt gevoeld in andere delen van het lichaam buiten de eigenlijke pijnbron.
Diagnose en verloop
Een vermoeden van de aanwezigheid van een Spondylodiscitis het resultaat is van kenmerkende klinische symptomen zoals kloppen, hielval en compressiepijn met weinig of geen drukpijn, het verlichten van houding en pijn bij het opstaan en tijdens het neigen (vooroverbuigen).
De diagnose wordt bevestigd door beeldvormingsprocedures (röntgenfoto, CT, MRT), die ook een beoordeling van de veranderingen in de wervelkolom en de ontstekingsprocessen mogelijk maken. Bovendien zijn, vooral bij acute kuren, de ontstekingsmarkers in het serum (inclusief CRP, leukocyten) en de sedimentatiesnelheid (ESR) verhoogd. Bij de differentiële diagnose moet spondylodiscitis worden onderscheiden van erosieve osteochondrose, tumorgerelateerde vernietiging, spondylartritis ankylopoetica en de ziekte van Scheuermann.
Indien onbehandeld, kan spondylodiscitis ernstige symptomen hebben met een levensbedreigend beloop (ongeveer 70 procent). Indien onbehandeld, kan spondylodiscitis ook leiden tot immobiliteit, pseudarthroses, misstanden en een chronisch pijnsyndroom. De prognose voor spondylodiscitis hangt af van de ernst van de ziekte. In veel gevallen, vooral bij progressieve vernietiging van de wervellichamen, kunnen post-therapeutische klachten (waaronder motorische stoornissen, hypo-esthesie) worden waargenomen.
Complicaties
Spondylodiscitis leidt voornamelijk tot ernstige pijn bij de getroffen persoon. In de meeste gevallen gebeurt dit in de vorm van tederheid. Ze kunnen echter ook voorkomen in de vorm van pijn in rust en hebben een negatief effect op de slaap van de betrokkene. De patiënten hebben slaapproblemen en dus mogelijk ook depressies of andere psychische stoornissen.
Spondylodiscitis kan ook leiden tot koorts en algemene vermoeidheid en vermoeidheid bij de patiënt. Sommige mensen verliezen ook gewicht en hebben last van nachtelijk zweten. De kwaliteit van leven van de patiënt wordt eerlijk beperkt en verminderd door de spondylodiscitis. De behandeling van deze ziekte wordt meestal zonder complicaties uitgevoerd. Met behulp van medicatie kunnen de symptomen worden beperkt en de infectie verlicht.
Pijnstillers mogen echter niet gedurende een lange periode worden ingenomen, omdat ze de maag kunnen beschadigen. In ernstige gevallen kan spondylodiscitis ook leiden tot bloedvergiftiging, wat tot de dood kan leiden. Als de behandeling succesvol is, zal de levensverwachting van de patiënt echter niet negatief worden beperkt of verminderd.
Wanneer moet je naar de dokter gaan?
Een arts is vereist bij beperkte mobiliteit, pijn in de ledematen of verlammingsverschijnselen. Pijn, gevoeligheidsstoornissen, koorts en vermoeidheid zijn andere klachten die onderzocht en behandeld moeten worden. Een algemene malaise, verminderde fysieke en mentale prestaties en prikkelbaarheid zijn aanwijzingen voor spondylodiscitis. Voor diagnose moet een arts worden geraadpleegd. Op basis van de bestaande klachten wordt vervolgens een individueel behandelplan opgesteld.
Als er pijn aanwezig is, mag pijnstiller nooit op eigen verantwoordelijkheid worden ingenomen. Om risico's en bijwerkingen te vermijden, moet vooraf een arts worden geraadpleegd. Als een lichte tik of druk op het getroffen gebied leidt tot een aanzienlijke toename van de symptomen, is verder onderzoek nodig om de oorzaak op te helderen. Een onvast lopen, een verhoogd risico op ongevallen en het vermijden van bewegingen duiden op ziekte.
Als er ook gedragsproblemen of emotionele onregelmatigheden zijn, moeten de observaties met een arts worden besproken. Aangezien spondylodiscitis in ernstige gevallen tot bloedvergiftiging kan leiden, bestaat er een potentieel levensgevaar. Een inwendig gevoel van warmte of een verspreiding van bestaande afwijkingen moet zo snel mogelijk aan een arts worden voorgelegd. Zweten of slaapstoornissen zijn ook veel voorkomende symptomen van de ziekte, zoals stemmingswisselingen of vermoeidheid. Het is raadzaam om onmiddellijk een arts te raadplegen.
Behandeling en therapie
De therapeutische maatregelen omvatten in één Spondylodiscitis Allereerst adequate immobilisatie (inclusief orthesen en / of bedrust) en bescherming van het specifiek aangetaste deel van de wervelkolom, evenals antibiotica, antischimmel- of antiparasitaire therapie.
De basis van de behandeling van bacteriële spondylodiscitis is de detectie van de specifiek aanwezige ziekteverwekker, die kan worden gedaan met behulp van een bloedkweek of (intraoperatieve) biopsie, evenals het resistogram of antibiogram. In het geval van uitgesproken acute spondylodiscitis kan een antibiotische breedspectrumtherapie worden gestart voordat het resistogram beschikbaar is, hoewel hierbij rekening moet worden gehouden met de meest waarschijnlijke pathogenen (Staphylococcus aureus, Escherichia coli).
De antibiotica worden de eerste twee tot vier weken intraveneus of parenteraal (langs de darm) toegediend. Als de ontstekingsparameters zijn genormaliseerd en de algemene toestand van de getroffen persoon is verbeterd, kan meestal worden overgeschakeld op orale inname. Voor risicogroepen wordt een verlenging van de antibioticatherapie aanbevolen.
Als de spondylodiscitis wordt veroorzaakt door een mycotische of parasitaire infectie, wordt op analoge wijze een antischimmel- of antiparasitaire therapie gebruikt. Tegelijkertijd moeten bestaande pijnsymptomen dienovereenkomstig worden behandeld met analgetica (pijnstillers).
Als sepsis, neurologische gebreken, instabiliteiten en / of mogelijke misvormingen kunnen worden gevonden in de aangetaste wervelkolomsegmenten of als de conservatieve maatregelen niet succesvol zijn, kan een chirurgische ingreep worden uitgevoerd om het brandpunt van de infectie die de spondylodiscitis veroorzaakt (debridement) te verwijderen en om het aangetaste wervelkolomsegment te stabiliseren (tussenplaatsing van de chip). ) moet worden weergegeven.
Uw medicatie vindt u hier
➔ Geneesmiddelen tegen rugpijnpreventie
een Spondylodiscitis kan worden voorkomen door adequate therapie van infectieziekten. Diabetes mellitus, nierinsufficiëntie, zwaarlijvigheid, tumoren, tuberculose, systemische ziekten, drugsmisbruik, hart- en vaatziekten en hiv zijn predisponerende factoren en moeten onmiddellijk en consequent worden behandeld om spondylodiscitis te voorkomen.
Nazorg
Omdat spondylodiscitis op zichzelf niet kan genezen, dient de getroffen persoon eerst en vooral in een vroeg stadium een arts te raadplegen om andere klachten en complicaties te voorkomen. In veel gevallen zijn de vervolgmaatregelen aanzienlijk beperkt of zelfs niet beschikbaar voor de getroffenen.
In de meeste gevallen van spondylodiscitis is het nodig om verschillende medicijnen te nemen om de symptomen te beperken en volledig te verlichten. De getroffen persoon moet altijd letten op de juiste dosering en regelmatige inname om de symptomen goed tegen te gaan. Als er iets onduidelijk is of als u vragen heeft, dient u altijd eerst een arts te raadplegen.
De arts moet ook worden geraadpleegd als er ernstige bijwerkingen zijn. Bij het nemen van antibiotica moet worden opgemerkt dat ze niet samen met alcohol mogen worden ingenomen om het effect niet te verminderen. Bovendien is regelmatige controle door een arts erg belangrijk, zelfs na een succesvolle behandeling. Spondylodiscitis vermindert de levensverwachting van de getroffenen meestal niet.
U kunt dat zelf doen
De acute fase duurt vaak langer dan 8 weken, ongeacht of er conservatieve of chirurgische behandeling wordt gezocht. Gedurende deze tijd moet absolute bedrust in acht worden genomen. De patiënt dient daarom zo snel mogelijk een stabiliserende romporthese te behandelen, zodat deze zelfstandig van positie in bed kan veranderen. Bovendien moet u leren hoe u een ondersteek moet gebruiken en hoe u op uw zij kunt eten, want langdurig zitten en voorovergebogen zitten is absoluut gecontra-indiceerd. De positioneringskussens voor wervelkolomontlasting moeten op regelmatige afstanden in rugligging onder de benen worden geplaatst. Daarnaast moet de patiënt of verzorger de huid dagelijks controleren op drukpunten en decubituszweren.
Na de acute fase beginnen de meesten zich permanent aan te passen aan de veranderde fysiologische bewegingssequenties en beperkingen. Hiervoor is het noodzakelijk om te streven naar een optimale pijnbehandeling met medicatie, fysiotherapie en fysieke maatregelen. Het kan nodig zijn om de werkplek aan te passen, bijvoorbeeld door het bureau om te bouwen tot een sta-zit bureau.
Naast gewichtsaanpassing moet een pijn- en fase-aangepaste beweging worden gericht om spieren in de rug en buik op te bouwen.Een rugvriendelijke herinrichting van het dagelijks leven betekent bijvoorbeeld dat er geen lasten van meer dan 5 kg mogen worden opgetild, geen schoenen met hakken mogen worden gedragen en geen matras met een verhoogd hoofdeinde mag worden gekozen.





.jpg)