De Rotor syndroom is een aandoening van het metabolisme van bilirubine, die wordt toegewezen aan erfelijke ziekten. De belangrijkste symptomen zijn geelzucht en een verhoogde bloedspiegel van direct bilirubine. De ziekte wordt meestal niet behandeld omdat de patiënten meestal geen symptomen vertonen behalve geelzucht.
Wat is het rotorsyndroom?

© daniiD - stock.adobe.com
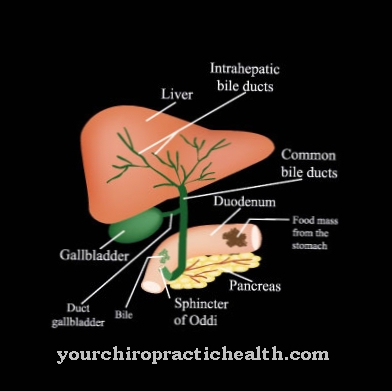
Een afbraakproduct van hemoglobine staat bekend als bilirubine, dat vrijkomt wanneer oude erytrocyten in de milt en lever worden afgebroken. Heem-oxygenase en biliverdine-reductase zetten de heem om in bilirubine, dat in het bilirubine aan albumine is gebonden. Deze processen worden ook samengevat onder de term bilirubinemetabolisme.
De ICD-10 herkent verschillende aandoeningen van het metabolisme van porfyrine en bilirubine. Een van hen is dit Rotor syndroom, ook wel genoemd Rotor-Manahan-Florentin-syndroom is getiteld. Het is een zeldzame, goedaardige, autosomaal recessieve ziekte die het metabolisme van bilirubine beïnvloedt. De belangrijkste symptomen van de ziekte zijn een ongewoon hoge bilirubinespiegel en geelzucht.
Tot dusverre is er in de westerse samenleving weinig onderzoek gedaan naar het syndroom vanwege zijn zeldzaamheid en grotendeels irrelevant. Toch tonen steeds meer westerse wetenschappers belangstelling voor de aandoening, omdat ze hopen dat het onderzoek inzicht geeft in de transportprocessen van de lever.
De Filipijnse doktoren Florentin, Manahan en Rotor beschreven de aandoening eerst en stelden deze in eerste instantie gelijk aan het Dubin-Johnson-syndroom. Wolkoff en collega's bewezen in de jaren zeventig dat de syndromen van Rotor en Dubin-Johnson verschillende klinische beelden zijn.
oorzaken
De hyperbilirubinemie en de resulterende geelzucht van het Rotor-syndroom worden veroorzaakt door een intracellulaire stapelingsstoornis van zowel geconjugeerd als ongeconjugeerd bilirubine. Beide geslachten kunnen worden beïnvloed door het rotorsyndroom. Het syndroom komt voornamelijk voor in de Filippijnen en is erfelijk. Familiale accumulatie werd waargenomen in de tot dusver gedocumenteerde gevallen.
Een overwegend genetische oorzaak ligt dus voor de hand. Het feit dat het rotorsyndroom vrijwel uitsluitend de Filipijnen treft, kan echter ook verband houden met exogene factoren die onder bepaalde omstandigheden het uitbreken van het syndroom in de hand zouden kunnen houden. De genetische oorzaak wordt vooral gespeculeerd over een defect dat het transport van geconjugeerd bilirubine bemoeilijkt en het moeilijker zou kunnen maken om de stof uit de levercel naar het gebied van de galwegen te verwijderen.
Het syndroom is waarschijnlijk gebaseerd op een erfelijk MRP-2-kanaal defect door mutaties. De oorspronkelijke mutatie is nog niet geïdentificeerd en zou daarom alle genen kunnen beïnvloeden die betrokken zijn bij de codering van kanaalcomponenten. Het is ook onduidelijk welke exogene factoren het uitbreken van de ziekte verder zouden kunnen bevorderen. Vermoedelijk zal het komende decennium meer duidelijkheid verschaffen nadat de westerse wetenschap momenteel grote belangstelling toont voor onderzoek naar de ziekte.
Symptomen, kwalen en tekenen
Het rotorsyndroom wordt voornamelijk gekenmerkt door geelzucht. De patiënten lijden daardoor aan geelzucht, die zich kan uiten op de huid, in de ogen of zelfs in de inwendige organen. Bovendien is er hyperbilirubinemie. Dat is het geval als de bilirubineconcentratie stijgt tot boven 1,1 mg / dl.
Deze symptomen kunnen samenhangen met andere klachten, die echter nogal onspecifiek zijn en niet persé aanwezig hoeven te zijn. Sommige patiënten klagen ook over niet-specifieke klachten en pijn in de rechter bovenbuik. De pijnsymptomen in de bovenbuik zijn relatief zeldzaam, zodat ze niet als diagnostisch criterium kunnen worden gebruikt.
Desalniettemin kan de pijn in de rechter bovenbuik een diagnose van het rotorsyndroom bevestigen op basis van de resterende symptomen. Hetzelfde geldt voor mogelijke begeleidende symptomen zoals koortsaanvallen. Meestal verschijnen hyperbilirubinemie en geelzucht als geïsoleerde verschijnselen. Onderactieve enzymatische functies of een gebrek aan enzymen die betrokken zijn bij de afbraak zijn geen symptomen van het rotorsyndroom.
Diagnose en ziekteverloop
Hyperbilirubinemie is het belangrijkste diagnostische symptoom van het Rotor-syndroom. De hoge concentratie van het afbraakproduct in het bloed kan door middel van laboratoriumtesten worden aangetoond. Het is een toename van direct bilirubine tussen drie en tien mg / dl. De patiënt vertoont geen tekenen van hemolyse. Hetzelfde geldt voor hepatopathie met celnecrose.
De transaminasewaarden liggen altijd in het normale bereik, waarbij de alkalische fosfatase ook normale activiteit vertoont. Bij een differentiële diagnose moet de arts onderscheid maken tussen geelzucht bij patiënten en geelzucht bij pasgeborenen en zuigelingen, en dienovereenkomstig differentiëren van hemolytische anemie, hepatitis en eventuele conjugatiestoornissen van bilirubine.
Afgezien van het differentiële diagnostische onderscheid met het Crigler-Najjar-syndroom of de ziekte van Gilbert-Meulengracht, moeten misvormingen van de galwegen als oorzaak van geelzucht worden uitgesloten voor de diagnose van het Rotor-syndroom.
Complicaties
In de meeste gevallen heeft het Rotor-syndroom geen speciale behandeling nodig omdat het geen ernstige of schadelijke symptomen vertoont. De levensverwachting van de patiënt is meestal niet beperkt of verkort. Bij deze ziekte lijden de getroffenen voornamelijk aan ernstige geelzucht. Deze klacht kan leiden tot pesten of plagen, vooral bij kinderen of adolescenten, waardoor deze leeftijdsgroepen vaak last hebben van depressies of andere psychische klachten.
Volwassenen kunnen echter ook minderwaardigheidscomplexen of een verminderd zelfbeeld ontwikkelen. Er kan pijn in de bovenbuik zijn, hoewel dit meestal niet gepaard gaat met voedselinname. Koortsaanvallen kunnen ook optreden bij dit syndroom en een negatief effect hebben op de kwaliteit van leven van de getroffen persoon.
Meestal zijn er geen verdere complicaties of klachten. De klachten vertegenwoordigen geen enkele beperking in het leven van de getroffenen en worden daarom niet behandeld. Alleen de koortsaanvallen kunnen met medicijnen worden behandeld. Helaas is het voorkomen van het Rotor Syndroom ook niet mogelijk.
Wanneer moet je naar de dokter gaan?
Bij het Rotor-syndroom dient in het algemeen altijd een arts te worden geraadpleegd. Deze ziekte geneest zichzelf niet en in de meeste gevallen verergeren de symptomen als de ziekte niet goed wordt behandeld. Medische behandeling is daarom essentieel. Een arts moet worden geraadpleegd als de betrokken persoon lijdt aan zeer ernstige pijn in de bovenbuik. De pijn kan zich ook verspreiden naar aangrenzende delen van het lichaam en een zeer negatief effect hebben op de kwaliteit van leven van de patiënt.
In de meeste gevallen hebben mensen ook hoge koorts en de gebruikelijke symptomen van griep of verkoudheid. De kwaliteit van leven wordt aanzienlijk verminderd door het Rotor Syndroom. Geelzucht kan ook wijzen op de ziekte. Als deze symptomen over een langere periode optreden en niet vanzelf verdwijnen, moet in ieder geval een arts worden geraadpleegd. Het Rotor Syndroom is in de regel relatief eenvoudig op te sporen en te behandelen door een huisarts.
Behandeling en therapie
De exacte oorzaken van het rotorsyndroom zijn nog niet definitief vastgesteld en vallen daarom nog steeds op het terrein van speculatie. Alleen al om deze reden kan er geen oorzakelijke behandeling van de ziekte plaatsvinden. Symptomatische behandeling is meestal ook niet nodig.
Als ernstige pijn in de bovenbuik aanwezig is als begeleidend symptoom, kan symptomatische verlichting worden geboden met pijnstillers. Antipyretische medicatie kan worden gebruikt bij begeleidende koortsaanvallen. In de meeste gevallen heeft het Rotor-syndroom echter nauwelijks invloed op de patiënt, zodat er geen therapeutische stappen nodig zijn.
Uw medicatie vindt u hier
➔ Geneesmiddelen tegen geelzucht en leverproblemenpreventie
Aangezien de oorzaken van het rotorsyndroom niet definitief zijn opgehelderd, kan het fenomeen nog niet worden voorkomen. Vanwege de schijnbaar erfelijke basis van de ziekte, kunnen de getroffenen in theorie een profylactische beslissing nemen om geen eigen kinderen te krijgen. Aangezien het rotorsyndroom de levens van de getroffenen echter niet ernstig beïnvloedt, is een dergelijke benadering nogal te radicaal.
Nazorg
Patiënten met het Rotor-syndroom hebben meestal geen uitgebreide nazorg nodig. Omdat de ziekte zelden voorkomt, zijn er geen specifieke vervolgmethoden. Nazorg is gebaseerd op de mate waarin de symptomen optreden. De symptomen van de ziekte zijn meestal onschadelijk en verdwijnen zonder enige gevolgen.
Na herstel moet een arts de gezondheid van de patiënt beoordelen. De typische symptomen zoals koorts, buikpijn en het geel worden van de huid moeten door een arts worden onderzocht, zodat secundaire symptomen kunnen worden uitgesloten. Als u hoge koorts heeft, kan uw arts u adviseren over verdere herstelmaatregelen. Als de buikpijn aanhoudt, kan een röntgenonderzoek de mogelijke oorzaken ophelderen.
Op deze manier kunnen bijvoorbeeld interne bloedingen worden gedetecteerd. Als de symptomen van het Rotor-syndroom optreden, kan er een niet-gediagnosticeerde leverziekte zijn. De nazorg wordt verleend door de huisarts of de internist. Als u chronische leverproblemen heeft, zijn regelmatige bezoeken aan de arts aangewezen.
De vervolgzorg vindt plaats in de huisartsenpraktijk of in een gespecialiseerde kliniek, afhankelijk van de onderliggende ziekte. Als het Rotor-syndroom terugkeert, moet de arts worden geïnformeerd. Een oorzakelijke behandeling kan ook nodig zijn. De specialist kan de gepaste maatregelen noemen en de patiënt een geschikte pijnstiller voorschrijven nadat de geelzucht is genezen.
U kunt dat zelf doen
Patiënten die aan het Rotor-syndroom lijden, moeten regelmatig een arts bezoeken. De leverfunctie moet elke drie tot zes maanden worden gecontroleerd, zodat complicaties kunnen worden uitgesloten. Vanwege de disfunctie van de lever moet het dieet worden gewijzigd. Het voedingsplan moet strikt worden opgevolgd zodat er geen klachten optreden.
Huismiddeltjes zoals verwarmingspads en licht voedsel helpen bij maagpijn. Kruidentheeën met kamille of citroenmelisse verlichten ook de typische klachten en dragen bij aan een snel herstel. Als de symptomen aanhouden, kun je het beste de verantwoordelijke huisarts of gastro-enteroloog raadplegen. Als er complicaties optreden zoals hevige koortsaanvallen of pijnreacties, wordt ook een bezoek aan een arts aanbevolen. Als er tekenen zijn van een leverinfarct, moet de spoedarts worden gebeld. De patiënt moet dan rustig worden neergelegd. De aankomende reddingsdienst moet over de toestand worden geïnformeerd, zodat de nodige medische maatregelen onmiddellijk kunnen worden genomen.
Algemene maatregelen zoals rust en rust zijn van toepassing na een ziekenhuisopname. Ouders van getroffen kinderen moeten de nodige onderzoeken laten doen als ze weer kinderen willen krijgen. Hierdoor kan het ziekterisico worden beoordeeld en kan de arts indien nodig verdere maatregelen voorstellen.

.jpg)
.jpg)


.jpg)