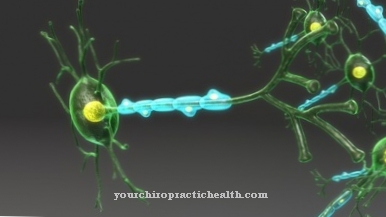
De Hechting van bloedplaatjes is een onderdeel van hemostase waarbij bloedplaatjes hechten aan collageen. Deze stap activeert de bloedplaatjes.
Wat is bloedplaatjesadhesie?

De primaire hemostase - hemostase - vindt plaats in 3 fasen. De eerste stap is de hechting van bloedplaatjes, gevolgd door omkeerbare bloedplaatjesaggregatie en de vorming van een onomkeerbare bloedplaatjesprop.
De taak van hemostase is om gewonde bloedvaten zo snel mogelijk te herstellen, zodat het bloedverlies zo laag mogelijk blijft. Daarom treedt onmiddellijk vasoconstrictie op wanneer het endotheel wordt beschadigd. Door de vernauwing van de bloedvaten stroomt het bloed ook langzamer.
Dit ondersteunt de volgende stap: hechting van bloedplaatjes. De bloedplaatjes (trombocyten) hechten zich vast aan subendotheliale structuren zoals collageen. Deze accumulatie wordt direct geïnitieerd door de collageenreceptor en indirect door de zogenaamde von Willebrand-factor. De adhesie activeert de bloedplaatjes en de omkeerbare bloedplaatjesaggregatie wordt op gang gebracht. Dus de bloedplaatjes hopen zich dicht bij elkaar op en uiteindelijk wordt een onomkeerbare bloedplaatjesplug gevormd.
Functie en taak
De functie van de adhesie van bloedplaatjes is een interactie van de von Willebrand-factor met verschillende glycoproteïnen. Op moleculair niveau is het een ligand-receptor-interactie. Het ligand is de zogenaamde von Willebrand-factor en de belangrijkste trombocytische receptor is het GP Ib / IX-complex.
De ophoping van bloedplaatjes op subendotheliale oppervlakken wordt gemedieerd door het GP Ia / IIa-receptorcomplex - de collageenreceptor. De von Willebrand-factor (vWF) heeft hier ook een indirecte invloed op. Dit is een grote glycoproteïne die vrijkomt uit het beschadigde endotheel. Het kan bruggen vormen tussen speciale membraanreceptoren van de bloedplaatjes (GP Ib / IX-complex) en collageenvezels. Fibronectine en trombospondine zijn ook betrokken bij deze brugvorming. De blootgestelde collageenstructuren interageren ook zonder de vWF met GP Ia / IIa en GP VI op het plaatjesoppervlak. Beide reacties dragen ertoe bij dat de bloedplaatjes langs de vaatwand rollen en uiteindelijk hechten.
Samengevat: de collageenreceptor leidt tot een enkele laag bloedplaatjes. De von Willebrand-factor zorgt ervoor dat de trombocyten via GP Ib / IX stevig hechten.
Deze adhesie van bloedplaatjes, in combinatie met de vasoconstrictie, leidt tot een aanvankelijke vermindering van bloeding. Het is ook belangrijk voor de activering van de bloedplaatjes. De activering van de bloedplaatjes omvat ook de afgifte van adenosinedifosfaat (ADP), fibrinogeen, fibronectine, vWF en tromboxaan A2.
De omkeerbare plaatjesaggregatie wordt geïnitieerd door de plaatjesactivering. Bloedplaatjes zijn dicht opeengepakt via fibrinogeenbruggen. De vasoconstrictie wordt nog eens versterkt door het ontsnappen van bloedplasma naar het interstitium. Trombine zorgt ervoor dat de bloedplaatjes samensmelten tot een homogene massa, de onomkeerbare bloedplaatjesplug. De vorming van de onomkeerbare bloedplaatjesprop en vasoconstrictie zorgen ervoor dat bij lichte verwondingen in korte tijd tijdelijke hemostase optreedt.
Primaire hemostase kan farmacologisch worden geremd. Bijvoorbeeld acetylsalicylzuur (bijvoorbeeld Aspirin®), dat de synthese van tromboxaan A2 onderdrukt. Bijkomende remmers van de plaatjesfunctie zijn ADP- en GP IIb / IIIa-antagonisten. Deze medicijnen worden vaak tijdelijk gebruikt bij bedlegerigheid, zoals bijvoorbeeld voor en na een operatie. Ze dienen om de bloedstolling te remmen en daardoor trombose en embolie te voorkomen. Deze procedure wordt tromboseprofylaxe genoemd.
Uw medicatie vindt u hier
➔ Geneesmiddelen voor wondbehandeling en verwondingenZiekten en aandoeningen
De neiging tot adhesie (adhesie) van de plaatjes kan worden gemeten met behulp van gedefinieerde glasoppervlakken of op glasparelfilters (retentie). Een onvoldoende functie van de bloedplaatjesadhesie komt voornamelijk tot uiting in de verhoogde neiging tot bloeden.
Bloedplaatjesadhesiestoornissen zijn erfelijk. Ze zijn gebaseerd op een verstoorde interactie tussen de bloedplaatjes en het vasculaire endotheel. De oorzaak van deze aandoening kan bijvoorbeeld een tekort zijn aan de von Willebrand-factor, zoals het geval is bij het Willebrand-Jurgens-syndroom. Deze ziekte wordt in bijna alle gevallen overgeërfd. Verworven vormen zijn tot dusverre slechts zeer zelden beschreven. De ernst en ernst van het syndroom kan variëren. De ziekte verloopt vaak heel gemakkelijk, waardoor de ziekte vaak lang onopgemerkt blijft.
Men kan grofweg 3 soorten ziekten onderscheiden. Type I heeft een kwantitatieve tekortkoming in de von Willebrand-factor. Deze vorm komt het meest voor, het vertoont zeer milde symptomen en stelt de patiënt vaak in staat een normaal leven te leiden. Alleen de bloedingstijd is iets langer en patiënten krijgen vaker last van secundaire bloedingen tijdens operaties. Bij type II daarentegen is er een kwalitatief defect in de Willebrand-factor. Deze vorm is de tweede meest voorkomende vorm, maar treft slechts 10-15% van alle patiënten met het Willebrand-Jürgens-syndroom. Type III heeft een zeer ernstig beloop, maar komt het minst vaak voor.
De ziekte wordt in het laboratorium gediagnosticeerd als er symptomen zijn. De hoeveelheid en activiteit van de von Willebrand-factor wordt hier gemeten. Een langdurige therapie is meestal niet nodig voor de diagnose. Desmopressine, dat de hoeveelheid von Willebrand-factor vervijfvoudigt, wordt alleen vóór operaties aan de getroffenen gegeven.
Het Bernard-Soulier-syndroom komt daarentegen veel minder vaak voor. De verstoring van de bloedplaatjesadhesie wordt veroorzaakt door een erfelijk defect in de membraanreceptor voor de von Willebrand-factor (GP Ib / IX). Deze ziekte gaat ook gepaard met een verhoogde neiging tot bloeden. Spontane bloeding is echter zeldzaam. De diagnose wordt opnieuw gesteld in het laboratorium en therapie is zelden nodig vanwege de milde symptomen. Patiënten hoeven alleen op te letten dat ze geen bloedplaatjesaggregatieremmers gebruiken, zoals Aspirin®. Deze kunnen leiden tot ernstige bloedingscomplicaties. Bloedplaatjesconcentraten worden alleen in acute gevallen vervangen, zoals na groot bloedverlies.









.jpg)

.jpg)
.jpg)
