Van Crush-syndroom slachtoffers van ongevallen en rampen worden bijzonder hard getroffen. Door in de spieren te knijpen of te verwonden, wordt het spierweefsel necrotisch als onderdeel van het fenomeen en kan in de loop van het proces leiden tot nier- of leverfalen. Behandeling op de plaats van het ongeval heeft grote invloed op de prognose van het crush-syndroom.
Wat is het crush-syndroom?

© Randall Reed - stock.adobe.com
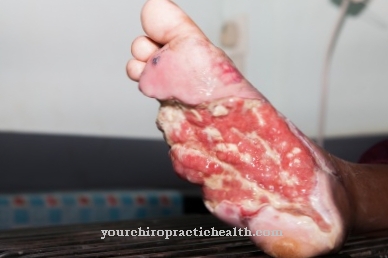
Bij het crush-syndroom breekt het spierweefsel af als gevolg van een necrotisch letsel in grotere delen van de skeletspieren. Het fenomeen wordt ook wel genoemd myorenaal syndroom of Ziekte van Bywaters bekend. Bij het crush-syndroom resulteert de afbraak van de spieren in acuut nier- of leverfalen. Daarom wordt het syndroom ook wel een systemische ziekte genoemd. Bij dit fenomeen treft necrose het hele organisme en vooral het orgaansysteem van de getroffen persoon.
De medische professional begrijpt necrose als de onomkeerbare vernietiging van cellen in lichaamsweefsel. Deze celdood wordt veroorzaakt door een ontsteking van de aangetaste gebieden, die fagocyten aantrekken. Apoptose, d.w.z. geprogrammeerde celdood, vindt ook plaats in necrotisch weefsel. Het crush-syndroom is met name relevant voor de ongevallen- en spoedeisende geneeskunde, evenals voor rampenbestrijding.
Eric Bywaters beschreef het syndroom in 1941 bij patiënten die het slachtoffer waren van de luchtaanval in de London Blitz. De Japanse arts Seigo Minami documenteerde het crush-syndroom al in 1923.
oorzaken
Het Crush-syndroom wordt voornamelijk waargenomen in verband met aardbevingen en andere milieurampen. De slachtoffers hebben meestal last van gekneusde spieren die spiernecrose veroorzaken. Mechanische spierblessures veroorzaakt door ongevallen kunnen ook het syndroom veroorzaken. Hetzelfde geldt voor onvoldoende zuurstoftoevoer, zoals kan voorkomen bij koolmonoxidevergiftiging door een brandscenario.
Wanneer spierweefsel afbreekt, komt het spiereiwit myoglobine vrij. Hoewel veel bronnen vermoeden dat dit eiwit de oorzaak is van nier- en leverfalen, is deze relatie nog niet definitief opgehelderd. Systemisch orgaanfalen kan ook worden veroorzaakt door een shockgerelateerde verminderde bloedtoevoer naar organen.
In de context van shock lijden veel slachtoffers van ongevallen, aardbevingen en brand bijvoorbeeld door een gebrek aan circulerend bloedvolume. De pompcapaciteit van het hart neemt af en de vasculaire tonus neemt af. Op deze manier kan hypoxie optreden in de organen.
Symptomen, kwalen en tekenen
De belangrijkste tekenen van shock zijn die bij patiënten met het crush-syndroom. Delen van de skeletspieren raken gekneusd en ontwikkelen spiernecrose. Na het herstel van de bloedstroom treedt een reperfusietrauma op. Als onderdeel van dit fenomeen breken de spiercellen af, waarbij kalium, fosfor en myoglobine vrijkomen. Analoog stijgt de bloedspiegel van alle genoemde stoffen.
Er is vaak een enorme hyperkaliëmie, die kan worden geassocieerd met hartritmestoornissen. Bovendien sterven levercellen vaak af na het herstel van de bloedstroom, waardoor geelzucht in het leverweefsel ontstaat. Het nierweefsel wordt ook aangetast door celdood in de context van het crush-syndroom. Als de betrokkene niet goed wordt verzorgd, zal binnen zeer korte tijd overlijden optreden. Kort voor het overlijden lijkt de patiënt vrijwel volledig symptoomvrij te zijn. Daarom wordt het crush-syndroom vaak de term genoemd lachende dood verbonden.
Diagnose en verloop
Idealiter wordt de eerste vermoedelijke diagnose van het crush-syndroom gesteld door de EHBO'ers. Uiterlijk herkennen de spoedartsen het fenomeen aan de hand van een visuele diagnose. In het ziekenhuis kunnen bloedonderzoeken de eerste vermoedelijke diagnose bevestigen. Bij het crush-syndroom hangt de prognose vooral af van de eerste hulp die na het ongeval wordt verleend.
Bij onjuiste behandeling op de plaats van het ongeval of in het ziekenhuis kan het fenomeen fataal zijn. Als er op de plaats van het ongeval geen tekenen van nier- of leverfalen zijn, kan dit binnen zeer korte tijd veranderen. De juiste behandeling voorkomt ernstige orgaanschade als gevolg van spiernecrose en verbetert zo de prognose.
Complicaties
Tijdens en na het begin van het crush-syndroom kunnen verschillende complicaties optreden. Het ziektebeeld kan leiden tot meervoudig orgaanfalen, afhankelijk van de locatie en de ernst van de verwondingen. In eerste instantie treedt spiernecrose echter op als onderdeel van het crush-syndroom, veroorzaakt door de beschadigde skeletspieren en ander trauma.
Als de bloedtoevoer naar de spieren wordt hersteld, kan reperfusietrauma optreden, dat gepaard gaat met het afbreken van spiercellen en het vrijkomen van kalium, myoglobine en fosfor. Als gevolg hiervan neemt het bloedniveau van de genoemde stoffen toe, waardoor bestaande hartritmestoornissen en andere problemen met de bloedsomloop toenemen. Vaak is er ook wat bekend staat als hyperkaliëmie, een verstoring van de elektrolytenbalans van het lichaam, die gepaard gaat met schommelingen in de bloeddruk en hartaanvallen.
Als gevolg van grote kneuzingen wordt ook de bloedstroom naar vitale organen beperkt, wat kan leiden tot geelzucht in de lever of het nierweefsel. Indien onbehandeld, leidt het crush-syndroom binnen korte tijd tot de dood van de patiënt. Als de getroffen persoon wordt behandeld voordat orgaanfalen optreedt, kan het crush-syndroom vaak worden behandeld zonder ernstige complicaties; als nier- of leverfalen al is opgetreden, is permanente schade waarschijnlijk.
Wanneer moet je naar de dokter gaan?
Bij een ongeval met ernstig letsel moet onmiddellijk de spoedarts worden geroepen. EHBO'ers dienen eerst te controleren of de gewonde bij bewustzijn is en vervolgens passende eerstehulpmaatregelen te nemen of op medische hulp te wachten. In het geval van zichtbare spier- of botletsels kan het crush-syndroom aanwezig zijn - in dit geval moet zelfbehandeling worden vermeden. Als dit nog niet is gebeurd, moet onmiddellijk een arts worden geroepen, vooral als er tekenen zijn van hartritmestoornissen of meervoudig orgaanfalen.
De getroffen persoon moet onmiddellijk naar het dichtstbijzijnde ziekenhuis worden gebracht of de hulpdiensten moeten worden gewaarschuwd. Een langer verblijf in het ziekenhuis is sowieso noodzakelijk, aangezien het crush-syndroom bijna altijd wordt veroorzaakt door ernstige interne en externe verwondingen. De getroffen persoon heeft een uitgebreide medische en fysiotherapeutische behandeling nodig. In de meeste gevallen is psychologische begeleiding of traumatherapie ook noodzakelijk. Het is raadzaam om samen met de verantwoordelijke arts en een vertrouwenspersoon de nodige stappen te plannen. Het nauwlettend volgen van verwondingen is aangewezen bij het crush-syndroom.
Artsen & therapeuten bij u in de buurt
Behandeling en therapie
De behandeling van het crush-syndroom begint op de plaats van het ongeval. Het gedrag van EHBO'ers en spoedartsen is cruciaal voor de prognose van de slachtoffers. De gekneusde ledematen moeten zo snel mogelijk worden afgebonden. Ter vervanging van het bloedvolume krijgt de patiënt een infuus toegediend dat bij voorkeur geen kalium bevat. Als de slachtoffers worden begraven of als zware voorwerpen op hun ledematen de necrose veroorzaken, worden de aangetaste delen van het lichaam afgebonden voordat de slachtoffers worden vrijgelaten.
Hetzelfde geldt voor de levering van de kaliumvrije infuusoplossing en de toediening van natriumwaterstofcarbonaat. Als deze principes niet worden nageleefd, kan de "glimlachende dood" onmiddellijk na de bevrijding plaatsvinden. Door de bloedcirculatie te herstellen, wordt het cardiovasculaire systeem in het ergste geval overweldigd en ondergaat het een fatale schok. Op de eerste hulp worden patiënten gecontroleerd door een ECG.
Uw bloedelektrolyten worden regelmatig gecontroleerd in een bloedgasanalyse en uw infusie gaat verder met ongeveer 1,5 liter per uur. Op deze manier worden de slachtoffers gered van hypotensie, nierinsufficiëntie, acidose en hyperkaliëmie of hypocalciëmie. Wonden worden in het ziekenhuis operatief behandeld. Chirurgische zorg wordt gecombineerd met toediening van antibiotica en tetanusbescherming.
Outlook & prognose
De prognose voor het crush-syndroom varieert van geval tot geval.De snelle start van de juiste behandeling en verzorging van de wonden en de hoeveelheid beschadigd weefsel zijn relevant. Schade aan de nieren veroorzaakt door het crush-syndroom kan verschillende effecten hebben. Beide nieren kunnen volledig falen, of ten minste één nier kan nog steeds functioneren.
Hetzelfde geldt voor de lever: de levers van sommige mensen overleven de effecten van rabdomyolyse beter dan andere. Hetzelfde geldt voor de effecten van een resulterende schok.
Of en in hoeverre de uitwendige geblesseerde gebieden kunnen worden hersteld - voor zover het crush-syndroom op een dergelijke oorzaak berust - hangt ook af van de mate van compressie. Van chirurgische restauratie tot medisch geïndiceerde amputatie, alles is mogelijk.
Patiënten die snel herstellen, moeten zodanig worden verzorgd dat wordt voorkomen dat hun lichaam wordt overbelast met de afbraakproducten van de necrose. Als hier de verschillende strategieën worden gebruikt, zijn de overlevingskansen goed. De te controleren aspecten strekken zich echter uit tot de bloedsomloop, de nierfunctie, mogelijke gevolgschade, trauma en nog veel meer. In combinatie met de trigger van een crush-syndroom is het ook niet ongebruikelijk dat het compartimentsyndroom daarna optreedt.
preventie
Theoretisch kan het crush-syndroom optreden na elk type aan een ongeval gerelateerde spiernecrose. Het vastbinden van de aangedane ledemaat onmiddellijk na het ongeval is een cruciale stap bij de preventie. Het toedienen van bloedvolume moet in dit verband ook worden genoemd als een belangrijke preventieve maatregel.
Nazorg
In de meeste gevallen hebben de getroffenen geen of zeer weinig vervolgmaatregelen beschikbaar voor het crush-syndroom. In de meeste gevallen zijn verdere maatregelen en verdere behandeling sterk afhankelijk van het exacte ongeval en de ernst van de verwondingen, zodat hier geen algemene voorspelling kan worden gedaan.
Vaak is de levensverwachting van de getroffenen extreem kort vanwege het crush-syndroom. Allereerst moet het slachtoffer direct bij het ongeval worden behandeld en verzorgd, zodat er geen verdere complicaties of andere klachten zijn. Behandeling van het syndroom zelf gebeurt voornamelijk door middel van medicatie.
De betrokkene moet altijd letten op regelmatig gebruik en de juiste dosering, zodat de symptomen kunnen worden verlicht. Ook moeten er regelmatig onderzoeken van de inwendige organen plaatsvinden, zodat beschadigingen aan de inwendige organen in een vroeg stadium kunnen worden opgespoord.
Omdat het crush-syndroom vaak het nemen van antibiotica vereist, moeten de getroffenen oppassen dat ze ze niet met alcohol innemen. Bloedonderzoeken per uur zijn ook nodig om nierinsufficiëntie te voorkomen.
U kunt dat zelf doen
Crush-syndroom kan ernstige complicaties en symptomen op de lange termijn veroorzaken. De belangrijkste zelfhulpmaatregel is het ondersteunen van het herstel in overleg met de arts door middel van fysiotherapie en fysiotherapie. De patiënt kan ook matig sporten, mits dit verenigbaar is met de gezondheidstoestand en de individuele blessures.
Over het algemeen dienen alle maatregelen die naast een medische behandeling plaatsvinden eerst met de huisarts te worden besproken. Hierdoor kan zelfhulp optimaal worden afgestemd op elke medicamenteuze, chirurgische of kinesitherapeutische behandeling.
Na een operatie gelden strikte medische richtlijnen. Of en in hoeverre lichamelijke activiteit mogelijk is, moet door de arts worden bepaald op basis van het individuele herstelproces. Het Crush-syndroom komt vaak voor in verband met een ongeval.
Traumatherapie kan helpen om de uitlokkende gebeurtenis te verwerken en daardoor ook moed geven voor fysieke zelfhulp. Als dit vanwege ernstig letsel niet mogelijk is, is langdurige therapie noodzakelijk.
Besprekingen met andere betrokken personen zijn nuttig. De arts kan contact opnemen met een zelfhulpgroep en verdere tips geven om met de aandoening om te gaan. Het crush-syndroom zelf confronteert de getroffenen meestal een leven lang met lichamelijke klachten, die altijd individueel moeten worden herkend en behandeld.

.jpg)












.jpg)


.jpg)