Onder de Kallmann-syndroom wordt beschouwd als een aangeboren ziekte. Dit leidt tot een slecht functioneren van de geslachtsklieren en verlies van reukvermogen.
Wat is het Kallmann-syndroom?

© Alila Medical Media - stock.adobe.com
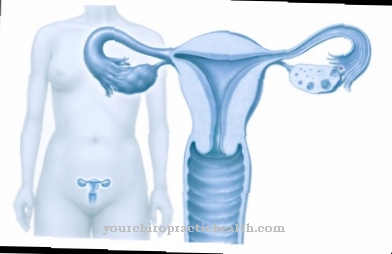
De Kallmann-syndroom (KS) is ook zo olfactorisch syndroom bekend. De getroffenen lijden aan deze ziekte door een verminderd of volledig afwezig reukvermogen. Verder is er sprake van een slechte werking van de geslachtsklieren (hypogonadisme) zoals de mannelijke testikels of vrouwelijke eierstokken. Het Kallmann-syndroom is aangeboren en is een van de zeldzame ziekten.
Het treft mannen veel vaker dan vrouwen. De frequentie bij mannen is 1: 10.000, terwijl deze bij vrouwen 1: 50.000 is. De ziekte is vernoemd naar de Duitse psychiater Franz Josef Kallmann (1897-1965). Het Kallmann-syndroom werd in 1856 voor het eerst genoemd door de Spaanse arts Aureliano Maestre de San Juan. Daarom heeft de ziekte ook de naam in Spaanstalige streken Sindrome de Maestre-Kallman-Morsier.
oorzaken
Het Kallmann-syndroom wordt veroorzaakt door genetische defecten, meer bepaald door mutaties die in een eiwit voorkomen. Dit eiwit is uitermate belangrijk voor de ontwikkeling van de bulbus olfactorius (bulbus olfactorius) en van verschillende kerngebieden van de hypothalamus. Cellen die gonadoliberine (GnRH) produceren, bereiken de voorhersenen vanaf de nasale placode tijdens de embryonale ontwikkeling. De exacte route is echter nog onduidelijk.
De cellichamen bevinden zich in de hypothalamus in het supraoptische gebied, terwijl de uitlopers zich uitstrekken tot in de mediane eminentia. Van daaruit geven ze hormonen af aan de portale circulatie. De hormonen zorgen voor de afgifte van de gonadotrofinen LH en FSH. Op deze manier worden de vrouwelijke menstruatiecyclus en de productie van sperma en testosteron bij mannen gecontroleerd. In het geval van het Kallmann-syndroom treedt aplasie (niet-ontwikkeling) van de bulbus olfactorius echter om genetische redenen op.
Tot dusverre was het mogelijk om twee mutaties te beschrijven die mogelijk verantwoordelijk zijn voor de ontwikkeling van het Kallmann-syndroom. Dit zijn de KAL-mutatie op het X-chromosoom en het FGFR1-gen op chromosoom 8. Deze mutaties veroorzaken een ontwikkelingsstoornis van het centrale zenuwstelsel (CZS). De immigratie van zenuwcellen naar de plaats die voor hen fysiologisch bepaald is, wordt verstoord.
De aandoening manifesteert zich door afwijkingen in de hypothalamus. Door de aantasting van de hypothalamus kan het hormoon GnRH slechts in onvoldoende mate worden afgegeven, wat een negatief effect heeft op de afgifte van FSH en LH als gonadotrofinen. Een verkeerde ontwikkeling van de reukbol leidt op zijn beurt tot verlies van de reukzin.
Symptomen, kwalen en tekenen
De symptomen die optreden bij het Kallmann-syndroom kunnen heel verschillend zijn. Het belangrijkste symptoom is een verminderd reukvermogen, dat bekend staat als hyposmie, of het volledige verlies van het reukvermogen, dat bekend staat als anosmie. Het tweede kritische symptoom is de vertraging of volledige afwezigheid van de puberteit. De getroffen personen ontwikkelen geen secundaire geslachtskenmerken. Mannen breken bijvoorbeeld hun stem niet. Baardgroei en lichaamshaar worden ook aangetast.
Bij het vrouwelijk geslacht is er weer geen menstruatie. In sommige gevallen treedt ook een craniofasciale misvorming op. Dit toont onevenredigheden in het gezicht en hoofd. Als het Kallmann-syndroom X-gebonden is, wat bij ongeveer een derde van alle patiënten voorkomt, ontbreekt vaak een nier. Als er daarentegen een mutatie is in het FGFR1-gen, is een misvorming van de hazenlip en het gehemelte ook mogelijk.
Diagnose en ziekteverloop
Het diagnosticeren van het Kallmann-syndroom is vaak moeilijk. Vooral bij vrouwen zijn de symptomen vaak onopvallend, waardoor de arts ze bij onderzoek soms over het hoofd ziet. Bovendien worden problemen met de ontwikkeling van geuren meestal niet eens opgemerkt door de patiënten omdat ze geen andere geuren kennen. Als gevolg hiervan wordt het Kallmann-syndroom bij sommige patiënten pas op hoge leeftijd gediagnosticeerd.
Een belangrijke diagnostische optie is het controleren van het testosteron- of oestrogeengehalte in het lichaam. Het gonadotropinegehalte manifesteert zich via een prepuberaal patroon. GnRH-stimulatie leidt tot een verhoogde afgifte van gonadotrofinen. De verstoring van de reukzin kan worden vastgesteld door middel van een geurtest. Afwijkingen in het centrale zenuwstelsel kunnen worden gedetecteerd met behulp van beeldvormingsmethoden zoals magnetische resonantiebeeldvorming (MRI).
Zowel mannelijke adolescenten als volwassen mannen die aan het Kallmann-syndroom lijden, zullen hun hele leven vervangende therapie met testosteron nodig hebben. Als ze op de juiste manier worden behandeld, kunnen de puberteit en het seksleven worden genormaliseerd.
Complicaties
In de meeste gevallen leidt het Kallmann-syndroom tot een beperkt reukvermogen. Dit kan ook volledig verloren gaan in het verdere verloop van de ziekte. Als gevolg hiervan ervaart de patiënt aanzienlijke moeilijkheden in het dagelijks leven en wordt de kwaliteit van leven aanzienlijk verminderd en beperkt door het Kallmann-syndroom. Bovendien is er, naast de beperkingen van het reukvermogen, meestal een volledige afwezigheid van puberteit.
Dit verzuim heeft een zeer negatief effect op de ontwikkeling van het kind. Er is bijvoorbeeld geen menstruatie of seksuele ontwikkeling. Het is niet ongebruikelijk dat patiënten lijden aan misvormingen in het hoofdgebied. Mogelijk ontbreekt er ook een nier. Een gespleten gehemelte kan ook de esthetiek van de patiënt beïnvloeden, wat resulteert in aanzienlijke minderwaardigheidscomplexen of een sterk verminderd zelfrespect.
De symptomen van het Kallmann-syndroom hoeven echter niet direct na de geboorte op te treden. In veel gevallen ervaren patiënten de symptomen van deze ziekte pas op volwassen leeftijd. Behandeling van het Kallmann-syndroom kan worden uitgevoerd met behulp van medicijnen en hormonen. Er zijn geen complicaties. Psychologische behandeling is echter meestal ook nodig om complicaties op volwassen leeftijd te voorkomen.
Wanneer moet je naar de dokter gaan?
Als symptomen zoals een verminderde reukzin of een gebrek aan puberteit worden opgemerkt, kan de onderliggende oorzaak het Kallmann-syndroom zijn. Een arts moet worden geraadpleegd als de symptomen langer aanhouden dan normaal of als ze zelfs aanhouden. Als er verder klachten zijn, moet de huisarts direct worden ingeschakeld. Meisjes en vrouwen die niet menstrueren, moeten contact opnemen met de gynaecoloog.
Mannen met misvormingen in het genitale gebied kunnen het beste een uroloog raadplegen. Het Kallmann-syndroom kan zich uiten door zeer verschillende symptomen, daarom moet een arts worden geraadpleegd bij de eerste tekenen van ziekte. Mensen met een erfelijke ziekte dienen hun arts te informeren. Het is het beste om met kinderen naar de kinderarts te gaan. In veel gevallen wordt het Kallmann-syndroom onmiddellijk na de geboorte gediagnosticeerd en behandeld. Geschikte contacten zijn logopedisten, orthopedisten, gynaecologen, urologen en specialisten in erfelijke ziekten. Als er ernstige complicaties zijn, moet het kind onmiddellijk naar een kliniek worden gebracht.
Therapie en behandeling
De therapie van het Kallmann-syndroom bestaat voornamelijk uit de levering van hormonen zoals testosteron of progesteron / oestrogeen. Terwijl de man testosteron krijgt, krijgt de vrouw oestrogeen of progesteron. De aanvoer van de hormonen kan plaatsvinden door toediening van gels, injecties of speciale pleisters. Substitutiebehandeling zorgt ervoor dat een normale puberteit kan ontstaan, waardoor patiënten een relatief normaal leven kunnen leiden.
Onder bepaalde omstandigheden kunnen zelfs kinderen worden verwekt. Als de patiënt een kinderwens heeft, vindt vervangingstherapie met gonadotrofinen plaats. Bij de meeste getroffenen kan dit leiden tot de vorming van sperma of oögenese (vorming van eicellen). Vooral bij mannen is er echter een vermindering van de vruchtbaarheid.
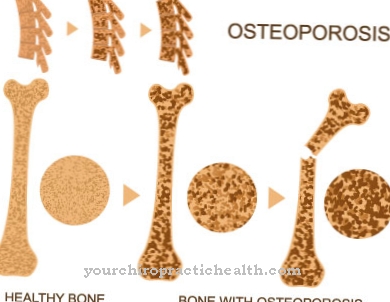
Het is ook belangrijk om botverlies (osteoporose) tegen te gaan, omdat het Kallmann-syndroom ook leidt tot een vermindering van de botdichtheid. Het gebrek aan geur kan echter niet worden behandeld. Psychotherapie en genetische counseling bij mensen worden ook beschouwd als belangrijke therapiefactoren. De aanwezigheid van bloedarmoede (anemie), die vaak voorkomt bij deze ziekte, moet ook worden behandeld.
Uw medicatie vindt u hier
➔ Geneesmiddelen tegen verkoudheid en verstopte neusOutlook & prognose
Als hormoontherapie tijdig wordt gestart, zal de puberteit zich normaal ontwikkelen. Mannen zijn verzekerd van een normaal seksleven op volwassen leeftijd door de levenslange toediening van testosteron. Na adequate en tijdige hormoontoediening van oestrogeen en progesteron zijn er zelfs bij vrouwen geen seksuele functionele beperkingen. De hormonen worden meestal via gels of pleisters geïnjecteerd. Door de hormoonbehandeling in de puberteit wordt bij alle patiënten feminisering of masculinisering bereikt.
Deze hormoontherapieën kunnen ook psychologische gevolgen hebben, zoals lusteloosheid, stemmingswisselingen of een verandering in libido. Daarom moet naast hormoontherapie ook psychologische ondersteuning van de patiënt worden overwogen.
Als u kinderen wilt krijgen, kan de toediening van hormonen zoals gonadotrofine of gonadoliberine de rijping van de zaadcellen of eicellen stimuleren. Gemiddeld kan het 18 tot 24 maanden duren voordat de zaadproductie volledig is hersteld. In ongeveer 80% van deze gevallen wordt een normale vruchtbaarheid bereikt.
Een empirische studie deed verslag van vijf patiënten met het Kallmann-syndroom die, na een aantal jaren hormoonvervangende therapie, spontaan hun geslachtsklieren herstelden.
preventie
Omdat het Kallmann-syndroom aangeboren is en wordt veroorzaakt door een genetisch defect, kan het niet effectief worden voorkomen.
Nazorg
Omdat het Kallmann-syndroom een erfelijke en dus een aangeboren ziekte is, kan het niet volledig worden genezen of behandeld. Neem contact op met een arts bij de eerste symptomen en tekenen van het syndroom, zodat er geen verdere complicaties of verdere verergering van de symptomen optreden. Een vroege opsporing van de symptomen kan leiden tot een positief beloop van de ziekte, waarbij de maatregelen en de mogelijkheden van nazorg in de meeste gevallen ernstig beperkt zijn.
Het Kallmann-syndroom wordt meestal behandeld door verschillende medicijnen te nemen. De getroffenen moeten zorgen voor de juiste dosering en regelmatige inname van de medicatie om de symptomen permanent te verlichten. Ouders moeten ervoor zorgen dat ze regelmatig worden ingenomen, vooral bij kinderen.
Niet alle symptomen van het Kallmann-syndroom kunnen volledig worden verlicht, zodat veel patiënten in hun dagelijks leven afhankelijk zijn van de hulp en steun van hun eigen familie. In de meeste gevallen vermindert deze ziekte de levensverwachting van de getroffenen niet. Verdere vervolgmaatregelen zijn niet beschikbaar voor patiënten met het Kallmann-syndroom.
U kunt dat zelf doen
Mensen die lijden aan het Kallmann-syndroom hebben meestal verschillende klachten en hebben daarom een uitgebreide medische behandeling nodig. Omdat de individuele symptomen vaak een leven lang aanhouden en dit de psychische toestand van de getroffenen aanzienlijk kan belasten, is therapeutisch advies meestal aangewezen.
In gesprek met een therapeut leert de betrokkene om te gaan met de ziekte en de problemen die het met zich meebrengt. In de meeste gevallen kan psychologische begeleiding worden gebruikt om contact te leggen met andere betrokken personen. Dit maakt het gemakkelijker om met het Kallmann-syndroom om te gaan en biedt de zieke de mogelijkheid om nieuwe strategieën en tips te leren om met alledaagse problemen om te gaan.
Naast deze therapeutische maatregelen kunnen de getroffenen ook de behandeling van de symptomen ondersteunen. De arts zal de patiënt eerst aanbevelen zijn eetgewoonten te veranderen. Hormoonbehandeling kan worden ondersteund door een uitgebalanceerd dieet. Regelmatige lichaamsbeweging, voldoende slaap en het vermijden van stress dragen allemaal bij aan deze behandeling. Bovendien is medisch toezicht altijd aangewezen, omdat dit de enige manier is om complicaties te voorkomen. Als er ongebruikelijke symptomen optreden of als er ernstige psychische problemen optreden, is een bezoek aan de verantwoordelijke arts geïndiceerd.



.jpg)
.jpg)
.jpg)


.jpg)

.jpg)
.jpg)


.jpg)