De Mucormycose heette vroeger Cycomycose aangewezen. Het is de derde meest voorkomende schimmelinfectie na candidiasis en aspergillose. De ziekte komt voornamelijk voor bij mensen met een immuundeficiëntie.
Wat is mucormycose?

© PATTARAWIT - stock.adobe.com
De Mucormycose is een schimmelinfectie met een fulminant beloop. Het wordt veroorzaakt door schimmels uit de zygomyceet-familie. Meestal behoren de zygomyceten tot de saprofyten.
Saprofyten voeden zich alleen met dood organisch materiaal. In het geval van een immunodeficiëntie kunnen de eigenlijk onschadelijke saprofyten parasieten worden en ernstige schade aan het lichaam toebrengen. Vooral de rhinocerebrale vorm van de ziekte wordt gevreesd. De schimmels bereiken de hersenen via de neusbijholten en veroorzaken daar zeer ernstige schade.
oorzaken
De veroorzakers van mucormycose zijn draadvormige schimmels die draadvormig groeien. Omdat ze meestal onschadelijk zijn, maar onder bepaalde omstandigheden ernstige schade kunnen aanrichten, behoren ze tot de facultatief pathogene schimmels. De meest voorkomende ziekteverwekkers die mucormycose veroorzaken, zijn schimmels van de geslachten Mucor, Rhizomucor, Rhizopus, Lichtheimia en Cunninghamella. De paddenstoelen worden wereldwijd gedistribueerd (alomtegenwoordig) en komen voornamelijk voor in de grond.
Meestal zijn mensen immuun voor deze schimmels. Als het immuunsysteem echter verzwakt is, kunnen ze zich verspreiden in de luchtwegen, het maagdarmkanaal of op de huid. De ziekteverwekkers dringen zeer snel weefsel en bloedvaten binnen. Bijzonder vatbaar zijn patiënten met diabetische ketoacidose, patiënten na een stamcel- of orgaantransplantatie, evenals patiënten die corticosteroïdtherapie krijgen of mensen met ernstige brandwonden. Patiënten met T-celdefecten of gevorderde HIV-infectie zijn ook bijzonder vatbaar voor mucormycose.
Symptomen, kwalen en tekenen
Er zijn vijf verschillende vormen van mucormycose. Ze zijn allemaal levensbedreigend:
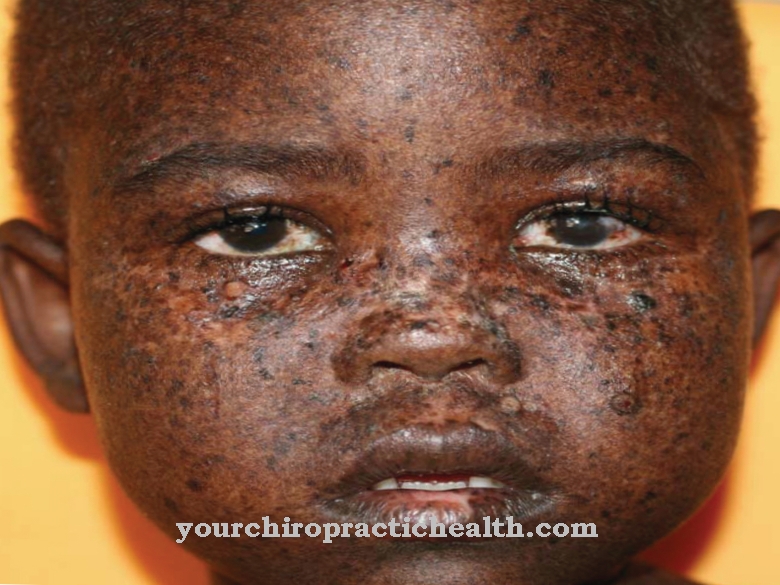
- De meest voorkomende vorm is rhinoorbitocerebrale mucormycose. Het wordt voornamelijk aangetroffen bij kinderen met diabetes mellitus of bij leukemiepatiënten. Kenmerkende symptomen van deze vorm zijn roodheid, pijn en zwelling in het gezicht en de oogkas. De infectie begint in de neusbijholten en veroorzaakt daar sinusitis. De nasale afscheidingen zijn bloederig. Bovendien verschijnen laesies van zwart weefsel van het neusslijmvlies.
De draadvormige verlengstukken van de schimmels breken door de huid en groeien in het weefsel en de botten, zodat ook zachte gezichtsweefsels, de oogkas, de hersenvliezen en de frontale kwab kunnen worden aangetast. De schade aan de slagaders en aders leidt ook tot verhoogde trombose en infarcten. Veranderingen in het bewustzijn, centrale verlamming en gezichtsstoornissen duiden op een betrokkenheid van het centrale zenuwstelsel.
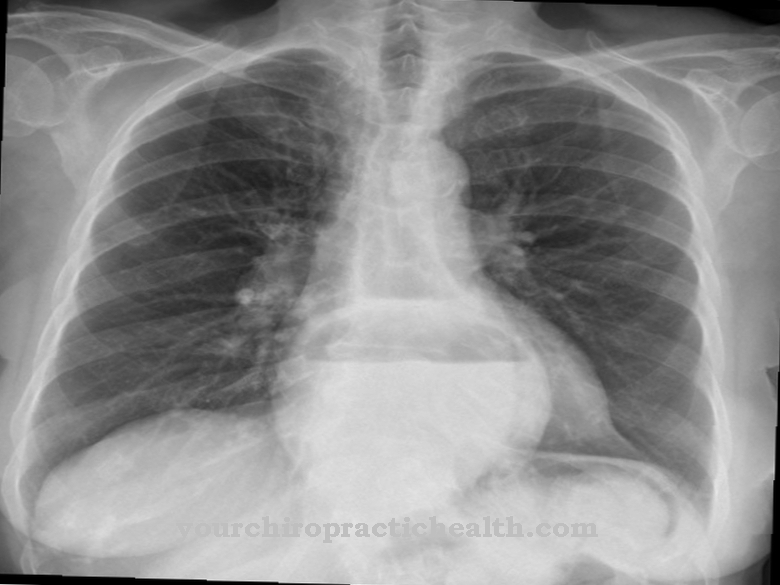
- In de pulmonale mucormycose vooral de longen worden aangevallen door de schimmels. Ook hier zijn trombose en hartaanvallen. Deze gaan vaak gepaard met koorts, kortademigheid en pijn op de borst. Vooral kankerpatiënten met acute leukemie worden getroffen. De infectie kan ontstaan door rhinoorbitocerebrale mucormycose. In de regel ontwikkelt het zich echter direct in de longen nadat de schimmelsporen zijn ingeademd.
- Bij kinderen met acute leukemie is dit de meest voorkomende uitgezaaide mucormycose. Het begint in de longen en verspreidt zich vervolgens via de bloedbaan naar de andere organen en het centrale zenuwstelsel. Verspreide mucormycose is bijna altijd dodelijk.
- Dat wordt zeldzamer primaire gastro-intestinale mucormycose gediagnosticeerd. Het wordt gekenmerkt door zweren in het maagdarmkanaal en komt voornamelijk voor bij onvolgroeide pasgeborenen. De zweren lopen het risico op perforatie. Als de ziekteverwekker de bloedvaten binnendringt, kunnen hier ook infarcten optreden.
- De Mucormycose van de huid verschijnt bij patiënten met ernstige brandwonden of bij leukemiepatiënten. Kenmerkend voor deze vorm zijn zwarte necrose van de huid.
Diagnose en ziekteverloop
De klinische en radiografische bevindingen zijn vergelijkbaar met die van andere schimmelinfecties. De diagnose kan daarom alleen worden gesteld met behulp van cultureel, microscopisch of histopathologisch bewijs van de ziekteverwekker. Diagnostisch materiaal kan worden verkregen door middel van biopsieën of chirurgie.
Mogelijke methoden om materiaal te verkrijgen zijn biopsieën van huid of weke delen, endoscopieën van neus en sinussen, bronchoscopie met lavage of CT-geleide biopsieën. In het geval van rhinocerebrale mucormycose onthult diagnostische beeldvorming ook een verdikking van het slijmvlies in het gebied van de neusbijholten. Pulmonale mucormycose toont op röntgenfoto's niet-specifieke en uitgebreide laesies van de longen. Er kunnen vlekkerige infiltraties, smeltingen of pleurale afgietsels zichtbaar zijn.
Als de oogkas is aangetast, verschijnt daar een pathologische massa. Naast de detectie van ziekteverwekkers is altijd gedetailleerde beeldvorming met behulp van computer- en magnetische resonantietomografie vereist. Dit is de enige manier om de volledige omvang van de infectie vast te leggen.
Complicaties
Mucormycose kan bij de patiënt verschillende symptomen veroorzaken. In de regel moet deze ziekte in ieder geval door een arts worden behandeld, omdat deze levensbedreigend kan zijn en in het ergste geval tot de dood van de patiënt leidt. De getroffenen hebben voornamelijk last van ernstige zwelling in het gezicht en ook in de oogkas.
Neusbloedingen en veranderingen in bewustzijn treden op. Het gewone denken en handelen is nu moeilijker voor de getroffenen en de meeste patiënten lijden aan ernstige visuele stoornissen. Zonder behandeling ontwikkelt de patiënt koorts en kortademigheid, wat kan leiden tot bewustzijnsverlies. Pijn op de borst kan ook voorkomen.
Zweren vormen zich in de darmen of maag, wat ook tot de dood kan leiden. Door de mucormycose neemt de kwaliteit van leven significant af en wordt het dagelijkse leven voor de patiënt aanzienlijk bemoeilijkt. Mucormycose wordt behandeld met behulp van medicatie of chemotherapie. Het is niet te voorspellen of dit zal leiden tot een positief beloop van de ziekte. In veel gevallen wordt de levensverwachting aanzienlijk verminderd door mucormycose.
Wanneer moet je naar de dokter gaan?
Mucormycose moet in een vroeg stadium door een arts worden opgehelderd. Uiterlijk wanneer typische symptomen zoals veranderingen van de huid van het gehemelte en infecties in neus en keel worden opgemerkt, moet een arts worden geraadpleegd. Anders kan de necrose verder toenemen. Tekenen zoals toevallen, afasie of hemiplegie duiden op een gevorderde ziekte die onmiddellijk moet worden opgehelderd. Mensen met chronische infectieziekten, terugkerende infecties of een algemeen verzwakt immuunsysteem zijn bijzonder vatbaar voor de ontwikkeling van mucormycose en dienen zo snel mogelijk een arts te raadplegen als hun gezondheidstoestand aanzienlijk verslechtert.
Hetzelfde geldt voor ouderen en zieke mensen, zwangere vrouwen en kinderen. Naast de huisarts zijn KNO-artsen en specialisten in infectieziekten beschikbaar. Kinderen moeten altijd eerst bij de verantwoordelijke kinderarts worden aangeboden. Als de gezondheidsproblemen na de behandeling terugkeren, moet de verantwoordelijke arts worden geïnformeerd vanwege het risico op terugval. Continue medische supervisie is geïndiceerd, zelfs tijdens de behandeling van mucormycose.
Therapie en behandeling
Mucormycose-therapie is multimodaal. De hoeksteen is altijd antischimmelchemotherapie. Bovendien worden pogingen gedaan om het onderliggende immunologische of metabolische defect te elimineren. Dit vormt de voedingsbodem voor de paddenstoelen. Als de onderliggende ziekte niet wordt geëlimineerd, zullen de schimmels zich na chemotherapie weer verspreiden. De behandeling wordt aangevuld met antischimmelmiddelen zoals amfotericine B.
De duur van de therapie hangt af van de mate van mucormycose. Afhankelijk van leeftijd, ziekteverwekker en onderliggende ziekte ligt de mortaliteit tussen de 50 en 70 procent. Patiënten hebben alleen een overlevingskans als er een consistente therapie is. De prognose wordt verslechterd door verspreide infecties, kanker als onderliggende ziekte en ziekten die verband houden met een tekort aan granulocyten. Als het centrale zenuwstelsel wordt bereikt, is de ziekte bijna altijd dodelijk.
Outlook & prognose
Kortom, een ongunstige uitkomst bij een mucormycose kan worden aangenomen. Volgens statistische onderzoeken sterft 50 tot 70 procent van de zieken. Het risico op vroegtijdig overlijden is anders verdeeld. Het neemt toe met andere onderliggende ziekten en ouderdom. Als de symptomen zich hebben verspreid naar het centrale zenuwstelsel, is de dood meestal onvermijdelijk. Over het algemeen worden mensen met een verzwakt immuunsysteem en een stofwisselingsziekte relatief vatbaar geacht voor mucormycose. Bij hen is de ziekte relatief ernstig en leidt meestal tot levensbedreigende complicaties.
De therapeutische benaderingen die tot op heden beschikbaar zijn, zijn meestal niet toereikend. Juist dit feit veroorzaakt het hoge sterftecijfer. In ieder geval kan alleen een consistente therapie bijdragen aan herstel. Vroeg beginnen met de behandeling belooft betere vooruitzichten. In de praktijk blijkt het vaak problematisch te zijn dat een exacte diagnose niet mogelijk is. In veel gevallen wordt de behandeling daarom louter op verdenking gestart. Alleen door de dood kan de ziekte worden vastgesteld. In het recente verleden heeft de wetenschap moleculair biologische methoden ontwikkeld voor diagnose. Hiervan zijn verbeteringen te verwachten.
preventie
Tot dusver is er geen effectieve en specifieke profylaxe voor mucormycose. Mucormycosen bij kinderen of adolescenten met diabetes mellitus kunnen worden voorkomen door de bloedsuikerspiegel optimaal te reguleren. Een permanent hoge bloedsuikerspiegel tast het immuunsysteem aan en bevordert zo schimmelinfecties.
Nazorg
In de meeste gevallen van mucormycose heeft de getroffen persoon zeer weinig maatregelen en opties voor directe nazorg. Om deze reden moet de getroffen persoon zo snel mogelijk een arts raadplegen om herhaling van symptomen en complicaties te voorkomen. In het geval van mucormycose is er meestal geen onafhankelijke genezing.
De meeste getroffenen zijn afhankelijk van de hulp en zorg van hun eigen gezin. Dit kan in veel gevallen ook depressies en andere psychische klachten of stemmingen voorkomen. Bovendien is het niet zelden nodig om verschillende medicijnen te nemen om de symptomen van deze ziekte volledig te beperken.
De getroffenen moeten er altijd voor zorgen dat ze regelmatig worden ingenomen en dat de dosering correct is om de symptomen permanent en vooral goed te verlichten. De getroffenen moeten zich in de regel ook bijzonder goed tegen infecties beschermen. Vaccinaties moeten ook worden uitgevoerd, zodat verschillende ziekten niet kunnen voorkomen.
In sommige gevallen vermindert mucormycose ook de levensverwachting van de patiënt. Het verdere verloop is echter sterk afhankelijk van het tijdstip van diagnose, zodat een algemene voorspelling meestal niet kan worden gemaakt.
U kunt dat zelf doen
Mucormycose moet altijd worden onderzocht en behandeld door een arts. Medische therapie kan worden ondersteund door een verandering in levensstijl en verschillende zelfhulpmaatregelen.
De getroffen persoon moet het rustig aan doen tijdens bestraling of chemotherapie. Een speciaal dieet vermindert de typische gastro-intestinale klachten en helpt bij het verminderen van uitzaaiingen. Tegelijkertijd moeten eventuele allergieën worden opgehelderd en medicatie gecontroleerd en indien nodig aangepast. Patiënten die regelmatig hoofdpijnpillen of andere medicijnen gebruiken, dienen hun arts te informeren. Een optimaal afgestelde medicatie verlaagt de kans op complicaties en kan ook het herstel bevorderen. Als de mucormycose al trombose, gezichtsstoornissen, verlamming of andere problemen heeft veroorzaakt, moeten deze afzonderlijk worden behandeld. De arts zal de patiënt hiervoor doorverwijzen naar een specialist.
De belangrijkste zelfhulpmaatregel is het bijhouden van klachten en symptomen, omdat hierdoor het stadium van de mucormycose nauwkeurig kan worden bepaald en de optimale behandeling kan worden gekozen. Bovendien kunnen ernstige complicaties in een vroeg stadium worden geïdentificeerd en behandeld voordat een levensbedreigende aandoening optreedt. Aangezien de schimmelinfectie een langdurige ziekte is, is nauwgezette medische controle ook na de eerste behandeling aangewezen.

.jpg)
.jpg)






.jpg)

.jpg)
.jpg)
