EEN bulleuze pemfigoïd is een auto-immuunziekte van de huid die gepaard gaat met blaarvorming en waarvan de incidentie aanzienlijk toeneemt vanaf de leeftijd van 60 jaar. Met jaarlijks ongeveer 0,7 tot 1,8 nieuwe gevallen per 100.000 inwoners is bulleus pemfigoïd een zeldzame ziekte, hoewel het de meest voorkomende auto-immuun blaarvorming dermatose is.
Wat is een bulleuze pemfigoïd?

© Peter Hermes Furian - stock.adobe.com
Bulleus pemfigoïd is een auto-immuun huidziekte (auto-immuundermatose) die wordt geassocieerd met subepidermale, uitpuilende blaren (bullae).
De vaak hemorragische blaren (leidend tot bloeding) kunnen zich manifesteren op een rode (bij erytheem) en gezonde huid. Met name de buik en de intertrigines (inclusief oksels, flexoren van de extremiteiten, liesstreek, gluteale plooien) worden aangetast door blaarvorming, terwijl het mondslijmvlies meestal niet betrokken is (bij ongeveer 20 procent).
Bulleus pemfigoïd wordt vaak in verband gebracht met bepaalde auto-immuunziekten zoals colitis ulcerosa, polymyositis of reumatoïde artritis, en in zeldzame gevallen met kwaadaardige tumoren. Naast de dikke, stevige blaren, die het belangrijkste symptoom zijn van bulleus pemfigoïd en in sommige gevallen kunnen worden aangekondigd door jeuk of striemen (urticaria), kan pyodermie (etterende ontsteking van de huid) ontstaan als gevolg van een secundaire streptokokken- of stafylokokkeninfectie.
oorzaken
Bulleus pemfigoïd is een auto-immuunziekte en wordt daarom veroorzaakt door een ontregeling van het immuunsysteem. Hierbij worden lichaamseigen auto-antilichamen gevormd, de zogenaamde immunoglobulinen G (IgG), die gericht zijn tegen bepaalde eiwitten van de hemidesmosomen, die als cellulaire componenten van het celmembraan zorgen voor de verbinding tussen de opperhuid en het basaalmembraan (tussen de opperhuid en de dermis of dermis) zijn.
Macrofagen (scavenger-cellen) en monocyten (voorbereidende fase van macrofagen) vernietigen de gebieden van de hemidesmosomen die de auto-antilichamen ten onrechte als schadelijk (kwaadaardig) bestempelen, zodat de adhesie (cohesie) tussen de aangetaste huidlagen niet langer gegarandeerd is. Er treedt vochtophoping op en blaren ontstaan.
Wat precies de oorzaak is van deze onjuiste regelgeving, wordt niet duidelijk begrepen. Het is bekend dat bulleus pemfigoïd kan worden geactiveerd (getriggerd) door geneesmiddelen zoals furosemide, diazepam, diuretica of ACE-remmers, bepaalde kwaadaardige tumoren (inclusief bronchiaal en prostaatcarcinoom) en UV-straling.
Uw medicatie vindt u hier
➔ Geneesmiddelen tegen huiduitslag en eczeemSymptomen, kwalen en tekenen
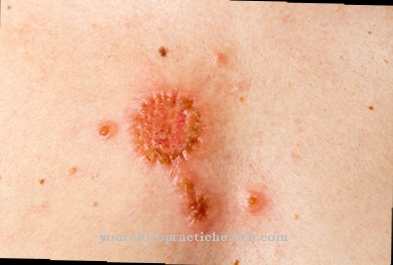
Bulleus pemfigoïd manifesteert zich voornamelijk door de merkbare veranderingen in de huid. De meeste mensen ontwikkelen roodheid en rode knobbeltjes, waarvan sommige gezwollen en erg jeuken. Na weken of maanden ontwikkelen deze bultjes zich tot kleine blaasjes. Deze kunnen verschijnen op een rode huid, maar verspreiden zich vaak ook naar gezonde delen van de huid.
Meestal zijn ze enkele millimeters tot twee centimeter groot en gevuld met een heldere, gelige vloeistof. Af en toe zijn de blazen gedeeltelijk gevuld met bloed. De bovenkant van de blaren wordt gevormd door de epidermis, daarom is een bulleuze pemfigoïd meestal erg resistent en mollig.
Als het opengaat, verschijnen oppervlakkige, gemakkelijk bloedende en sijpelende huidafwijkingen op het getroffen gebied. Roodheid, zwellingen, bultjes en huidafwijkingen komen vaak voor en vormen de teint die kenmerkend is voor de ziekte. De huidveranderingen kunnen overal op het lichaam voorkomen.
Ze komen vooral veel voor op de buik, oksels, lies, binnenkant van de dijen en de heupen van de armen. Bij elke vijfde patiënt wordt het mondslijmvlies of het bindvlies aangetast. De pijnlijke erosies verschijnen in uitbarstingen en genezen vaak vanzelf. Zonder behandeling kan een bulleus pemfigoïd jaren aanhouden.
Diagnose en verloop
Bulleus pemfigoïd kan meestal (ongeveer 80 tot 90 procent) naast het belangrijkste klinische symptoom (uitpuilende blaren) op basis van de detectie van auto-antilichamen (IgG en zijn complement C3) tegen hemidesmosomen in de lamina lucida van het basismembraan (directe immunofluorescentie) of in het serum ( indirecte immunofluorescentie) kan worden gediagnosticeerd door fluorescerende anti-antilichamen.
Bovendien neemt de sedimentatiesnelheid in sommige gevallen toe en kan perifere eosinofilie (verhoogde concentratie van eosinofiele granulocyten) of andere immunoglobulinen (IgE) in het serum worden gedetecteerd. Histologisch (fijn weefsel) infiltraten van de dermis kunnen worden gedetecteerd door eosinofiele en neutrofiele granulocyten (bepaalde leukocyten) evenals door lymfocyten en histiocyten.
Met behulp van beeldvormende methoden (thoraxfoto, abdominale echografie) en een bloedontlasting kunnen tumoren worden uitgesloten als triggers.Bulleus pemfigoïd ontwikkelt zich in de meeste gevallen spontaan en heeft een recidiverend, recidiverend verloop. Indien onbehandeld, is een bulleus pemfigoïd in 30 tot 40 procent van de gevallen dodelijk.
Complicaties
In de regel vermindert het bulleuze pemfigoïd de kwaliteit van leven van de patiënt aanzienlijk. Er zijn sterke en zeer onaangename ongemakken op de huid van de betrokken persoon. Er ontstaat jeuk, wat gepaard gaat met rood worden van de huid. Als de patiënt de huid krabt, wordt de jeuk meestal erger.
Het verlies van eetlust dat optreedt, leidt ook tot een aanzienlijk gewichtsverlies en dus vaak tot ondergewicht. Hierdoor voelt de patiënt zich verzwakt. Er is ook hoge koorts. De behandeling zelf wordt uitgevoerd met behulp van antibiotica en immunosuppressiva. Deze kunnen tot kleine bijwerkingen leiden, die echter afhankelijk zijn van de gezondheidstoestand van de patiënt.
In de meeste gevallen resulteert inname van het medicijn in een positief verloop van de ziekte. De getroffen persoon kan de ziekte echter later in zijn leven opnieuw ontwikkelen. Als medicamenteuze behandeling niet werkt, kunnen immunoglobulinen intraveneus worden toegediend.
Dit leidt in de regel tot een positief verloop van de ziekte. Er zijn geen verdere complicaties. Ook de levensverwachting van de patiënt verandert niet.
Wanneer moet je naar de dokter gaan?
Als jeuk, roodheid van de huid of de kenmerkende blaren worden opgemerkt, moet een arts worden geïnformeerd. Het is het beste om snel een arts te raadplegen, vooral als de symptomen toenemen. Dit geldt vooral wanneer de symptomen een aanzienlijke invloed hebben op het welzijn.
Het is raadzaam om een mogelijke bulleuze pemfigoïd snel te laten ophelderen voordat zich verdere complicaties voordoen. Iedereen die fysieke uitputting bij een familielid opmerkt en soms ook isolement van sociale contacten, moet onmiddellijk met hen praten.
Met ondersteuning zijn het bezoek aan de dokter en de daaropvolgende behandeling vaak gemakkelijker. De huidziekte komt voornamelijk voor bij oudere mensen - naast de aanbevolen routineonderzoeken moet u onmiddellijk een arts raadplegen als u ongebruikelijke symptomen heeft. Als een bulleuze pemfigoïd wordt gevonden, kan deze meestal goed worden behandeld.
Aangezien medicamenteuze behandeling bepaalde risico's met zich meebrengt, is het volgende van toepassing: Raadpleeg regelmatig uw arts. Als er ernstige bijwerkingen zijn, moet er een afspraak worden gemaakt met de huisarts. Andere contactpersonen zijn de dermatoloog of - bij ernstige klachten - de medische hulpdienst.
Artsen & therapeuten bij u in de buurt
Behandeling en therapie
In het geval van bulleus pemfigoïd bestaat de therapie uit topische of lokale en systemische behandelingsmaatregelen en is gericht op immunosuppressie door de synthese van autoantilichamen te verminderen door middel van immunosuppressiva of steroïden.
De therapeutische maatregelen zijn afhankelijk van de omvang van de ziekte, de leeftijd en de onderliggende ziekten van de specifieke getroffen persoon, alsook van de omvang (lokaal beperkt of gegeneraliseerd) en de oorzaak van de huidziekte. Als het pemfigoïd bijvoorbeeld door medicijnen wordt geïnduceerd, moeten de activerende stoffen worden stopgezet of dienovereenkomstig worden gewijzigd.
Als het bulleuze pemfigoïd zwak is, is een effectief lokaal glucocorticoïd of steroïde in veel gevallen voldoende voor behandeling. Dit wordt aangebracht op de aangetaste huidgebieden in combinatie met antiseptische zalven of crèmes zoals clioquinolcrème, ethacridinelactaatzalf en cadexomeerjodium.
In de regel worden de blaren vóór de plaatselijke behandeling geopend en doorboord. Voor de systemische of interne behandeling van matige bulleuze pemhigoïden worden ook orale of intraveneuze geïnfundeerde glucocorticoïden gebruikt, die worden gecombineerd met azathioprine en waarvan de dosis achtereenvolgens (geleidelijk) wordt verlaagd tijdens de behandeling.
Oraal gebruik van niacinamide (nicotinezuuramide) en tetracycline in combinatie met topische glucocorticoïden is even succesvol, hoewel een dergelijke therapie inwerkt op de lokale ontstekingsmediatoren en de vorming van antilichamen niet remt. In geïsoleerde gevallen worden hoge doses corticosteroïden, intraveneus geïnfundeerde immunoglobulinen of plasmaferese gebruikt, wat in het algemeen niet nodig is in het geval van een gewone bulleuze pemfigoïd.
Outlook & prognose
De meeste patiënten met deze ziekte zijn afhankelijk van levenslange therapie omdat de oorzaak van de ziekte niet kan worden behandeld. Als de ziekte optreedt door verschillende triggerende stoffen, moeten deze worden stopgezet om de symptomen te verlichten.
Gewoonlijk vertrouwen patiënten op medicatie en verschillende crèmes en zalven om hun kwaliteit van leven te verbeteren en symptomen te beheersen. De exacte behandeling hangt sterk af van de ernst van de symptomen. Er zijn geen bijzondere complicaties bij de behandeling en de symptomen worden verlicht.
Als de ziekte niet wordt behandeld, blijven de symptomen bestaan en hebben ze een zeer negatief effect op de kwaliteit van leven en het dagelijks leven van de patiënt. Dit leidt niet alleen tot beperkingen in het dagelijks leven, maar vaak ook tot psychische klachten of het ontstaan van depressie. Om deze reden is behandeling in alle gevallen noodzakelijk. De levensverwachting van de patiënt wordt niet beperkt door de ziekte. In sommige gevallen verdwijnen de symptomen met de ouderdom, hoewel deze cursus nog niet volledig wordt begrepen.
Uw medicatie vindt u hier
➔ Geneesmiddelen tegen huiduitslag en eczeempreventie
Aangezien de exacte triggers voor een manifestatie van bulleuze pemfigoïd niet definitief zijn opgehelderd, kan dit niet rechtstreeks worden voorkomen. Bekende potentiële factoren die de ontwikkeling van pemfigoïd (inclusief geneesmiddelen) kunnen bevorderen, moeten indien nodig worden vermeden.
Nazorg
In de meeste gevallen zijn er geen speciale of directe maatregelen en opties voor nazorg voor de getroffen persoon. De getroffen persoon is daarom primair afhankelijk van een snelle en vooral vroege diagnose en behandeling van deze ziekte, zodat verdere complicaties kunnen worden voorkomen. Zelfgenezing kan niet plaatsvinden, dus behandeling is noodzakelijk.
De behandeling zelf wordt meestal gedaan met behulp van medicatie. Deze moeten regelmatig en in de juiste dosering worden ingenomen om verdere complicaties te voorkomen. Bij vragen of onduidelijkheden dient u altijd eerst een arts te raadplegen, zodat er geen klachten meer ontstaan. Helaas zijn de meeste mensen met deze ziekte ook afhankelijk van dialyse.
Daarbij hebben ze vaak de steun en zorg nodig van vrienden en familie. Gevoelige en liefdevolle discussies zijn ook nodig, zodat er geen psychische stoornissen of depressies zijn. Of de ziekte zal leiden tot een vermindering van de levensverwachting, is niet universeel te voorspellen. Verdere vervolgmaatregelen zijn niet mogelijk.
U kunt dat zelf doen
Bulleus pemfigoïd is een zeldzame auto-immuun huidaandoening die vooral mensen boven de 60 treft. De oorzaken zijn nog niet definitief opgehelderd, maar er wordt vermoed dat er een verband bestaat tussen de ziekte en bepaalde medicijnen, bijvoorbeeld diuretica of ACE-remmers.
Als patiënten symptomen van de ziekte opmerken, is het noodzakelijk dat ze zo snel mogelijk een arts of gespecialiseerde kliniek raadplegen die gespecialiseerd is in auto-immuunziekten en hun contactpersonen informeren over de medicatie die ze gebruiken.
De patiënten hebben meestal last van zeer ernstige jeuk, die meestal wordt behandeld door een arts. Antihistaminica, die zonder recept verkrijgbaar zijn in de vorm van zalven, tabletten of druppels in de apotheek, helpen ook op vakantie of in andere uitzonderlijke situaties. De jeuk neemt vaak toe als het warm is. Veel patiënten hebben 's nachts last van bijzonder ernstige jeuk onder het dekbed.
Hier kan het helpen om conventionele dekbedden te vervangen door lichte dekbedden van polar fleece. Dit textiel is erg licht en ademend, waardoor er geen warmteontwikkeling plaatsvindt. Als er blaren op het lichaam zitten, draag dan losse kleding en ondergoed met een hoog gehalte aan ademende materialen zoals katoen of bamboe.
Als er blaren zijn op lichaamsdelen die niet met kleding bedekt kunnen worden, hebben deze huidveranderingen vaak een ontsierend effect. De bubbels kunnen optisch worden verborgen met behulp van speciale make-up van de apotheek of cosmeticawinkel.

.jpg)


.jpg)

.jpg)
.jpg)


.jpg)