Patiënten met een Dysproteïnemie lijdt aan een aangeboren of verworven disproportie in bloedeiwitten. Omdat deze eiwitten in de lever worden geproduceerd, zit in veel gevallen leverschade achter het fenomeen. De behandeling wordt gedaan afhankelijk van de primaire oorzaak.
Wat is dysproteïnemie?

© Sagittaria - stock.adobe.com
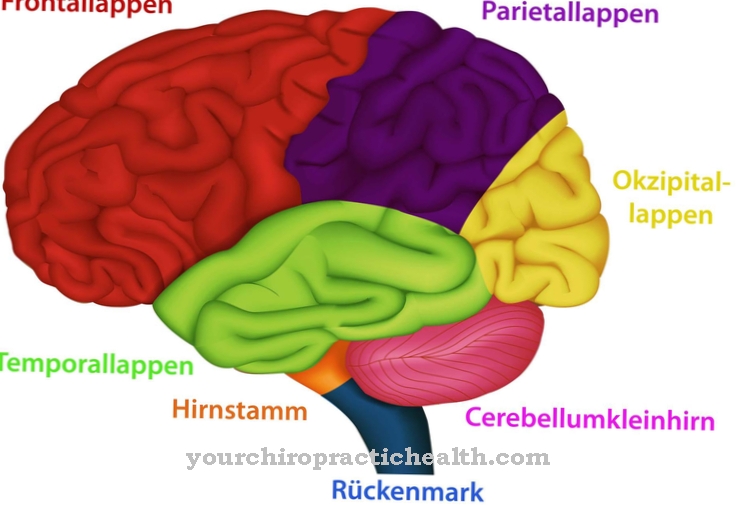
Het Griekse voorvoegsel "Dys-" betekent letterlijk zoiets als "storing" of "storing". "Ämie" betekent "in het bloed" in het Duits. Het samengestelde woord dysproteïnemie wordt in medisch jargon gebruikt voor een aandoening van de bloedsamenstelling. Patiënten met dysproteïnemie hebben een abnormaal samengesteld eiwitgehalte in hun bloed.
De aandoening leidt tot een ongelijkheid in plasma-eiwitten. De arts begrijpt plasma-eiwitten als de cellulaire elementen van het bloed: de eiwitbouwstenen. In plaats van een kwalitatieve mismatch, heeft dysproteïnemie een kwantitatieve mismatch. De aandoening heeft voornamelijk betrekking op de zogenaamde albuminen en globulines.
De globulines zijn opslageiwitten. Albumine is het enige bloedeiwit dat niet tot de globulinen wordt gerekend, maar net als globulinen is het een bolvormig eiwit. Dysproteïnemie kan aangeboren of verworven zijn. Het fenomeen is meestal het symptoom van een algemene ziekte en komt niet overeen met een geïsoleerd fenomeen.
oorzaken
De meest voorkomende oorzaak van dysproteïnemie is het kader van een groter syndroom. De α₁-1-antitrypsinedeficiëntie is een van de belangrijkste aangeboren oorzaken. Bovendien treedt de aangeboren dysproteïnemie op als defecte dysproteïnemie, analbuminemie of atransferrinemie. De meeste aangeboren onevenwichtigheden zijn het gevolg van genetische mutaties, die vaak erfelijk zijn.
Verworven dysproteïnemie kan worden veroorzaakt door een grote verscheidenheid aan ziekten. Velen van hen tasten de belangrijkste plaats aan waar bloedeiwitten worden geproduceerd: de lever.Naast veroorzakende leveraandoeningen kunnen zogenaamde paraneoplastische syndromen ook het grotere kader bieden voor dysproteïnemie. Bovendien kunnen verschillende soorten ontstekingen leiden tot verkeerde combinaties van bloedeiwitten.
Het immuunsysteem is hier de belangrijkste trigger. Verworven dysproteïnemie treedt ook op wanneer plasma-eiwit verloren gaat in de context van nefrotisch syndroom. Het antilichaamdeficiëntiesyndroom kan zich ook manifesteren door een onevenredig hoog bloedeiwit. De genoemde ziekten zijn alleen bedoeld als voorbeelden. Over het algemeen kan het fenomeen symptomatisch zijn voor tal van andere ziekten.
Symptomen, kwalen en tekenen
Symptomen bij patiënten met dysproteïnemie verschillen afhankelijk van de primaire oorzaak. De aangeboren vorm is bijvoorbeeld meestal gebaseerd op een metabole α₁-1-antitrypsinedeficiëntie. De meeste patiënten met deze stofwisselingsziekte hebben een chronische, actieve leverontsteking.
Deze hepatitis kan pijnlijk zijn en leidt tot een extreme leverfunctiestoornis die uiteindelijk dysproteïnemie veroorzaakt. Patiënten met aangeboren atransferrinemie daarentegen lijden aan ijzerafzettingen in verschillende organen. Afhankelijk van welke organen zijn aangetast, zijn er naast dysproteïnemie ook orgaanspecifieke functiestoornissen, zoals nierinsufficiëntie.
Als de onevenredigheid van bloedeiwitten in de verworven vorm aanwezig is in het grotere kader van een paraneoplastisch syndroom, zijn hormonaal actieve tumoren het belangrijkste symptoom. Door hormonen af te scheiden, simuleren deze tumoren een endocrinologische ziekte die symptomen kan veroorzaken in verschillende organen.
diagnose
De diagnose van dysproteïnemie wordt gesteld met behulp van serumelektroforese. Bij dit proces worden de bloedeiwitten gescheiden en vervolgens gekwantificeerd. Gewoonlijk wordt de primaire oorzaak van dysproteïnemie gediagnosticeerd lang voordat het symptoom zelf wordt gediagnosticeerd.
Slechts in zeldzame individuele gevallen wordt de diagnose dysproteïnemie gevolgd door een gedetailleerde diagnose en onderzoek naar de oorzaken van de onbalans. De prognose voor patiënten met dysproteïnemie hangt af van de primaire oorzaak. Patiënten met levercirrose hebben bijvoorbeeld een nogal slechte prognose.
Complicaties
De complicaties en symptomen van dysproteïnemie zijn sterk afhankelijk van de oorzaak van het symptoom. In de regel is er echter sprake van schade aan de lever, die verschillende effecten kan hebben op de gezondheid van de patiënt. De meeste getroffenen lijden aan een stofwisselingsziekte.
Dit kan zich uiten in de vorm van maagpijn, diarree of gasvorming. Dit resulteert vaak in een ontsteking in de lever. Door de leverproblemen wordt ijzer afgezet in verschillende organen, wat uiteindelijk kan leiden tot nierbeschadiging. Bij nierfalen is dialyse dan noodzakelijk om de patiënt in leven te houden. In het ergste geval kan kanker ontstaan.
De behandeling is causaal en richt zich primair op de onderliggende ziekte. In veel gevallen moet de betrokken persoon bepaalde voedingsmiddelen vermijden om te voorkomen dat de lever glanst. Ernstige gevallen vereisen een chirurgische ingreep.
Als er tumoren optreden als gevolg van dysproteïnemie, worden ze ook operatief verwijderd of behandeld met behulp van chemotherapie. Er kunnen verschillende complicaties optreden. Het kan zijn dat een volledige behandeling van de dysproteïnemie niet mogelijk is, waardoor het tot een verkorte levensverwachting komt.
Wanneer moet je naar de dokter gaan?
Leverontsteking en symptomen van nierfalen kunnen worden veroorzaakt door dysproteïnemie. Een bezoek aan de dokter wordt aanbevolen als de symptomen langer aanhouden dan normaal of als ze in intensiteit toenemen. Bij complicaties moet altijd medische noodhulp worden aangevraagd. Afhankelijk van hoe vroeg de ziekte wordt herkend, moet de getroffen persoon dan een paar dagen of weken in het ziekenhuis doorbrengen. Door regelmatig de verantwoordelijke arts te raadplegen, kan bij acute symptomen snel met de juiste behandeling worden begonnen.
Verworven dysproteïnemie komt vooral voor bij leveraandoeningen en zogenaamde paraneoplastische syndromen. Ontsteking en ziekten zoals nefrotisch syndroom of antilichaamdeficiëntiesyndroom kunnen leiden tot een onevenredig hoog bloedeiwit.
Als deze risicofactoren op u van toepassing zijn, moet u zeker een arts raadplegen over de typische symptomen van dysproteïnemie. Voor verder onderzoek kan, afhankelijk van de symptomen, de hepatoloog, de nefroloog of een specialist in interne geneeskunde worden ingeschakeld. Bovendien moet een voedingsdeskundige worden geraadpleegd die zal helpen bij de verandering van het dieet.
Artsen & therapeuten bij u in de buurt
Behandeling en therapie
Voor zover mogelijk wordt bij dysproteïnemie een causale behandeling van de primaire ziekte gebruikt. Symptomatische therapie zou alleen proberen de onbalans te corrigeren, maar de oorzaak niet wegnemen en dus geen echte genezing bereiken. In het geval van levercirrose of andere ziekten met ernstige schade aan het leverweefsel, omvat de standaardtherapie voornamelijk ondersteunende stappen die bedoeld zijn om te voorkomen dat de ziekte zich verder ontwikkelt.
Vanaf nu moeten patiënten alle voedingsmiddelen en verbruiksgoederen vermijden die giftig zijn voor de lever of anderszins de lever belasten. De causale genezing van patiënten met levercirrose is alleen mogelijk door een orgaantransplantatie. Levertransplantatie is ook de laatste behandelingsoptie voor patiënten met congenitale dysproteïnemie geassocieerd met alfa-1 antitrypsinedeficiëntie.
Desalniettemin krijgen deze patiënten aanvankelijk substituties voor de deficiënte stof om de secundaire ziekten onder controle te houden. Patiënten met paraneoplastisch syndroom worden invasief behandeld. Tijdens een operatie wordt de hormoonproducerende tumor zo volledig mogelijk verwijderd.
Afhankelijk van de mate van maligniteit is er ook bestraling of chemotherapie. Immuno-elektroforese is al enige tijd beschikbaar voor de symptomatische behandeling van dysproteïnemie. Deze procedure verwijdert overtollige bloedcellen uit het bloed van de patiënt.
Het "gereinigde" bloed wordt op dezelfde manier als bij dialyse naar de patiënt teruggevoerd. De procedure is niet geschikt voor dysproteïnemie van welke oorzaak dan ook. Immuno-elektroforese kan alleen worden gebruikt voor symptomatische behandeling als de disproportie bestaat in de meeste van bepaalde bloedeiwitten.
Outlook & prognose
De prognose voor dysproteïnemie hangt af van de onderliggende oorzaak en de ernst van de ziekte. Als er geen leverschade is, is de kans groot dat deze genezen wordt. De onbalans in de eiwitbalans wordt behandeld en behandeld. Als de onderliggende ziekte genezen is, is de eiwitconcentratie in een natuurlijk evenwicht. De dysproteïnemie wordt in dit geval ook als genezen beschouwd.
Als er al weefselschade aan de lever is geweest, verandert de prognose. De leverschade is onherstelbaar en kan niet worden hersteld. In ernstige gevallen bestaat het risico op orgaanfalen. Dit is een levensbedreigende aandoening voor de patiënt. Als de patiënt aan een tumor lijdt, is de prognose even ongunstig. Chirurgische ingreep en daaropvolgende kankertherapie worden uitgevoerd. De kansen op herstel zijn afhankelijk van de grootte van de tumor en het succes van de therapie na verwijdering van de tumor. In de meeste gevallen blijft gevolgschade bestaan, maar het leven van de patiënt kan worden gered.
Als de patiënt teveel bloedcellen in zijn lichaam heeft, wordt het bloed opgeruimd. Op deze manier wordt de dysproteïnemie genezen. In de loop van het leven kan het bloed opnieuw worden gereinigd, aangezien deze procedure de symptomen tijdelijk verlicht en geen genezing biedt.
preventie
Dysproteïnemie kan het symptoom zijn van een aantal ziekten. Als je de onevenredigheid van bloedeiwitten wilt voorkomen, moet je verschillende ziektes voorkomen. Omdat veel van hen genetisch zijn, zijn er geen honderd procent succesvolle preventieve maatregelen beschikbaar.
In principe wordt een zorgvuldige omgang met stoffen die giftig zijn voor de lever aanbevolen. De afstand tot alcohol kan in de breedste zin worden geïnterpreteerd als een van de tientallen preventieve stappen in de context van dysproteïnemie.
Nazorg
In het geval van dysproteïnemie zijn er in de meeste gevallen geen vervolgmaatregelen of opties beschikbaar voor de getroffen persoon. Allereerst moet bij deze ziekte een uitgebreide diagnose en onderzoek worden uitgevoerd, zodat er geen verdere complicaties zijn en de symptomen niet verder verslechteren. Hoe eerder de dysproteïnemie wordt ontdekt, hoe beter het verloop van deze ziekte gewoonlijk is.
Met een juiste en vooral vroege behandeling van de ziekte is er ook geen verminderde levensverwachting voor de getroffen persoon. De behandeling van deze ziekte is altijd gebaseerd op de onderliggende ziekte, zodat deze behandeld en indien mogelijk vermeden dient te worden. Het verdere verloop van de dysproteïnemie hangt ook sterk af van de onderliggende ziekte, zodat hierover geen algemene voorspelling kan worden gedaan.
Als een tumor verantwoordelijk is voor de dysproteïnemie, wordt aanbevolen om ook na verwijdering regelmatig onderzoek te doen om andere tumoren in een vroeg stadium op te sporen. Het ondersteunen en verzorgen van familie of vrienden heeft ook een zeer positief effect op het beloop van de ziekte en kan vooral psychische stoornissen voorkomen.
U kunt dat zelf doen
Bij dysproteïnemie is de fysiologische, d.w.z. normale samenstelling van de eiwitlichamen in het bloed verstoord. De oorzaken zijn zeer verschillend en daarom is dysproteïnemie slechts een symptoom van zeer verschillende ziekteprocessen. Dus als je de onevenredige samenstelling van bloedeiwitten zou willen voorkomen, zou je een hele reeks verschillende ziekten moeten voorkomen.
Dit kan niet in het dagelijks leven worden geïmplementeerd, vooral omdat veel van de dysproteïnemieën die tegenwoordig bekend zijn, duidelijk genetisch bepaald zijn. Iedereen die echter weet dat hij een van de verschillende vormen van dysproteïnemie heeft, moet al het mogelijke doen om te voorkomen dat de ziekte verder verergert.
In het dagelijks leven betekent dit in het bijzonder altijd een zorgvuldige en doordachte omgang met alle stoffen en stoffen die giftig zijn voor de lever. In bepaalde beroepen moet het gebruik van verf, lak of oplosmiddelen beslist worden vermeden. De belangrijkste vermijdbare stof die in het dagelijks leven giftig is voor de lever, is alcohol.
In het belang van zelfhulp in de aanwezigheid van dysproteïnemie, moet in het beste geval een totale onthouding van alcohol worden waargenomen. Omdat zelfs de consumptie van de kleinste hoeveelheden alcohol een veel toxischer effect heeft bij patiënten met dysproteïnemie dan bij mensen met een gezonde stofwisseling.


.jpg)


.jpg)