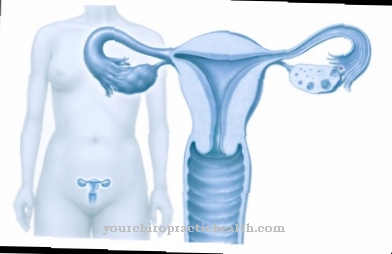
Bij a Miskraam of een Abortus het is een onbedoelde zwangerschapsafbreking binnen de eerste 23 weken van de zwangerschap. Het kind vertoont geen tekenen van leven zoals navelstrengpuls, hartslag of ademhaling en zijn gewicht is minder dan 500 gram.
Wat is een miskraam?
.jpg)
Een miskraam treedt op als er een ongewenste zwangerschapsafbreking is voordat de foetus levensvatbaar is. Het is geclassificeerd op basis van de oorzaak of het tijdstip van optreden.
Een spontane abortus wordt gebruikt als de abortus een natuurlijke oorzaak heeft. Er is ook de kunstmatige abortus veroorzaakt door chemicaliën, medicijnen of een abortus. Een vroege abortus wordt meestal veroorzaakt door genetische schade en treedt vaak op samen met de verwachte menstruatie.
Soms weet de vrouw op dat moment niet eens dat ze zwanger was. Ze vraagt zich alleen af over een vertraagde menstruatie en mogelijk een sterkere doorbloeding. Als de abortus plaatsvindt vóór de 12e week van de zwangerschap, wordt dit een vroege abortus genoemd. Een miskraam na de 13e week van de zwangerschap wordt een late abortus genoemd.
oorzaken
De redenen voor een miskraam kunnen variëren en kunnen zelden worden ontdekt. Er wordt een fundamenteel onderscheid gemaakt tussen foetale, maternale en vaderlijke oorzaken.
Typische foetale oorzaken van een abortus zijn chromosoommutatie, infectie van het ongeboren kind en blootstelling aan medicijnen of röntgenfoto's. De maternale oorzaken zijn onder meer een misvorming van de baarmoeder, een verkeerde ontwikkeling van de placenta, mechanisch trauma zoals een val, infecties van de moeder, tumoren, hormonale stoornissen, Rh-intolerantie, overmatig cafeïnegebruik en medicijngebruik.
Een miskraam kan echter ook aan de vader te wijten zijn. Deze omvatten verschillende soorten sperma-afwijkingen en genetische aandoeningen. Naast de genoemde oorzaken zijn er ook zwangerschapsspecifieke hormonale stoornissen bij de moeder of het kind, die kunnen leiden tot een endocriene miskraam.
Over het algemeen kunnen de oorzaken worden onderverdeeld in zes groepen:
- foetoplacentale oorzaken (keelholte door de foetus): bijv. Genetische aandoeningen, navelstrengafwijkingen, placenta-aandoeningen
- Oorzaken door de moeder: bijv. Uterusruptuur (gescheurde baarmoeder), voortijdige loslating van de placenta of ontsteking van de baarmoederhals
- hormonale stoornissen
- trauma
- Infectieziekten: b.v. rodehond
- Vergiftiging: bijv. Loodvergiftiging
Symptomen, kwalen en tekenen
Een miskraam wordt meestal aangegeven door zeer sterke en weeënachtige pijn. De zwangere vrouw voelt steeds sterkere weeën in de buik, die meestal krampachtig zijn. In tegenstelling tot normale bevalling, die zwak begint en dan langzaam toeneemt, beginnen de weeën die een miskraam veroorzaken meestal zeer plotseling en heftig.
Als dergelijke ernstige weeën optreden, zelfs als de uitgerekende datum nog niet is bereikt, moet u zo snel mogelijk naar een ziekenhuis gaan of een spoedarts bellen. Bloeden kan een ander teken zijn van een naderende miskraam. Deze kunnen in sterkte variëren. Niet elke bloeding houdt direct verband met een miskraam, maar de symptomen moeten ook door een arts worden opgehelderd.
Als de zwangerschap voorbij de 15e tot 20e week is gevorderd, kan de aanstaande moeder meestal de bewegingen van het kind voelen. Sterk veranderende kinderbewegingen kunnen ook een teken zijn van een dreigende miskraam. Meestal zijn de bewegingen van de kinderen aanzienlijk zwakker of komen ze helemaal niet voor.
De aanstaande moeder heeft meestal een goed idee of het kind gewoon in haar buik ligt of slaapt, of dat er echt iets mis is. De gezondheidstoestand van de moeder verandert meestal ook vóór een miskraam. Ze voelt zich slecht en ziek, uitgeput en vooral moe. In sommige gevallen is er ook koorts.
diagnose
Als de miskraam in de eerste paar weken van de zwangerschap optreedt, merken sommige vrouwen het niet eens, omdat het vergelijkbaar is met menstruatiebloedingen. Afhankelijk van de week van de zwangerschap is, naast vaginale bloeding, het begin van de bevalling een teken van een abortus.
Met behulp van een echo kan de arts zien of de foetus nog leeft of niet. Als de hartslag nog steeds te horen is, kan een miskraam alsnog worden voorkomen met behulp van anticonceptiemiddelen, magnesium en strikte bedrust. Lukt dit niet meer, dan wordt de bevalling zo snel mogelijk beëindigd met bevallingsmedicatie en door het schrapen van de baarmoeder.
Met behulp van een ander echografisch onderzoek kan de arts bepalen in hoeverre delen van de zwangerschap na de miskraam nog in de baarmoeder aanwezig zijn.
Complicaties
Een miskraam kan een aantal complicaties hebben. Na een abortus kunnen menstruatiestoornissen en ernstig lichamelijk ongemak optreden. Tijdelijke indigestie en gastro-intestinale stoornissen kunnen ook voorkomen. Vaak ontstaan ook psychische en emotionele klachten als gevolg van het overlijden van het kind.
Getroffen vrouwen lijden vaak jarenlang aan het verlies van hun kind en hebben moeite om afscheid te nemen omdat de procedure meestal snel wordt uitgevoerd. Kinderen die al geboren zijn, hebben hier vaak last van. Rusteloosheid en verdriet evenals slapeloosheid zijn typische gevolgen voor de directe familie.
Ook lichamelijke klachten kunnen voorkomen. Bij het Asherman-syndroom zijn er verklevingen van de voorste en achterste wanden van de baarmoeder, wat kan leiden tot menstruatiekrampen, vroeggeboorte en secundaire onvruchtbaarheid. Een miskraam verhoogt over het algemeen het risico op vroeggeboorte tijdens de volgende zwangerschap.
Als er een onopgemerkte miskraam optreedt, kunnen circulatiestoornissen en levensbedreigende trombose optreden. Hoe langer de abortus onopgemerkt blijft, hoe groter de kans op ernstige complicaties. Zwangerschap en vooral miskraam dient daarom altijd te worden besproken met een gynaecoloog en psychologische begeleiding.
Wanneer moet je naar de dokter gaan?
Vrouwen realiseren zich vaak niet dat ze een miskraam hebben gehad. Maar als dat het geval is, is een bezoek aan de gynaecoloog aan te raden. Daarnaast dient bij een miskraam altijd een arts te worden geraadpleegd als de patiënt lijdt aan psychische klachten of aan depressie. De levenspartner of familieleden kunnen ook worden getroffen en hebben dan ook behandeling nodig. Een bezoek aan een therapeut of een psycholoog is bijzonder geschikt, hoewel gesprekken met andere vrouwen ook nuttig kunnen zijn.
Directe behandeling van de miskraam kan echter niet plaatsvinden. Een arts moet ook worden gezien als de persoon tijdens de zwangerschap een plotselinge vaginale bloeding heeft. Dit gebeurt meestal onverwacht en relatief ernstig.
Het ongemak gaat gepaard met hevige pijn in de buik of vagina. Deze pijn suggereert ook een miskraam. Een open baarmoederhals kan ook wijzen op een klacht. Bij deze klachten moet in de regel direct een arts worden geraadpleegd. Bel een spoedarts als de pijn erg ernstig is.
Artsen & therapeuten bij u in de buurt
Behandeling en therapie
De behandeling van een miskraam is primair gebaseerd op het stadium van de abortus en de mogelijkheid om de zwangerschap in stand te houden. Medisch advies is altijd aan te raden.
Een belangrijke medische therapie is het schrapen van de te vroeg afgestorven baarmoeder en de resterende placenta. Na de 12e week van de zwangerschap moet de baarmoeder gewoonlijk op natuurlijke wijze worden geboren, waarbij de aanwezigheid van een verloskundige of verpleegkundige vereist is. Deze natuurlijke bevalling is pijnlijker, maar heeft om psychologische redenen de voorkeur boven schrapen.
Beide behandelingsopties hebben lage risico's. Welke optie wordt gekozen, is aan de vrouw. Naast medische behandeling kan psychotherapeutisch advies nuttig zijn. Dit kan ook in de vorm van een zelfhulpgroep. Dit maakt het werk van verdriet gemakkelijker en maakt het gemakkelijker om in het reine te komen met de traumatische ervaring.
Als de vrouw lijdt aan verschillende onbedoelde miskramen, kan erfelijkheidsadvisering de oplossing zijn. Als onderdeel hiervan worden de oorzaken onderzocht. Indien mogelijk moeten niet alleen beide ouders worden onderzocht, maar ook het overleden kind van de miskraam.
Outlook & prognose
Als schrapen niet wordt uitgevoerd, kan chorioncarcinoom of een blaasmolentje ontstaan. Bovendien is een baarmoeder met resten van de foetus en bloed een ideale voedingsbodem voor bacteriën en ziektekiemen.
In deze context is er ook een mogelijke baarmoederontsteking. In het ergste geval kan zelfs het peritoneum worden aangetast. Zelfs sepsis is in dit geval denkbaar. Verdere verklevingen en mogelijk steriliteit zijn het resultaat.
Bij een miskraam overlijdt het ongeboren kind. Dit leidt tot emotionele en psychologische problemen voor de meeste moeders, maar ook voor toekomstige vaders. Afhankelijk van de persoonlijkheid van de ouders wordt de miskraam individueel verwerkt. Daarom moet de prognose ook worden beoordeeld op basis van de persoonlijke omstandigheden van de getroffenen.
Er moet ook rekening worden gehouden met de voorgeschiedenis, de leeftijd van de ouders, de intensiteit van de kinderwens en de omstandigheden die tot de miskraam hebben geleid. Als de kinderwens niet erg uitgesproken is, is het vaak gemakkelijker om te verwerken wat er is gebeurd. Ouders die in de loop van een aantal jaren alles hebben geprobeerd om kinderen te krijgen, hebben vaak meer moeite om optimistisch en zelfverzekerd naar toekomstige ontwikkelingen te kijken.
Als de miskraam is ontstaan als gevolg van een ongeval, een val of het gebruik van extern geweld, moet de trigger tegelijkertijd worden verwerkt. Dit proces leidt meestal tot een verslechtering van de algemene toestand en verlengt het genezingsproces.
De prognose verbetert als de ondersteuning van een therapeut wordt ingezet en tegelijkertijd spelen andere gebieden van het leven van de ouders een belangrijke rol. Als om gezondheidsredenen niets tegen een nieuwe zwangerschap spreekt, wordt een miskraam meestal beter verwerkt. De situatie is ongunstig als de vrouw onvruchtbaar is na de abortus en er kinderwens is.
preventie
De belangrijkste manier om een miskraam te voorkomen, is door een gezonde levensstijl. Bovendien kan de toediening van hormonen nuttig zijn. Verder is het verminderen van stress tijdens de zwangerschap belangrijk, daarom worden ontspanningsoefeningen aanbevolen. Af en toe is een miskraam echter niet te voorkomen, omdat sommige oorzaken niet te beïnvloeden zijn.
Nazorg
De nazorg bij een miskraam is afhankelijk van het type abortus. Het schrapen van de baarmoeder (curettage) is vaak niet nodig. Het is raadzaam om een paar dagen te wachten voor een dergelijke operatie. De getroffenen kunnen de situatie vaak beter accepteren. Vaak wordt het weefsel op natuurlijke wijze afgestoten.
De voortgang van de exit moet medisch worden gevolgd. Zelfs na curettage moet een controle worden uitgevoerd om ervoor te zorgen dat alle weefselresten zijn verwijderd en uitgescheiden. In principe wordt ongeveer twee weken later minstens één echografisch onderzoek uitgevoerd. Vaak wordt ook de hCG-waarde gecontroleerd, die getroffenen zelf kunnen bepalen met een zwangerschapstest.
De betrokken vrouw heeft in ieder geval recht op zorg door een vroedvrouw. Dit kan niet alleen het fysieke proces begeleiden, maar ook helpen om met het verdriet om te gaan. Het is nog steeds mogelijk en gebruikelijk om maanden na de abortus een verloskundige te raadplegen. Veel patiënten ervaren de miskraam als een grote psychologische last.
Het is daarom soms raadzaam om psychologische hulp in te roepen. De volgende eisprong na de miskraam vindt twee tot acht weken na de miskraam plaats. Als de getroffenen zich niet klaar voelen voor een nieuwe zwangerschap, is het raadzaam passende anticonceptiemaatregelen te nemen.
U kunt dat zelf doen
Een miskraam (abortus) is een cruciale ervaring in het leven van een vrouw. In veel gevallen is deze gebeurtenis niet te beïnvloeden. Desalniettemin zijn er een paar dingen die een vrouw in het dagelijks leven kan doen als onderdeel van zelfhulp om ofwel een miskraam te voorkomen of om zo snel mogelijk na een abortus weer fysiek en mentaal op krachten te komen.
Het vermijden van een dreigende miskraam wordt vaak geassocieerd met kalmte en bescherming. Naast het bezoeken van de dokter bij de eerste tekenen en eventuele medicamenteuze behandeling, kan de zwangere vrouw het beste een groot deel van de dag ontspannen in liggende of zittende houding.
Lichamelijke inspanningen zoals het dragen van zware voorwerpen, fietsen en seksueel contact moeten worden vermeden. Warme baden en alcohol worden ook niet aanbevolen. Voldoende water om te drinken en voedsel dat rijk is aan vezels ondersteunen de spijsvertering en helpen zwaar persen in het toilet te voorkomen.
Vrouwen zijn na een miskraam vaak weer snel lichamelijk weerbaar. Op medisch advies kan een bad of geslachtsgemeenschap enkele dagen worden vermeden. Een abortus die gepaard ging met hevig bloeden, kan leiden tot een aanzienlijke verslechtering van het ijzergehalte, dus een ijzerkuur is hier nuttig.
Door voldoende water te drinken, wordt de bloedsomloop gestabiliseerd. Kruidenkalmerende middelen, gesprekken met een therapeut of vertrouwelinge, gedoseerde lichaamsbeweging in de vrije natuur of yoga zijn allemaal geschikt voor psychologische verwerking van de miskraam.



.jpg)


.jpg)

.jpg)
.jpg)


.jpg)