De term is afgeleid van het Grieks necrose beschrijft de dood van individuele cellen of celgroepen in het levende organisme, wat kan leiden tot de dood van weefsellagen en uiteindelijk ook van ledematen. Daarentegen is er apoptose, wat een fysiologische celdood is.
Wat is necrose?

© designua - stock.adobe.com
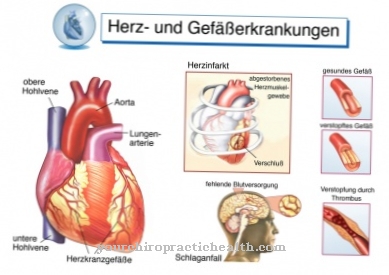
De pathologische dood van individuele cellen, weefsels of ledematen wordt genoemd necrose aangewezen. Bij mensen manifesteert necrose zich afhankelijk van het type weefsel dat erbij betrokken is. Stevige gele necrosehaarden kunnen worden gevonden in de eiwitrijke weefsels van het hart en de milt of het maagdarmkanaal.
In eiwitarm weefsel veroorzaakt de necrose liquefactie. Gangreen kan zich ontwikkelen als een secundair fenomeen. Hierbij wordt onderscheid gemaakt tussen twee soorten gangreen. Droog gangreen ontstaat wanneer een necrose onder invloed van lucht opdroogt, zwart of blauwzwart wordt en verhardt.
Bacteriën leiden tot de ontwikkeling van vochtig gangreen en veroorzaken een bedorven geur en een vochtige, papperige consistentie in de necrose.
oorzaken
een necrose er is altijd een onderliggende ontsteking die uiteindelijk leidt tot de dood van de aangetaste cellen en weefsels. Deze ontsteking kan worden veroorzaakt door verschillende omgevingsinvloeden of een gebrek aan voedingsstoffen of zuurstof.
Bloedsomloopstoornissen kunnen ook leiden tot necrose. Deze factoren kunnen de dood van individuele cellen veroorzaken, wat uiteindelijk een ontstekingsreactie in de omliggende weefsels kan veroorzaken. Als gevolg hiervan worden fagocyten aangetrokken door het brandpunt van een ontsteking, die inflammatoire boodschappersubstanties afgeven.
Dientengevolge treedt apoptose meestal op als een co-fenomeen van necrose. Secundair gangreen kan ook worden veroorzaakt door bacteriën. Het komt vooral veel voor bij extremiteiten met een slechte bloedcirculatie. Bovendien kan dit gevolg van necrose ook gepaard gaan met arteriële occlusieve aandoeningen.
Symptomen, kwalen en tekenen
Het belangrijkste symptoom van necrose is celdood. De necrose kan klein of groot zijn. Het kan oppervlakkig zijn en de huid aantasten, of het kan celdood in de inwendige organen betekenen. Ook necrose op en in de huid is snel zichtbaar. De necrose verschijnt als zwarte en gele verkleuring. Ontsteking treedt op voor of na celdood.
Dienovereenkomstig kunnen de gebieden ook rood worden, opzwellen, pijn doen of tot een gevoel van warmte leiden. De ontsteking houdt meestal aan rond het stervende deel en kan zo een gevoel van spanning creëren. Necrose kan ook leiden tot beperkte mobiliteit als het voorkomt in de botten en gewrichten.
Bacteriën en andere organismen kunnen het dode weefsel vloeibaar maken en zo leiden tot het vrijkomen van pus en wondvocht. In veel gevallen wordt de gevoeligheid verminderd in de stervende gebieden. Het hele lichaam raakt betrokken door het opgeloste weefsel en de bacteriën.
De getroffenen ervaren koude rillingen, hevige koorts, misselijkheid en een sterk gevoel van ziekte. Deze symptomen treden sneller op, vooral wanneer inwendige organen worden aangetast door de necrose. Bovendien kunnen aangetaste organen ook verschillende symptomen als symptoom vertonen.
Diagnose en verloop
Diagnose van een necrose is gebaseerd op een uitgebreide anamnese. Verder wordt het fysiologische onderzoek en de beoordeling van het aangetaste weefsel uitgevoerd, inclusief het controleren van de pols en de bloedstroom.
Beeldvormingsprocedures ondersteunen het diagnostische proces. Afhankelijk van het type en de progressie van de necrose, kan deze worden geïdentificeerd door de aard van de necrotische focus, die varieert afhankelijk van het aangetaste weefsel. De genezing van de necrose hangt ook af van het type weefsel. Eiwitrijke darmcellen kunnen bijvoorbeeld regenereren, zodat de necrose wordt overwonnen door celhergroei.
Verdere onderzoeken en weefselanalyses maken het exacte type necrose duidelijk. Hier is o.a. Er werd onderscheid gemaakt tussen coagulatienecrose, vetweefselnecrose, armournecrose, fosfornecrose, evenals kaasvorming en tumorale necrose.
Complicaties
Necrose kan zeer verschillende complicaties en symptomen hebben. Deze zijn echter sterk afhankelijk van de oorzaak en het aangetaste gebied in het lichaam, zodat een algemene voorspelling meestal niet mogelijk is. Verder leidt necrose tot verstoringen van de bloedcirculatie, waardoor inwendige organen mogelijk beschadigd kunnen raken door deze ziekte. De kwaliteit van leven van de patiënt wordt aanzienlijk verminderd door de ziekte.
Littekens kunnen ook ontstaan als gevolg van de necrose en zo de esthetiek van de betrokken persoon negatief beïnvloeden. Meestal is necrose relatief eenvoudig te behandelen.In de meeste gevallen zijn er geen bijzondere complicaties. In veel gevallen leidt de eigen reactie van het lichaam op deze ziekte ook tot zelfgenezing.
Bovendien is de getroffen persoon afhankelijk van een gezonde levensstijl en een gezond dieet om de symptomen van necrose te voorkomen. Een geslaagde behandeling vermindert de kwaliteit van leven niet. Necrose kan ook worden voorkomen als na bestralingstherapie de juiste medicatie wordt ingenomen. Er zijn meestal geen complicaties.
Wanneer moet je naar de dokter gaan?
Als er tekenen van necrose worden gevonden, is het noodzakelijk om medisch advies in te winnen. Mensen die een ongebruikelijke, meestal zwarte en gele verkleuring van de huid opmerken, dienen een arts te raadplegen. Uiterlijk wanneer de getroffen gebieden opzwellen of pijn veroorzaken, moet een arts de oorzaak vaststellen en, afhankelijk van de bevindingen, de behandeling starten.
Mensen met stoornissen in de bloedsomloop of bacteriële infecties zijn bijzonder vatbaar voor het ontwikkelen van necrose. Ook mensen die langdurig aan schadelijke omgevingsinvloeden worden blootgesteld of aan een eetstoornis lijden, behoren tot de risicogroepen en dienen onmiddellijk medisch advies in te winnen als de hierboven beschreven symptomen optreden.
De behandeling wordt uitgevoerd door uw huisarts of een dermatoloog. Afhankelijk van de oorzaak kunnen andere internisten en alternatieve specialisten zoals alternatieve behandelaars of fysiotherapeuten worden ingeschakeld. Getroffen kinderen moeten aan de kinderarts worden voorgelegd als er vreemde huidveranderingen en andere symptomen worden opgemerkt die wijzen op een ernstige aandoening. In ernstige gevallen moet de necrose operatief worden behandeld.
Behandeling en therapie
Behandeling van een necrose houdt rekening met hun natuurlijke genezingsproces, dat kan worden onderverdeeld in ontstekings- en infectiefasen, resorptie, regeneratie en littekens.
Dienovereenkomstig moet de bacteriële infectie worden bestreden, bijvoorbeeld door de toediening van antibiotica, moet regeneratie en dus wondgenezing worden gestimuleerd en moet littekenvorming worden verminderd. Het primaire doel van de behandeling is om het necrotische weefsel te herstellen tot de toestand van een verse wond en om te voorkomen dat de ontsteking zich verspreidt.
Naast de operatie kan lysis of het gebruik van katheters deze wondstatus bereiken. Anderzijds wordt reeds afgestorven weefsel verwijderd zodat de necrose zich niet verspreidt. Bovendien moet er bij de behandeling van necrose op worden gelet dat de bloedstroom naar het aangetaste weefsel continu wordt verbeterd en dat de vorming van nieuw weefsel wordt gestimuleerd. Er moet rekening worden gehouden met verschillende factoren voor de bloedstroom in het weefsel, waaronder omvatten de positionering van de patiënt en de aangedane ledematen, een constante warme lichaamstemperatuur evenals spierarbeid en spiertraining.
Als alternatief voor weefselregeneratie kan necrotisch weefsel echter ook worden vervangen door littekens van een ander type weefsel. Naast lichaamseigen reacties die tot genezing kunnen leiden, kan necrose farmacologisch worden behandeld.
Outlook & prognose
De prognose voor necrose kan heel verschillend zijn. Dit hangt af van de lokalisatie, de grootte en eventuele ziektekiemen. Over het algemeen worden necroses die zijn besmet met bacteriën of andere ziektekiemen groter en ernstiger als ze niet worden behandeld. Aan de andere kant kunnen necroses die zijn schoongemaakt en niet toegankelijk zijn voor ziekteverwekkers, gedeeltelijk door het lichaam zelf worden genezen. Dit is echter slechts zelden het geval en betreft dan een oppervlakkige decubitus of necrose die niet diep is als gevolg van een brandwond.
Necrose veroorzaakt door pathogenen of enorme weefselschade heeft de neiging zich te verspreiden. Er is ook het risico op sepsis, vooral bij interne weefselretraites. Bovendien kunnen belangrijke organen worden aangetast. Indien onbehandeld, verslechtert de toestand van de getroffenen gewoonlijk. Inwendige necrose wordt zelfs bij behandeling snel levensbedreigend.
Behandelde necrose, waaronder het verwijderen van dood weefsel, heeft verschillende kansen op genezing. De grootte, locatie en algemene gezondheid van de patiënt zijn factoren die de wondgenezing sterk beïnvloeden. Ouderen en bedlegerige mensen overleven deze aandoening minder goed dan jonge, goed gevoede en bewegende mensen. Necrose kan weken of maanden duren om te genezen.
preventie
Van de necrose kan enerzijds worden voorkomen door schadelijke omgevingsfactoren te vermijden en anderzijds door de fysieke omstandigheden te verbeteren. De omgevingsinvloeden die moeten worden vermeden, zijn onder meer bacteriën, gifstoffen en andere verontreinigende stoffen. Aanhoudende ondervoeding en misbruik van alcohol en drugs kunnen ook tot necrose leiden. Necrose als gevolg van bestralingstherapie kan worden voorkomen met ontstekingsremmende geneesmiddelen.
Nazorg
Na chirurgische behandeling van de necrose wordt de wond dagelijks gecontroleerd op tekenen van ontsteking. De behandelende arts selecteert het verbandmateriaal en regelt dit op recept. Verdere nazorg van de patiënt kan aan huis worden uitgevoerd door gekwalificeerd verpleegkundig personeel. Het aangetaste deel van de huid moet vrij en, indien mogelijk, hoog worden geplaatst.
De follow-up van de necrose bestaat ook uit follow-upcontroles, die de wondgenezing observeren en beschrijven. Het is mogelijk dat andere verbandmaterialen nodig zijn om betere genezingsresultaten te bereiken.
Het controleren van de wond op tekenen van ontsteking (roodheid, opwarming, tekenen) is vooral belangrijk tijdens de nazorg voor necrose. Als er een wondinfectie wordt vermoed, is het noodzakelijk om bloed af te nemen om de laboratoriumparameters te controleren en, indien nodig, medicatie in te nemen.
Een laatste controle wordt uitgevoerd door de arts nadat de necrose volledig is genezen. De patiënt krijgt voldoende informatie van de arts of een goed opgeleide verpleegkundige. Hij leert hoe hij kan voorkomen dat necrose zich in de toekomst ontwikkelt. Vooral bij bedlegerige mensen is het belangrijk om de ledematen vrij te houden en om de juiste huidverzorging en de aanvoer van voldoende vocht mogelijk te maken. Succesvolle langdurige nazorg voor necrose vereist een goede huidverzorging en goede observatie, zodat dit in de toekomst kan worden vermeden.
U kunt dat zelf doen
Patiënten met necrose kunnen het genezingsproces ondersteunen met enkele maatregelen en verschillende middelen uit het huishouden en de natuur. Verhoogde persoonlijke hygiëne voorkomt dat het getroffen gebied besmet raakt. Geparfumeerde shampoos en verzorgingsproducten mogen de eerste dagen niet worden gebruikt. Natuurlijke shampoos gemaakt van kokosolie of arnica zijn een goed alternatief. Patiënten dienen het gebruik van huidverzorgingsproducten met hun dermatoloog te bespreken.
Massage kan helpen als littekens ontstaan tijdens het herstel. Als de huidveranderingen aanhouden, kan praten met vrienden en familie, maar ook met een therapeut, helpen om de emotionele klachten te overwinnen. Mochten er ondanks alle maatregelen toch klachten ontstaan of worden andere lichaamsdelen ontdekt die zijn overleden, dan moet een arts worden geraadpleegd. De genoemde preparaten mogen alleen worden gebruikt met toestemming van de arts. Daarnaast zijn verzorging en bedwarmte van toepassing.
Gezwollen delen van de huid kunnen worden gekoeld met koelpads. Speciale crèmes van speciaalzaken, maar ook een pasta gemaakt van salie en olijfolie, helpen bij jeuk en abnormale gevoelens. Dit wordt aangebracht op het getroffen gebied en remt de ontstekingsprocessen.

.jpg)










.jpg)


.jpg)