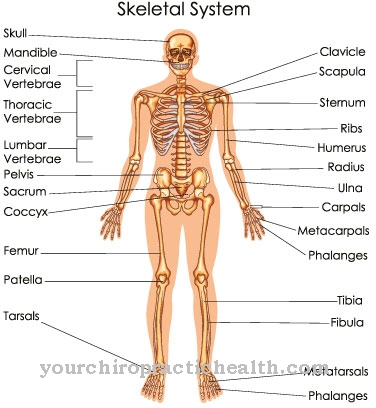
De Osteomyelitis (ontsteking van het beenmerg) is een botziekte die wordt veroorzaakt door bacteriën zoals B. Staphylococcus aureus wordt veroorzaakt. De focus van de ontsteking ligt in het beenmerg en verspreidt zich vervolgens naar de verschillende botlagen. Er wordt onderscheid gemaakt tussen endogene en exogene osteomyelitis, die zowel in acute als chronische vorm kan voorkomen.
Wat is osteomyelitis?
.jpg)
© Artemida-psy - stock.adobe.com
De Osteomyelitis is een ontsteking van het beenmerg veroorzaakt door bacteriën. Hiervoor i. d. R. de bacterie Staphylococcus aureus verantwoordelijk. Osteomyelitis is onderverdeeld in endogeen en exogeen. Dit heeft betrekking op het ontstaan van osteomyelitis.
Endogene osteomyelitis - ook wel hematogene osteomyelitis genoemd - treedt op wanneer de bacteriën via het bloed het beenmerg binnendringen (hematogeen). De bacteriën hiervoor ontstaan i. d. Meestal afkomstig van een infectiebron in (endo) het lichaam. Exogene osteomyelitis treedt op als gevolg van externe (exo) verwondingen. De ziekteverwekker komt het beenmerg binnen via de wond.
Acute osteomyelitis is onderverdeeld in drie groepen, afhankelijk van de leeftijd van de getroffen persoon. Er wordt onderscheid gemaakt tussen acute hematogene osteomyelitis bij kinderen, acute hematogene osteomyelitis bij kinderen en acute hematogene osteomyelitis bij volwassenen.
oorzaken
Belangrijkste oorzaak van een Osteomyelitis zijn bacteriën die een infectie in het beenmerg veroorzaken. Naast Staphylococcus aureus kunnen salmonella, streptokokken en Escherichia coli verantwoordelijk zijn voor beenmergontsteking.
Bij endogene osteomyelitis komt de bacterie via de bloedtoevoer het beenmerg binnen. Hiervoor moeten er andere infectiebronnen in het lichaam zijn, zoals B. tonsillitis, ontsteking van de sinussen en ontsteking van de tanden en slijmvliezen. Omdat de infectieroute via de bloedtoevoer loopt, kan de bacterie zich over het hele skelet verspreiden en tot ernstige sepsis leiden.
Bij exogene osteomyelitis komen de pathogenen van buitenaf het beenmerg binnen. Dit kan gebeuren als gevolg van een blessure of tijdens een operatie. De bacteriën verspreiden zich voornamelijk in het gebied van de wond waardoor de beenmergontsteking wordt gelokaliseerd. Het risico op exogene osteomyelitis is groter als b.v. B. ziekten zoals diabetes mellitus of arteriosclerose zijn aanwezig en / of het immuunsysteem is verzwakt.
Symptomen, kwalen en tekenen
De acute ontsteking van het beenmerg leidt aanvankelijk tot een algemeen gevoel van ziekte. De patiënt voelt zich moe en zwak, misselijkheid en koorts, soms gepaard gaand met koude rillingen. Na een korte tijd begint het gebied boven het ontstoken beenmerg pijn te doen. Het is zacht en gezwollen.
De huid wordt rood en voelt warm aan. Het bot kan pijnlijk pulseren en de ledematen kunnen kracht en spierspanning verliezen. Naarmate de ziekte vordert, kan zich een fistel vormen. Afscheidingen of pus die door de ontsteking worden geproduceerd, moeten wegvloeien. Daarom baant het een kanaal door de huid en komt het uit de opening van de fistel.
Als de infectie volgt na een blessure of na een operatie, zoals na het inbrengen van een kunstgewricht, kan er pus uit de niet-genezen wond sijpelen. Maar zelfs als de wond al gesloten is, kan er lang na de procedure een ontsteking ontstaan, die bekend staat als subacute osteomyelitis.
Als het om een gewricht gaat, uit zich dit in pijn bij bepaalde bewegingen. Osteomyelitis kan elk bot aantasten, maar het meest voorkomende gebied zijn de bovenarmen of knieën. Indien onbehandeld, kan de ontsteking zich door het lichaam verspreiden en onomkeerbare schade aan het beenmerg veroorzaken.
Diagnose en verloop
De diagnose Osteomyelitis is beveiligd met behulp van verschillende diagnostische methoden. Omdat symptomen zoals zwelling, roodheid en mobiliteitsbeperkingen ook andere oorzaken kunnen hebben, worden de volgende bloedwaarden eerst onderzocht na een grondige anamnese (medische geschiedenis).
Aangezien osteomyelitis een ontsteking is, zijn ontstekingsparameters zoals leukocyten (witte bloedcellen), CRP (C-reactief proteïne) en ESR (sedimentatiesnelheid) verhoogd. De ziekteverwekker kan worden bepaald met behulp van bloedculturen.
Naast laboratoriumdiagnostiek, beeldvormingsmethoden zoals B. Röntgenstralen, echografie, magnetische resonantiebeeldvorming en skeletscintigrafie worden gebruikt. Deze onderzoeksmethoden worden echter pas later toegepast, aangezien zichtbare veranderingen in het bot op zijn vroegst na ongeveer twee tot drie weken zichtbaar worden.
Het beloop van osteomyelitis is afhankelijk van het type beenmergontsteking. Acute endogene osteomyelitis geneest zonder gevolgen als het op tijd wordt gediagnosticeerd en op de juiste manier wordt behandeld.
Bij volwassenen kan deze vorm van beenmergontsteking vaak chronisch zijn. Aangezien de botten in de loop van de jaren veranderen, reageren ze mogelijk niet zo goed op de behandeling. Als gevolg hiervan komen er keer op keer acute aanvallen voor. Endogene osteomyelitis verloopt chronisch bij 10 op de 100 getroffenen.
Bij zuigelingen of kinderen verloopt endogene osteomyelitis vaak ernstig en treedt blijvende schade op. Het resultaat is groeistoornissen en het aangetaste deel van het lichaam vervormt of verkort. Een ander gevolg kan bloedvergiftiging (sepsis) zijn.
Bij exogene osteomyelitis hebben een vroege diagnose en adequate behandeling een positief effect op het beloop en kunnen daardoor zonder gevolgen genezen. Hoewel, ik. d. Acute osteomyelitis verandert meestal in een chronische vorm, wat betekent dat het bot verandert. De stabiliteit en mobiliteit nemen af en de ontsteking kan zich verspreiden naar nabijgelegen gewrichten. Bij ongeveer 6 van de 100 getroffenen wordt het getroffen lichaamsdeel geamputeerd naarmate de osteomyelitis vordert.
Complicaties
Complicaties van osteomyelitis treden meestal op als de ziekte niet tijdig wordt behandeld. De getroffenen lijden aan hoge koorts en niet zelden aan vermoeidheid en blijvende vermoeidheid. De ontsteking kan zich ook verspreiden naar de andere botlagen. Er zal ook zwelling en roodheid op de huid zijn.
Door de osteomyelitis kan de patiënt ook last hebben van verschillende mobiliteitsbeperkingen en dus van beperkingen in het dagelijks leven. Over het algemeen wordt de kwaliteit van leven van de getroffen persoon aanzienlijk verminderd als gevolg van de ziekte. De gewrichten en botten doen ook pijn en kunnen tot irritatie bij de betrokken persoon leiden. Als osteomyelitis al bij kinderen voorkomt, kan deze ziekte leiden tot ernstige verstoringen in ontwikkeling en groei.
In het ergste geval kan ook bloedvergiftiging optreden, wat fataal kan zijn voor de patiënt. De behandeling van osteomyelitis is meestal relatief ongecompliceerd en met behulp van antibiotica. Er zijn ook geen complicaties. Ook de levensverwachting van de patiënt wordt niet meer beïnvloed door een succesvolle behandeling.
Wanneer moet je naar de dokter gaan?
Als u zich over het algemeen ziek, onwel of moe voelt, dient u een arts te raadplegen. Als er een verlies van het gebruikelijke prestatieniveau of een afname van de veerkracht is, is een arts vereist. Griepachtige symptomen zoals koude rillingen, pijn of een onregelmatigheid in het spierstelsel moeten worden onderzocht en behandeld. Symptomen van ontsteking, verhoogde lichaamstemperatuur en misselijkheid zijn tekenen van een gezondheidsstoornis die aan een arts moeten worden voorgelegd.Verkleuring van het uiterlijk van de huid en een gevoel van warmte in de huid worden als zorgwekkend beschouwd.
Als de symptomen gedurende een lange periode aanhouden of als ze verergeren, is een arts vereist. Bijzondere voorzichtigheid is vereist als zich pus ontwikkelt. In ernstige gevallen dreigt de getroffen persoon sepsis en dus een levensbedreigende aandoening. Een doktersbezoek is noodzakelijk zodra de roodheid zich uitbreidt naar het getroffen gebied of een steriele wondverzorging niet kan worden gegarandeerd. De vergroting van een wond moet ook aan een arts worden voorgelegd.
Als niet meer aan de alledaagse eisen kan worden voldaan of als er stoornissen zijn in het algemene bewegingsverloop, is een bezoek aan een arts aan te raden. Zwelling in de directe omgeving van de botten en sensorische stoornissen zijn andere tekenen van een onregelmatigheid. Een arts moet worden geraadpleegd zodra zich gevoelloosheid ontwikkelt of gevoeligheid voor druk of overgevoeligheid voor aanraking optreedt.
Behandeling en therapie
De Osteomyelitis wordt behandeld met antibiotica. Bij acute osteomyelitis wordt het aangetaste deel van het lichaam geïmmobiliseerd met behulp van een spalk of een gipsverband. Als er ook veel weefsel is afgestorven, moet dit operatief worden verwijderd.
Bij exogene osteomyelitis is er vanwege een slechte bloedtoevoer naar het bot beperkte genezing door antibiotica. Daarom moet een chirurgische behandeling plaatsvinden. Het aangetaste en vernietigde weefsel wordt verwijderd. Een zogenaamde spongiosaplastie, een vulling van het bot met botsubstantie uit een gezond bot, vindt ook plaats, vooral bij ablatie op grote oppervlakken.
Bij chronische osteomyelitis wordt de ontsteking ook behandeld met antibiotica. Chirurgische behandeling is hier beslist noodzakelijk. Aangezien het weefsel permanent wordt vernietigd door de terugkerende infecties en de ontsteking zich meestal oncontroleerbaar verspreidt, is amputatie van de aangedane extremiteit tijdig medisch raadzaam.
Uw medicatie vindt u hier
➔ Geneesmiddelen tegen pijnOutlook & prognose
Osteomyelitis of ontsteking van het beenmerg verloopt in veel gevallen chronisch. Hoe eerder de ziekte wordt herkend, hoe beter de prognose. Osteomyelitis is gemakkelijker te behandelen in de vroege stadia. Een chronische manifestatie en de daarmee gepaard gaande onherstelbare schade kan soms worden voorkomen.
Zowel het type als de ernst van de osteomyelitis beïnvloeden de prognose. Ook de leeftijd van de zieke, de algemene gezondheidstoestand en de groep ziekteverwekkers zijn doorslaggevend. Acute osteomyelitis heeft een betere kans op herstel dan de chronische vorm. Acute beenmergontsteking geneest gewoonlijk volledig bij vroege behandeling. Als de diagnose laat wordt gesteld, kan het chronisch worden. De prognose is in dit geval minder gunstig, de behandeling wordt vervelend. Er bestaat een risico op doorbloedingsstoornissen in de botten. Het gewricht kan maar beperkt of helemaal niet worden bewogen. In het geval van een ernstige ziekte kunnen antibiotica de ziekte niet langer beheersen. Hier is een operatie nodig. Het aangetaste botweefsel wordt verwijderd tijdens de chirurgische ingreep.
Voor osteomyelitis kunnen geen preventieve maatregelen worden genomen. Mensen met een stabiel immuunsysteem hadden echter minder kans op het ontwikkelen van beenmergontsteking. Als een patiënt al is behandeld voor osteomyelitis, heeft het vermijden van overbelasting een positief effect.
preventie
Preventieve maatregelen kunnen worden genomen voor a Osteomyelitis voorwaardelijk worden uitgevoerd. Omdat osteomyelitis wordt veroorzaakt door bacteriën, kunnen antibiotica profylactisch worden toegediend in geval van blessures en chirurgische ingrepen.
Verdere preventieve maatregelen moeten worden genomen door het ziekenhuis / de dokterspraktijk. Door zich te houden aan de hygiënevoorschriften kan de verspreiding van de veroorzakende bacteriën worden voorkomen, zodat het optreden van osteomyelitis tot een minimum kan worden beperkt.
Nazorg
In het geval van osteomyelitis zijn er meestal zeer weinig en slechts beperkte maatregelen beschikbaar voor directe nazorg. Om deze reden dient de patiënt bij deze ziekte zo vroeg mogelijk een arts te raadplegen, zodat er geen verdere complicaties of klachten zijn. In de regel geldt dat hoe eerder een arts wordt geraadpleegd, hoe beter het verdere verloop van de ziekte zal zijn.
De meeste patiënten met osteomyelitis zijn afhankelijk van de inname van verschillende medicijnen. Bij onduidelijkheden of bij vragen dient u altijd eerst een arts te raadplegen om verdere complicaties te voorkomen. Bij het nemen van antibiotica moet ook worden opgemerkt dat ze niet samen met alcohol mogen worden ingenomen.
Na behandeling van osteomyelitis zijn regelmatige controles door een arts nodig om verdere ontstekingen of infecties vroegtijdig op te sporen en te behandelen. In de regel vermindert deze ziekte de levensverwachting van de getroffen persoon niet als deze vroegtijdig wordt herkend en behandeld. Verdere vervolgmaatregelen zijn meestal niet beschikbaar voor de getroffen persoon.
U kunt dat zelf doen
Deze ziekte wordt voornamelijk veroorzaakt door verschillende bacteriestammen en patiënten moeten mogelijk maandenlang met antibiotica worden behandeld om amputatie of bloedvergiftiging te voorkomen. Het is daarom belangrijk dat de patiënt de strijd tegen de ziekteverwekkers ondersteunt en het immuunsysteem van het lichaam consequent versterkt.
U moet alcohol en nicotine volledig vermijden, aangezien beide giftige stoffen zijn die het lichaam onnodig belasten. Passief roken kan ook schadelijk zijn. In ruil daarvoor wordt de patiënt geadviseerd om een licht, gezond dieet te volgen dat bestaat uit veel vers fruit, groenten, zeevis en mager vlees. Als de patiënt het huis kan verlaten, is lichaamsbeweging in de frisse lucht aan te raden, vooral wandelingen in het bos. Het is bewezen dat ze het genezingsproces ondersteunen.
Aangezien tachtig procent van alle immuuncellen zich in de darm bevindt, is een aanvullende dosis probiotica ook aangewezen. Probiotica zijn mengsels van levende micro-organismen die zich in de darm zouden moeten nestelen en zich vermenigvuldigen. Daar dragen ze bij aan het in stand houden van het immuunsysteem. Probiotica zijn in de handel verkrijgbaar in de vorm van yoghurt, voedingssupplementen of medicijnen. Deze laatste bevatten meer micro-organismen en hebben de voorkeur boven yoghurt.
Een andere mogelijkheid om het verloop van de behandeling te versnellen is de zogenaamde "hyperbare zuurstofbehandeling". De patiënt inhaleert zuurstof in een drukkamer, wat leidt tot een verhoogde zuurstofverdeling in het weefsel.












.jpg)


.jpg)