Net zo aritmogene rechterventrikelcardiomyopathie heet een hartziekte.
Wat is aritmogene rechterventrikelcardiomyopathie?

© bilderzwerg - stock.adobe.com
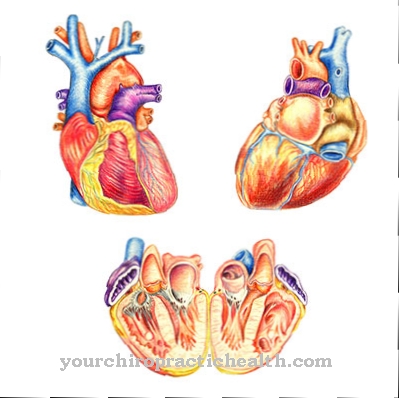
Bij aritmogene rechterventrikelcardiomyopathie (ARVCM) is een hartaandoening die al aangeboren is. Vroeger heette het ook Aritmogene rechterventrikeldysplasie (ARVD). Het is een van de cardiomyopathieën waarbij de structuur van het hartspierweefsel wordt beschadigd.
Dit zorgt er op zijn beurt voor dat het prestaties verliest. Cardiomyopathie is merkbaar bij hartfalen. In extreme gevallen kan de getroffen persoon zelfs een plotselinge hartdood ervaren. Aritmogene rechterventrikelcardiomyopathie treedt meestal op tussen de leeftijd van 15 en 40 jaar.
Ouderen ouder dan 60 jaar hebben minder kans om hier last van te hebben. Mannen hebben meer kans op ARVCM dan vrouwen. Bovendien hebben ze ook een intensiever verloop van hartaandoeningen. Aritmogene rechterventrikelcardiomyopathie is niet ongebruikelijk bij atleten en wordt in sommige gevallen beschouwd als de oorzaak van plotselinge hartdood.
Er zijn grote regionale verschillen in de frequentie van ARVCM. In de Verenigde Staten van Amerika, met een incidentie van 1: 100.000, komt het beduidend minder voor dan in Europa, waar het één op de 10.000 mensen treft.
Vooral Noord-Italië en het Griekse eiland Naxos worden getroffen door gevallen van aritmogene rechterventrikelcardiomyopathie. Daar komt de ARVCM voor bij 1 op de 1.000 mensen. In Italië classificeren artsen cardiomyopathie zelfs als de meest voorkomende doodsoorzaak bij jonge atleten.
oorzaken
De exacte oorzaken voor de ontwikkeling van aritmogene rechterventrikelcardiomyopathie zijn tot dusver onbekend. Het is echter duidelijk dat het in gezinnen voorkomt, en daarom vermoeden veel artsen dat genetische factoren de oorzaak zijn van de hartaandoening. Tot nu toe zijn er drie loci gevonden tussen chromosomen 14 en 1.
Er wordt echter aangenomen dat verschillende factoren verantwoordelijk zijn voor de omvang en het verloop van ARVCM. Tijdens aritmogene rechterventrikelcardiomyopathie hopen vetafzettingen en bindweefsel zich op in het spierweefsel van de rechterventrikel. Als gevolg hiervan worden de samentrekkingen van de ventriculaire spieren verstoord. Soms kan dit leiden tot volledig verlies van functies.
Er is een storing in de elektrische geleiding van de hartspier, waarvan de verspreiding plaatsvindt vanuit de sinusspier via de spieren van het rechterhart. Dit bedreigt ernstige hartritmestoornissen, waaronder levensbedreigende aritmieën. De patiënt kan plotseling overlijden als gevolg van ventrikelfibrilleren.
Symptomen, kwalen en tekenen
Aritmogene rechterventrikelcardiomyopathie wordt merkbaar door hartritmestoornissen zoals hartkloppingen of hartkloppingen, die als zeer onaangenaam worden ervaren. Sommige patiënten hebben ook last van een verminderd bewustzijn en flauwvallen.
Als de ARVCM een ernstig beloop vertoont, zijn er tekenen van rechterhartfalen. Deze omvatten oedeem (waterretentie) in de armen en benen, verstopte nekaders, vergrote lever en blauwe lippen. In het ergste geval bestaat het risico op plotselinge hartdood als gevolg van acuut hartfalen tijdens het sporten. Betrokkene meldt geen klachten vooraf.
Diagnose en verloop
Om aritmogene rechterventrikelcardiomyopathie te kunnen diagnosticeren, zijn uitgebreide onderzoeken vereist. Omdat de hartaandoening in gezinnen vaak meerdere keren voorkomt, is een familiegeschiedenis nuttig. Het ECG is een van de belangrijkste onderzoeksprocedures. Karakteristieke veranderingen kunnen vaak worden bepaald in een rust-ECG.
Hartritmestoornissen kunnen ook worden vastgesteld met behulp van een langdurig ECG of een stress-ECG. Bij wedstrijdsporters is een diagnose ook zonder symptomen mogelijk door middel van een screeningonderzoek. Echocardiografie wordt gebruikt om de prestaties van het hart te beoordelen.
Als er duidelijke vermoedens zijn, wordt een hartkatheteronderzoek uitgevoerd. De arts meet de druk in het hart, die verandert door de ARVCM. Bij sommige patiënten wordt aritmogene rechterventrikelcardiomyopathie gedetecteerd door directe detectie van vet- of bindweefselafzettingen door het uitvoeren van een biopsie (weefselverwijdering) van de hartspier.
Om het weefselmonster te verkrijgen, duwt de arts een katheter naar het hart door een grote ader, zoals in de lies. Vervolgens gebruikt hij een kleine tang om een klein stukje weefsel te nemen. De myocardbiopsie wordt als zeer veilig beschouwd en is een van de routinematige medische onderzoeken.
Lokale anesthesie bij de ingang van de katheter is meestal voldoende. Voor het onderzoeken van aritmogene rechterventrikelcardiomyopathie zijn doorgaans vier tot vijf weefselmonsters nodig.
Het is niet ongebruikelijk dat ARVCM een ongunstige koers volgt. Plotselinge hartdood komt voor bij ongeveer 70 procent zonder behandeling. Als de hartritmestoornissen echter kunnen worden onderdrukt, wordt de levensverwachting nauwelijks verminderd.
Complicaties
In de meeste gevallen veroorzaakt cardiomyopathie ongemak voor het hart, waardoor het dagelijks leven van de patiënt moeilijk kan worden. Velen hebben last van ernstige hartkloppingen of een hartkloppingen. Deze klachten komen voornamelijk voor tijdens lichamelijke activiteit of sport en kunnen daardoor de beweging en activiteit van de patiënt beperken.
Dit vermindert de kwaliteit van leven. Het is niet ongebruikelijk dat patiënten het bewustzijn verliezen en flauwvallen. Dit kan tot verschillende verwondingen leiden. Het gebrek aan zuurstof leidt ook tot blauwe lippen en blauwgekleurde ledematen. De lever wordt ook groter, wat tot pijn kan leiden.
De benen en armen hebben last van het vasthouden van water en kunnen opzwellen. Als de betrokkene het lichaam blijft belasten, kan in het ergste geval de dood door acuut hartfalen het gevolg zijn. Vaak verschijnen de symptomen alleen acuut.
Cardiomyopathie wordt meestal behandeld met behulp van medicatie. Een defibrillator wordt operatief gebruikt, wat in ernstige situaties het leven van de patiënt kan redden. De ziekte vermindert meestal de levensverwachting.
Wanneer moet je naar de dokter gaan?
Aangezien deze aandoening een hartziekte is, moet deze beslist door een arts worden onderzocht en behandeld. Als er geen behandeling is, kan deze ziekte in het ergste geval leiden tot het overlijden van de betrokkene. De patiënt moet dan een arts raadplegen als het hart klopt of flauwvalt. Andere bewustzijnsstoornissen kunnen op de aandoening duiden en moeten door een arts worden onderzocht.
In veel gevallen wordt de huid blauw door de verminderde zuurstoftoevoer naar de huid. Rechts hartfalen kan ook op deze ziekte wijzen en moet worden onderzocht.Bovendien lijden de getroffenen vaak aan blijvende vermoeidheid en vermoeidheid.
Bij deze klachten moet ook een arts worden geraadpleegd. Acute noodsituaties moeten echter rechtstreeks in een ziekenhuis of via een spoedarts worden behandeld. Meestal wordt deze aandoening behandeld door een cardioloog. Een vroege diagnose kan verschillende complicaties en gevolgschade voorkomen.
Artsen & therapeuten bij u in de buurt
Behandeling en therapie
Niet elke ARVCM-patiënt heeft een speciale behandeling nodig als er geen symptomen zijn. Intensieve sport en zware lichamelijke activiteit moeten echter worden vermeden. Als therapie voor aritmogene rechterventrikelcardiomyopathie vereist is, krijgt de patiënt geneesmiddelen zoals calciumkanaalblokkers en bètablokkers.
Calciumantagonisten zoals diltiazem en verapamil remmen de instroom van calcium in de cellen, wat op zijn beurt de vorming en verspreiding van excitatie vermindert. Dit vertraagt de hartslag van de patiënt. De calciumantagonisten zijn aritmica van klasse IV.
Bètablokkers zoals propanolol en metoprolol worden gebruikt tegen hartfalen en hoge bloeddruk. Door de bèta-receptoren te blokkeren, zorgen ze ervoor dat de prikkelbaarheid van de hartspier wordt verminderd, wat resulteert in een tragere hartslag. De bètablokkers zijn klasse II-aritmica. Als er een hoog risico op plotselinge hartdood is, krijgt de patiënt aritmica van klasse I en III. Er wordt ook een defibrillator geïmplanteerd.
Outlook & prognose
Over het algemeen heeft de ziekte een ongunstige prognose. Met de huidige medische opties is er geen behandeling of therapie die de aandoening volledig zal genezen.
De nawerkingen van de ziekte worden zeer succesvol behandeld door middel van medicatie. Na het stoppen van de medicatie keren de symptomen echter weer terug. In ernstige gevallen wordt de patiënt met de dood bedreigd. Desalniettemin kunnen talrijke patiënten met aritmogene rechterventrikelcardiomyopathie ongestoord en zonder beperkingen hun leven leiden. Dit hangt af van hun levensstijl en het optreden van mogelijke symptomen.
Er zijn patiënten bij wie aritmogene rechterventrikelcardiomyopathie is vastgesteld en die nog steeds volledig symptoomvrij zijn. Deze patiënten wordt erop gewezen dat zij in de toekomst, indien mogelijk, nauwelijks sportieve of lichamelijk intensieve taken zullen verrichten. Onder deze omstandigheden is leven mogelijk zonder verder medisch consult. De gemiddelde levensduur wordt voor deze mensen niet verkort.
De meeste patiënten zijn jong en van middelbare leeftijd en hebben symptomen. Ze worden behandeld met medicijnen op basis van hun symptomen. Ze hebben ook een verhoogd risico om te overlijden door een plotselinge hartdood. Het risico op overlijden neemt toe zodra de patiënt zware lichamelijke activiteiten uitvoert en onderschat daarmee zijn verminderde prestatieniveau.
preventie
Er zijn geen preventieve maatregelen bekend tegen aritmogene rechterventrikelcardiomyopathie. De exacte oorzaken van de aangeboren hartafwijking bleven onduidelijk.
Nazorg
In ieder geval is de getroffen persoon primair afhankelijk van medisch onderzoek en diagnose zodat er geen verdere complicaties of klachten zijn. Hoe eerder deze ziekte wordt herkend en behandeld, hoe beter het verdere verloop gewoonlijk is, omdat het zichzelf niet kan genezen. Daarom is een vroege diagnose met vroege behandeling van het grootste belang bij deze ziekte.
In het ergste geval kan de getroffen persoon overlijden als hij niet wordt behandeld. Er zijn echter geen speciale vervolgmaatregelen beschikbaar voor de getroffenen. Over het algemeen heeft een gezonde leefstijl met gezonde voeding ook een zeer positief effect op het verdere verloop van de ziekte. De behandeling zelf vindt plaats met behulp van medicatie.
Deze dienen altijd regelmatig te worden ingenomen en zoals voorgeschreven door een arts, rekening houdend met de juiste dosis. Bij twijfel of als er iets onduidelijk is, dient u contact op te nemen met een arts. De betrokkene moet ook regelmatig zijn bloeddruk controleren en contact opnemen met de arts als er hoge bloeddruk optreedt. Of de ziekte de levensverwachting zal verminderen, kan niet universeel worden voorspeld.
U kunt dat zelf doen
De diagnose "aritmogene rechter ventrikel cardiomyopathie" maakt een leven mogelijk met weinig beperkingen. Naast het volgen van de medicatie en regelmatige cardiologische controles, moeten getroffenen zware fysieke belasting op het werk en in de vrije tijd vermijden.
Met name intensieve wedstrijd- en duursporten, zoals basketbal, handbal, atletiek, tennis of duiken, leiden tot hoge belasting van het cardiovasculaire systeem en zijn ongeschikt. Fietsen of skiën moet ook voorzichtig gebeuren.
Geschikte aandrijvingen zijn b.v. Golfen, bowlen, biljarten of curling. In het geval van kinderen moeten opvoeders, leerkrachten of opleiders worden geïnformeerd over de ziekte. De belasting bij lichamelijke opvoeding blijft idealiter in het aerobe bereik. De prestaties moeten niet worden overschat, zelfs als er geen symptomen zijn.
Er zijn geen algemene vakantie- of reisbeperkingen. Sommige luchtvaartmaatschappijen verstrekken echter wel informatie aan passagiers met hart- en vaatziekten.
De getroffenen hebben nauwelijks andere zelfhulpopties of specifieke preventieve maatregelen. De algemene gedragsregels voor ziekten van het cardiovasculaire systeem zijn van toepassing. Regelmatige matige lichaamsbeweging en een gezond dieet rijk aan vitamines en mineralen (vooral met vitamine E, zink en magnesium) helpen de hartspier te versterken.
Stressvolle factoren zoals alcohol en nicotine zijn uitgesloten. Griepinfecties en verkoudheid hebben een negatief effect op de werking van het hart. Jaarlijkse griepvaccinaties zijn zinvol en worden door veel medische professionals aanbevolen.







.jpg)

.jpg)
.jpg)
