De Syndoma van Raynaud is een aanval-achtige verminderde bloedtoevoer naar de acra (extreme extremiteiten) als gevolg van vasoconstrictie (vasculaire krampen), die vrouwen vier tot vijf keer vaker treft dan mannen. Afhankelijk van de betreffende vorm van de ziekte is het syndroom van Raynaud goed te behandelen en heeft het een goed beloop.
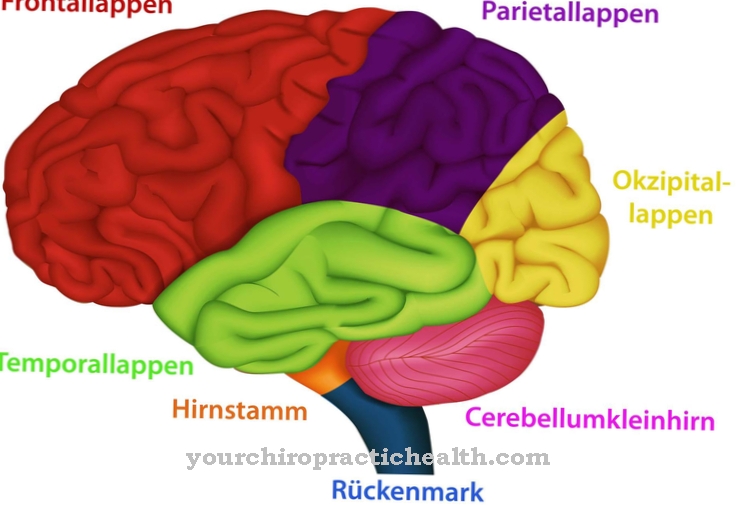
Wat is het syndroom van Raynaud?

© Sneeuwlemon - stock.adobe.com
Net zo Syndroom van Raynaud worden aanvalsachtige ischemische toestanden genoemd (verminderde bloedstroom) veroorzaakt door vasoconstricties of vasospasmen (vasculaire krampen), die voornamelijk de slagaders van de vingers en tenen treffen.
De aanvallen worden gekenmerkt door ischemie (bleekheid als gevolg van verminderde doorbloeding), later cyanose (blauwachtige huidveranderingen) en pijnlijke reactieve hyperemie (overmatige ophoping van bloed) als gevolg van irritatie van vasculaire secties.
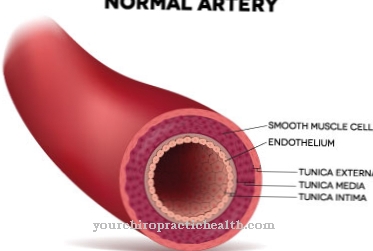
In het verdere verloop gaat het syndroom van Raynaud ook gepaard met beschadiging van de vaatwanden zoals een verdikking van de intima (binnenste laag van de vaatwand) en / of een capillair aneurysma (vaatvergroting) met daaropvolgende necrose (celdood) en gangreen (zelfoplossen van dood weefsel).
In principe worden twee vormen van het syndroom van Raynaud onderscheiden. Hoewel het primaire syndroom van Raynaud niet kan worden herleid tot een onderliggende ziekte, wordt het secundaire syndroom van Raynaud geassocieerd met bepaalde ziekten zoals trombangiitis (chronische inflammatoire vaatziekte), sclerodermie (bindweefselziekte) en trauma (bv. Werken met een drilboor) of vergiftiging (bv. Zware metalen, bepaalde medicijnen).
oorzaken
De oorzaken van een primair Syndroom van Raynaud zijn nog niet definitief opgehelderd. De ziekte is vermoedelijk gebaseerd op een genetische aanleg voor vasospastische ziekten, aangezien deze in veel gevallen kan worden geassocieerd met andere ziekten die worden veroorzaakt door vasculaire spasmen zoals migraine of angina pectoris (Prinzmetal-angina).
De betrokkenheid van hormonale factoren bij de manifestatie van het primaire syndroom van Raynaud wordt ook besproken. Het secundaire syndroom van Raynaud is aan de andere kant te wijten aan verschillende ziekten die ervoor zorgen dat het syndroom van Raynaud zich manifesteert. Ongeveer 40 onderliggende ziekten (waaronder trombangiitis obliterans, collagenose, reumatoïde artritis, arteriosclerose, cryoglobulinemie, koude-agglutininesyndroom) zijn bekend die het secundaire syndroom van Raynaud kunnen veroorzaken.
Bovendien kunnen bepaalde medicijnen (bètablokkers, ergotamine), overmatig gebruik van geneesmiddelen en nicotine en vergiftiging met zware metalen of vinylchloride het secundaire syndroom van Raynaud veroorzaken.
Symptomen, kwalen en tekenen
Het syndroom van Raynaud manifesteert zich in aanvallen van koude of (emotionele) stress. Tijdens een aanval als deze is verkleuring van de huid symptomatisch, vooral in de handen en voeten. In zeldzame gevallen worden ook de neus, oren, voorhoofd en kin aangetast.
Bij zwangere vrouwen kunnen de tepels ook in zeer zeldzame gevallen worden aangetast. Meestal is het een witte verkleuring of een blauwe verkleuring (cyanose) van de huid. In andere gevallen kan een tweefasige verkleuring worden waargenomen, van een witte verkleuring naar een blauwe verkleuring.
De verkleuring van de huid kan ook worden waargenomen als een driekleurenverschijnsel, waarbij eerst een witte verkleuring, dan een blauwe verkleuring en tenslotte een rode verkleuring optreedt. De rode verkleuring wordt verklaard door een verhoogde bloedtoevoer naar de huid (hyperemie), die meestal gepaard gaat met een tintelend of kloppend gevoel.
De Raynaud-aanval kan enkele minuten tot een uur duren. Pijn of een tintelend gevoel kan optreden tijdens het kleurproces. De kleuringen kunnen symmetrisch verschijnen (primair syndroom van Raynaud), hier vooral op de wijsvinger, middelvinger, ringvinger en pink, of asymmetrisch (secundair syndroom van Raynaud). In enkele gevallen kunnen de circulatiestoornissen leiden tot secundaire schade, bijvoorbeeld necrose van de huid, d.w.z. de dood van individuele cellen.
Diagnose en verloop
EEN Syndroom van Raynaud kan meestal al worden vastgesteld aan de hand van de kenmerkende symptomen zoals pijn en verkleuring door onvoldoende doorbloeding. Een symmetrisch patroon van betrokkenheid van de tweede tot vijfde vinger duidt op het primaire syndroom van Raynaud.
Als een aanval wordt uitgelokt door blootstelling aan koud (ijswater), kan verlichting worden bereikt door warmte toe te voegen of vasodilaterende nitroglycerine. Als er daarentegen een asymmetrisch patroon is van betrokkenheid bij individuele vingers en als de toevoer van warmte en / of nitroglycerine de symptomen niet kan verminderen, dan is de kans groter dat het een secundair syndroom van Raynaud is.
Bovendien kan de bloedstroom naar de aangedane vingers of tenen worden gecontroleerd als onderdeel van een oscillograaf, terwijl Doppler-echografie het mogelijk maakt uitspraken te doen over occlusies of vernauwingen in de bloedvaten. Het beloop en de prognose zijn erg goed bij het primaire syndroom van Raynaud. Bij het secundaire syndroom van Raynaud hangt het beloop grotendeels af van de onderliggende ziekte.
Complicaties
Als de ziekte ernstig is, worden de eindschakels van de tenen en vingers niet meer voldoende van zuurstof voorzien. Hierdoor kan het weefsel ziek worden of zelfs afsterven. Hierdoor moeten de vingertoppen of zelfs hele vingers worden geamputeerd.
Als de krampen lang aanhouden, leidt dit op de lange termijn ook tot vaatbeschadiging. Als de ziekte optreedt als gevolg van sclerodermie, bestaat ook het risico op blijvende veranderingen in de bloedvaten. Ook hier moet het aangetaste weefsel worden geamputeerd. In het geval van ernstige symptomen is medicamenteuze behandeling vereist, die altijd gepaard gaat met complicaties. Als glyceroltrinitraat wordt voorgeschreven, kan de zogenaamde "nitraathoofdpijn" optreden.
Bij het eerste gebruik bestaat ook het risico op een daling van de bloeddruk, een verhoogde hartslag, duizeligheid en een gevoel van zwakte. Af en toe treden allergische huidreacties op of loopt de patiënt flauw. Een ernstige complicatie is het afpellen van rubellaverslaving. Deze ernstige huidreactie komt in geïsoleerde gevallen voor en leidt vaak tot verlies van haar en nagels. Als een infuus - bijv. Met prostaglandinen - nodig is, kan dit gepaard gaan met infecties, verwondingen en soms met het ontstaan van trombose.
Wanneer moet je naar de dokter gaan?
Aangezien het syndroom van Raynaud een ongeneeslijke ziekte is, moet bij deze ziekte altijd een arts worden geraadpleegd. Er is geen zelfgenezing, waardoor de klachten alleen symptomatisch en niet causaal te behandelen zijn. Hoe eerder de behandeling van de ziekte wordt gestart, hoe groter de kans op een positief verloop van de ziekte.
Een arts moet worden geraadpleegd als de getroffen persoon lijdt aan verkleuring van de huid als gevolg van het syndroom van Raynaud. Deze komen vooral voor in ernstige stressvolle situaties, waar ze ook kunnen worden veroorzaakt door hitte of kou. De huid kan ook blauw worden. Als deze symptomen zich over een langere periode voordoen, is het essentieel om een arts te raadplegen. Stoornissen van de bloedcirculatie duiden in de regel ook op het syndroom van Raynaud en moeten altijd door een arts worden onderzocht. Het syndroom van Raynaud kan worden onderzocht en behandeld door een huisarts of een dermatoloog.
Behandeling en therapie
De therapeutische maatregelen voor a Syndroom van Raynaud kan alleen gericht zijn op het verminderen van de bestaande symptomen, aangezien de ziekte zelf niet te genezen is. In het geval van het syndroom van Raynaud worden fysieke maatregelen, systemische en actuele (lokaal) toegepaste geneesmiddelen, evenals acupunctuur en alternatieve geneeswijzen gebruikt.
Naast het verstrekken van informatie over profylactische maatregelen, zoals het dragen van handschoenen in een vroeg stadium of het gebruik van zakwarmers om blootstelling aan de kou te vermijden, wat de symptomen van het primaire syndroom van Raynaud zou verergeren, wordt training van de vingerspieren aanbevolen. Als u medicijnen gebruikt die het syndroom van Raynaud kunnen veroorzaken (bètablokkers, bepaalde antidepressiva, hormonen, ergotaminen), moet u overwegen om uw medicatie te veranderen.
Als onderdeel van de medicamenteuze behandeling voor het syndroom van Raynaud worden ACE-remmers en calciumantagonisten (calciumantagonisten zoals felodipine, nifedipine, amlodipine) toegediend, vooral in het geval van ernstige aanvallen die al vaak voorkomen;
Bovendien kan nitroglycerine plaatselijk worden aangebracht om de symptomen bij ernstige aanvallen te verlichten. In het gevorderde stadium van het secundaire syndroom van Raynaud kunnen prostaglandinen (iloprost, alprostadil) intraveneus worden toegediend om necrose te voorkomen of te behandelen.
Een studie kon ook aantonen dat klassieke Chinese acupunctuurprocedures kunnen leiden tot significante verbeteringen in de ernst en frequentie van de aanvallen bij het primaire syndroom van Raynaud.
preventie
Als de oorzaken van een primair Syndroom van Raynaud zijn niet bekend, er zijn geen directe preventieve maatregelen. Bepaalde factoren die een manifestatie of nieuwe aanvallen kunnen veroorzaken, moeten echter worden vermeden. Deze factoren omvatten bijvoorbeeld het vermijden van blootstelling aan kou, het onthouden van nicotine en het verminderen van het werk met sterk vibrerende apparatuur (bijv. Drilboor). Een vroege en consistente behandeling van de onderliggende ziekte kan het secundaire syndroom van Raynaud voorkomen.
Nazorg
Regelmatige controle eenmaal per jaar door de behandelende arts of in een gespecialiseerde polikliniek is verplicht. Een bekwaam persoon moet wonden onmiddellijk behandelen, zodat ze goed genezen. Een zorgvuldige nazorg is essentieel, vooral bij nieuw ontwikkelde wondgenezingsstoornissen. Patiënten met het syndroom van Raynaud of die eerder hebben geworsteld, moeten alle aanbevolen voorzorgsmaatregelen nauwgezet volgen.
Idealiter voorkomt dit dat de symptomen terugkeren. Onder nazorg valt ook het zo gezond mogelijk blijven eten. Het is belangrijk om spaarzaam om te gaan met cafeïnehoudende luxe voedingsmiddelen. Een dieet dat rijk is aan vitamines, kan daarentegen de bloedvaten beschermen. Tegelijkertijd is het belangrijk om niet te roken en rokerige kamers te vermijden. Hetzelfde geldt voor stress. Oefening is gunstig voor het herstel omdat het de doorbloeding stimuleert.
Het is raadzaam om pijnstillers en verkoudheidsmedicatie alleen in te nemen na overleg met een arts die op de hoogte is van de medische geschiedenis van de patiënt, aangezien deze middelen stoffen kunnen bevatten die de bloedvaten vernauwen. De getroffenen moeten altijd warme handschoenen dragen als het koud is en het is beter om koude voorwerpen niet onbeschermd aan te vallen.
Als, ondanks alle voorzorgs- en vervolgmaatregelen, opnieuw een Raynaud-aanval optreedt: Houd als onmiddellijke maatregel uw handen onder warm water of in uw oksels, masseer en beweeg ze. Op deze manier zetten de vaten weer snel uit.
U kunt dat zelf doen
Bij het syndroom van Raynaud is het eerste dat u moet doen de triggers vermijden. De handen en vingers moeten speciaal worden beschermd tegen kou en nat. In de winter is het belangrijk om altijd goed isolerende handschoenen te dragen, bijv. met neopreen laag. Alleen verwarmde handschoenen of zakverwarmers kunnen helpen. Druk op de handpalm verhoogt de symptomen. Dit gebeurt b.v. tijdens het fietsen of werken met je handen in de kou. Als dergelijke triggers niet kunnen worden vermeden, kunnen preventieve maatregelen zoals vingeroefeningen, beweging van de armen en handen en regelmatige drukverlichting helpen.
Vaatvernauwende stoffen moeten worden vermeden. Dit omvat voornamelijk nicotine, maar ook enkele medicijnen. Het is daarom uitermate belangrijk om de arts over de ziekte te informeren, ook al hebben de huidige symptomen blijkbaar niets met het syndroom van Raynaud te maken.
Over het algemeen verbetert een gezonde levensstijl ook de gezondheid van de bloedvaten. Het verminderen van stress en rusteloosheid, evenals een uitgebalanceerd, vitaminerijk dieet, hebben een beschermend effect en kunnen de progressie van de ziekte vertragen. Sporten met duurtraining is bijzonder belangrijk, omdat het de doorbloeding van het lichaam optimaliseert en het zenuwstelsel kalmeert.
Geen van de bovenstaande maatregelen kan de ziekte niet genezen, maar ze kunnen de kwaliteit van leven verbeteren en de progressie vertragen.

.jpg)
.jpg)


.jpg)