Net zo Verlosser broers en zussen zijn kinderen die geacht worden een zieke oudere broer of zus te helpen. Ze fungeren als een soort reserveonderdelenwinkel, daarom is deze methode erg controversieel. Als een kind bloed of weefsel nodig heeft, kan dit worden afgenomen bij de "redder broer of zus", die genetisch identiek moet zijn aan het zieke kind. Om de genetische match te garanderen, wordt kunstmatige inseminatie uitgevoerd en wordt het "optimale" embryo bij de vrouw geïmplanteerd.
Wat zijn hulpverleners en broers en zussen?

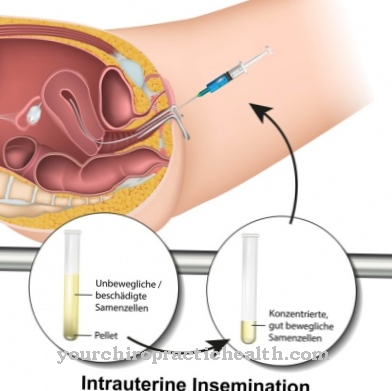
Een persoon die bijvoorbeeld aan leukemie lijdt, is afhankelijk van vreemd beenmerg en bloed. Meestal is het moeilijk om een geschikte donor te vinden. In dat geval is het in sommige landen al toegestaan om een donorkind te "fokken". Als de HLA-compatibiliteit van de ouders van een ziek kind onvoldoende is, kan een broer of zus worden gecreëerd met behulp van in-vitrofertilisatie, d.w.z. in een reageerbuis.
De resulterende embryo's worden vervolgens onderzocht op hun genetische overeenkomst met de potentiële broer of zus, geïmplanteerd in de baarmoeder van de vrouw als er een hoge mate van compatibiliteit is en tijdens een normale zwangerschap voldragen. De resulterende baby dient dan als geschikte donor voor de oudere broer of zus via zijn of haar navelstrengbloed of beenmerg. Het redden van broers en zussen als een medische methode is ethisch zeer controversieel en verboden in Duitsland, bijvoorbeeld in Groot-Brittannië, maar het is toegestaan, en daarom zoeken getroffen ouders hulp in het buitenland.
Functie, effect en doelen
De compatibiliteit van de kunstmatig gecreëerde embryo's wordt gecontroleerd met behulp van pre-implantatiediagnostiek (PGD). PGD dient eigenlijk als test om embryo's van kunstmatige inseminatie te testen op erfelijke ziekten als de ouders van het kind al vatbaar zijn. In het geval van de Retter broers en zussen, wordt het gebruikt om een mogelijke donor te vinden.
Vitale cellen voor het oudere kind kunnen dan worden afgenomen uit het navelstrengbloed en het beenmerg van de redderbroer, ook wel Redderbroer genoemd. Hiervoor worden stamcellen uit het bloedvormende weefsel getransplanteerd naar de leukemiepatiënt, zodat de reguliere bloedvorming kan worden hersteld.
Helaas kunnen tot dusverre slechts enkele ziekten op deze manier worden behandeld. Een geschikte beenmergdonor is ook nodig voor sommige vormen van bloedarmoede, waarbij broers en zussen van de redder bloedtransfusies van vreemden kunnen vervangen. Orgaandonaties van broers en zussen van de redder zijn daarentegen kritischer, omdat deze een hoog risico vormen voor het donerende kind. Ouders van broers en zussen van de hulpverlener zien er over het algemeen niet in om dergelijke donaties te doen, omdat dit het ene kind aan een bepaald risico blootstelt om het andere te redden.
In 2003 werd de eerste genetisch geselecteerde broer of zus in Europa geboren in Groot-Brittannië. PGD is toegestaan in heel Europa behalve Duitsland, Oostenrijk en Zwitserland.
Risico's, bijwerkingen en gevaren
In Duitsland mogen geen broers of zussen van de redder worden gecreëerd, met name de bij PGD gebruikelijke embryoselectie is in principe verboden. Volgens de Duitse wet op de bescherming van embryo's is het verboden om embryo's te fokken voor iets anders dan zuivere dracht. Vooral de mogelijkheid om een "designerbaby" te creëren, lijkt zorgwekkend te zijn.
Om te kunnen bepalen wiens neus hij heeft of hoe groot hij moet zijn door de kleur van haar en ogen van je kindje. Het vissen op de beste genen is ook twijfelachtig als medische behandelingsmethode, aangezien de geschapen broer of zus zich meer als een doelbewust kind dan als een gewenst kind zou kunnen voelen. Er moet echter worden opgemerkt dat op deze manier het leven van een ander kind kan worden gered. In 2010 werd een klein meisje met stamceltherapie genezen van Fanconi-anemie in Bristol, VK. Om deze reden werd haar kleine broertje enkele maanden eerder uit meerdere embryo's geselecteerd.
Maar niet alleen de psychologische gevolgen voor de kinderen moeten in overweging worden genomen, ook de risico's van kunstmatige inseminatie moeten worden heroverwogen. Het ei wordt operatief verwijderd bij de vrouw, daarom wordt ze blootgesteld aan de gebruikelijke risico's zoals infectie of inwendige verwondingen. Kunstmatige inseminatie wordt in principe vaak gevolgd door een risicovolle zwangerschap, tot en met miskraam.












.jpg)

.jpg)
.jpg)
