Onder Xeroderma pigmentosum, ook Maanlichtziekte genoemd, begrijpen medische professionals een huidziekte die wordt veroorzaakt door een genetisch defect. De getroffenen vertonen een uitgesproken UV-intolerantie en moeten daarom meestal zonlicht volledig vermijden. De ziekte is tot dusverre ongeneeslijk.
Xeroderma pigmentosum is een zeer zeldzame, genetisch bepaalde aandoening van de huid en slijmvliezen, die voornamelijk wordt gekenmerkt door overgevoeligheid voor ultraviolet licht (UV-licht). Xeroderma pigmentosum heeft een ongunstig (ongunstig) beloop, dat meestal wordt gekenmerkt door huidkanker.
Wat is xeroderma pigmentosum?
Xeroderma pigmentosum is een ernstige huidziekte die zich manifesteert door neurologische storingen en vooral door uitgesproken UV-intolerantie.
Dit leidt tot pijnlijke huidontsteking, die later uitgroeit tot kwaadaardige zweren. Aangezien de ziekte vaak leidt tot een vroege dood in het eerste decennium van hun leven, zijn de meeste getroffenen kinderen, die in de volksmond bekend staan als maanlichtkinderen.
Er zijn echter ook gevallen bekend waarin getroffenen de leeftijd van 40 jaar hebben bereikt. Xeroderma pigmentosum is zeer zeldzaam; er zijn echter sterke regionale verschillen. In Duitsland hebben ongeveer 50 kinderen het gendefect, in de Verenigde Staten zijn dat er ongeveer 250.
Maanlichtziekte is daarom een erfelijke ziekte die zich manifesteert in de kindertijd wanneer de huid en slijmvliezen overgevoelig zijn voor UV-licht. Dienovereenkomstig zijn typische symptomen van xeroderma pigmentosum overmatige zonnebrandreacties in de vorm van ontsteking na zeer kort contact met zonlicht (vooral gezicht, handen, armen), vroegtijdige veroudering van de huid die gerimpeld en gepigmenteerd roodbruin of sproetachtig is, en tumoren op de huid en Ogen die kwaadaardig kunnen worden in het verdere verloop van de ziekte (plaveiselcelcarcinoom, melanoom, basalioom).
Xeroderma pigmentosum veroorzaakt ook telangiëctasieën (vergroting van de kleine bloedvaten), keratitis (ontsteking van het hoornvlies) en neurologische aandoeningen (gevoeligheidsstoornissen, bewegingsstoornissen, gehoorverlies) bij ongeveer een vijfde van de getroffenen. In totaal kunnen zeven of acht vormen van xeroderma pigmentosum (A tot G en V) worden onderscheiden, afhankelijk van de specifieke manifestatie van het genetisch defect.
oorzaken
De oorzaken van Xeroderma pigmentosum liggen in een genetisch defect dat recessief wordt overgeërfd. Hierbij worden de zogenaamde reparatie-enzymen van het DNA beschadigd en huidschade door UV-straling kan niet worden hersteld zoals bij gezonde mensen.
Xeroderma pigmentosum is terug te voeren op een autosomaal recessief erfelijk genetisch defect in het DNA-herstelsysteem, waardoor de DNA-schade veroorzaakt door UV-licht niet meer hersteld kan worden door de huid en slijmvliescellen. De UV-B-stralen die niet door de atmosfeer van de aarde worden uitgefilterd, veroorzaken de synthese van thymidine-dimeren in huidcellen, die een combinatie zijn van twee thymidinebouwstenen.
In een gezond organisme worden deze verbindingen, die schadelijk zijn voor cellen, herkend door een DNA-reparatiesysteem dat bestaat uit enzymen en uit het DNA worden vrijgegeven. Omdat bij xeroderma pigmentosum dit reparatiesysteem wordt verstoord door een genetisch defect en een gebrek aan de DNA-reparatie-enzymen of DNA die bij dit proces betrokken zijn.
DNA-endonucleasen zijn aanwezig, deze verbindingen lossen niet op, waardoor de aangetaste huid- of slijmvliescellen kunnen afsterven of degenereren tot kankercellen. Dienovereenkomstig gaat xeroderma pigmentosum vaak gepaard met huidkanker bij kinderen.
Elke blootstelling aan de zon leidt daarom tot pijnlijke ontstekingen die niet vanzelf kunnen regenereren. Artsen verdelen de ziekte in verschillende soorten, afhankelijk van waar het defecte gen zich precies bevindt.
Sommige van deze soorten ziekten worden niet alleen gekenmerkt door de reeds genoemde overgevoeligheid voor zonlicht, maar gaan ook gepaard met neurologische aandoeningen zoals gehoorverlies, bewegingsstoornissen of een aanzienlijke vermindering van intelligentie. Om een kind met xeroderma pigmentosum te laten worden, moeten beide ouders hiervoor vatbaar zijn.
Symptomen, kwalen en tekenen
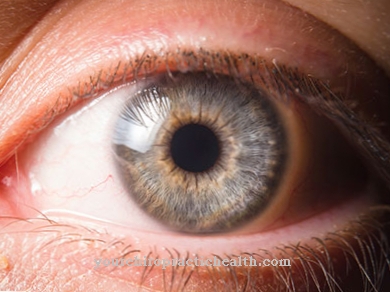
Xeroderma pigmentosum manifesteert zich door symptomen als extreme gevoeligheid voor licht, veranderingen in pigmentatie op de huid, oogaandoeningen, neurologische problemen en de voortdurende vorming van nieuwe huidtumoren. De gevoeligheid voor licht is merkbaar, zelfs bij kleine kinderen.
Na een korte blootstelling aan licht treedt vaak ernstige zonnebrand met moeilijk te genezen blaarvorming op. Dit treft vooral het gezicht, de armen of benen. Bij sommige patiënten blijft de huid echter aanvankelijk normaal na blootstelling aan de zon. Later ontwikkelen zich echter een groot aantal zogenaamde moedervlekken bij alle getroffenen, die worden gediagnosticeerd als zowel goedaardige als kwaadaardige huidtumoren.
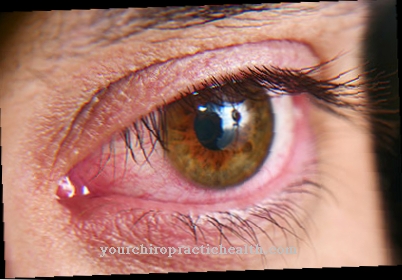
Basaliomen zijn de meeste kwaadaardige tumoren, gevolgd door spinaleiomen en melanomen. In de regel vormen de basaliomen geen metastasen. Ze leiden echter vaak tot misvorming van het gezicht en de getroffen gebieden. Met name melanomen groeien zeer agressief en zijn vaak de oorzaak van vroegtijdig overlijden bij patiënten. Soms is het eerste symptoom van xeroderma pigmentosum ook de gevoeligheid van de ogen voor licht.
De patiënt reageert aanvankelijk erg lichtschuw. Chronische hoornvlies- en conjunctivitis ontwikkelen zich later. Het gezichtsvermogen neemt af. Later bestaat zelfs het risico van volledig verlies van het gezichtsvermogen. Tumoren kunnen zich ook in de ogen ontwikkelen. Dit is waar spinaliomen het vaakst worden waargenomen. In de loop van de ziekte ontwikkelen een deel van de patiënten ook progressieve neurologische klachten, die zich kunnen uiten in de vorm van een verminderde intelligentie, verlamming en bewegingsstoornissen.
Diagnose en verloop
Xeroderma pigmentosum wordt meestal gediagnosticeerd op basis van de symptomen die optreden. Als xeroderma pigmentosum wordt vermoed, kan de behandelende arts een DNA-test doen om het exacte type van de ziekte te bepalen en deze vervolgens op de juiste manier behandelen.
Met bloed- en / of huidanalyses kunnen uitspraken gedaan worden over hoe goed de huidcellen DNA-schade kunnen herstellen na contact met UV-licht. Een genetische analyse kan ook bepalen welke vorm van xeroderma pigmentosum bij de getroffen persoon aanwezig is. Xeroderma pigmentosum heeft een ongunstige (ongunstige) prognose, aangezien kwaadaardige tumoren meestal optreden in het gevorderde verloop van de ziekte en vóór de leeftijd van 20 jaar.
Met een vroege diagnose en consequent gebruik van beschermende maatregelen tegen UV-licht, kan dit positief worden beïnvloed en bereikt meer dan twee derde van degenen die door xeroderma pigmentosum worden getroffen de leeftijd van 40 jaar.
De eerste tekenen van xeroderma pigmentosum zijn ernstige zonnebrand of een zeer snel optredende ontsteking. De huid verkleurt, droogt uit en veroudert snel. Kwaadaardige tumoren van de huid, maar ook van de ogen, ontstaan door ontstekingen die niet goed genezen.
Door deze snelle vorming van kankercellen is de levensverwachting van de getroffenen vrij laag. De exacte prognose hangt af van het type ziekte en of deze tijdig wordt herkend.
Complicaties
De ziekte Xeroderma pigmentosum kan het dagelijks leven van de getroffen persoon aanzienlijk beperken en daardoor ook de kwaliteit van leven verminderen. De getroffenen lijden vooral aan een zeer hoge gevoeligheid voor zonlicht, zodat zelfs een korte blootstelling aan straling brandwonden en verkleuring van de huid kan veroorzaken. Op de huid ontstaan vlekken en roodheid, wat ook gepaard kan gaan met jeuk.
De huid zelf ziet er gerimpeld uit van xeroderma pigmentosum en kan bedekt zijn met littekens. In veel gevallen schamen de patiënten zich voor de symptomen, die vaak kunnen leiden tot minderwaardigheidscomplexen en dus tot een aanzienlijk verminderd zelfrespect bij de patiënt. Vooral bij kinderen kunnen de symptomen ook leiden tot pesten of plagen, waardoor ze last krijgen van psychische klachten.
De huid kan ook ontstoken raken. De getroffenen lijden ook heel vaak aan zonnebrand als gevolg van de ziekte, wat betekent dat ze altijd afhankelijk zijn van zonbescherming of beschermende kleding. Aangezien Xeroderma pigmentosum niet causaal kan worden genezen, kunnen alleen de individuele symptomen worden behandeld. Er zijn geen bijzondere complicaties, hoewel er geen positief verloop van de ziekte is. De ziekte kan ook de levensverwachting van de patiënt verminderen.
Wanneer moet je naar de dokter gaan?
Mensen die aan fel zonlicht worden blootgesteld, hebben vaak last van zonnebrand. Hiervoor hoeft niet altijd een arts te worden geraadpleegd. In de meeste gevallen zijn zelfhulpmaatregelen voldoende om zo snel mogelijk verlichting te brengen. Daarnaast moet worden nagegaan of er wijzigingen en optimalisaties mogelijk zijn bij het omgaan met direct zonlicht op de huid. Als preventieve maatregel kunnen zonnebrandcrèmes worden aangebracht en moet de tijd die in direct UV-licht wordt doorgebracht tot een minimum worden beperkt. Als, ondanks alle inspanningen, brandwonden of pijn onevenredig snel optreden wanneer de huid wordt blootgesteld aan de zon, is een doktersbezoek noodzakelijk.
Gevoeligheid voor licht, verminderd zicht of veranderingen in de pigmentatie van de huid zijn allemaal tekenen van een ziekte. Een doktersbezoek is noodzakelijk zodat de oorzaken kunnen worden vastgesteld en een diagnose kan worden gesteld. Terugtrekking uit het sociale leven, gedragsproblemen of stemmingswisselingen zijn aanwijzingen voor een gezondheidsstoornis.
Behandeling en therapie
Stoffelijk overschot Xeroderma pigmentosum indien onbehandeld, is de levensverwachting van de getroffenen slechts enkele jaren. Het is daarom essentieel om bij de eerste verdenking een arts te raadplegen en, als de diagnose wordt gesteld, passende maatregelen te nemen.
Er is geen remedie voor xeroderma pigmentosum; Een passende behandeling kan de levensverwachting van de getroffenen vaak aanzienlijk verlengen. Dit houdt ook in dat zonlicht consequent moet worden vermeden. Overdag mogen zieken de woning niet verlaten of alleen met speciale UV-bestendige kleding. De ramen moeten dienovereenkomstig worden verduisterd en voorzien van een uv-afstotende folie.
In het geval van xeroderma pigmentosum zijn de therapeutische maatregelen tot dusver beperkt gebleven tot het minimaliseren van de symptomen en het voorkomen van huidkanker door consequente beschermingsmaatregelen tegen UV-licht en regelmatige controles door de dermatoloog (dermatoloog). Dit omvat voornamelijk het vermijden van daglicht (kinderen bij maanlicht), het dragen van geschikte beschermende kleding, vooral op de armen, nek en gezicht, evenals UV-brillen en zonnebrandcrèmes met een zeer hoge beschermingsfactor.
Daarnaast wordt aanbevolen om de ramen van kamers waarin getroffenen overdag langer en langer verblijven te laten voorzien van een speciale UV-lichtbeschermingsfolie. In klinische tests werden veelbelovende resultaten behaald met een liposoomlotion die op de huid werd aangebracht en lokaal werd voorzien van DNA-herstel-enzymen. Bij degenen die door Xeroderma pigmentosum waren getroffen, werd een significante vermindering van het aandeel thymidine-dimeren en dus de huidbeschadiging die erdoor werd veroorzaakt, gevonden, hoewel de gevoeligheid voor UV-licht niet volledig kon worden genormaliseerd.
De testen voor deze therapeutische benadering van Xeroderma pigmentosum werden echter voorlopig stopgezet wegens geldgebrek. Daarnaast wordt via genetische manipulatie geprobeerd om zieke huidgebieden te vervangen door gezonde huidcellen (bijvoorbeeld uit de billen) die zijn voorzien van functionele DNA-herstelmechanismen of een normale kopie van het defecte gen. Deze behandelmethode voor Xeroderma pigmentosum bevindt zich echter nog in een vroege onderzoeksfase.
De noodzaak van deze drastische maatregelen leidt meestal tot een ernstig sociaal isolement, niet in de laatste plaats vanwege het gebrek aan begrip bij de samenleving. Regelmatige bezoeken aan de arts met uitgebreide huid- en oogonderzoeken kunnen de ontwikkeling van kwaadaardige zweren voorkomen. Omdat de huid van de getroffenen over het algemeen erg gevoelig is, heeft deze vaak crèmes en speciale verzorging nodig.
Bij zonnebrand of ontsteking kan tijdelijk pijnmedicatie worden gegeven. Het exacte type behandeling hangt echter altijd af van het type ziekte en de individuele kenmerken.
preventie
Zoals het is Xeroderma pigmentosum Als het een erfelijke ziekte betreft, is preventie in strikte zin niet mogelijk. Als het genetische defect aanwezig is bij potentiële ouders, moeten ze gedetailleerd advies inwinnen bij de gynaecoloog voordat ze zwanger worden. Als de ziekte bij een kind wordt vastgesteld, moeten zo snel mogelijk passende medische maatregelen worden genomen, zodat de getroffen persoon zo lang mogelijk en zo veel mogelijk symptoomvrij kan leven.
Nazorg
Xeroderma pigmentosum is een ongeneeslijke ziekte. Er is geen behandeling voor de aandoening. De getroffenen moeten elk contact met UV-stralen vermijden of dit op zijn minst aanzienlijk verminderen. Solariums mogen in geen geval worden gebruikt. Het verminderen van de straling daar zou de symptomen en, in het algemeen, de toestand van de getroffenen alleen maar verergeren.
Blootstelling aan de zon moet ook worden vermeden. Het dagelijkse leven van de getroffenen wordt aanzienlijk beperkt door de zieken. Alle activiteiten en het beroep moeten worden aangepast aan de ziekte. Getroffenen mogen niet naar buiten zonder geschikte zonbescherming. Vooral in de zomer moeten de getroffenen uiterst voorzichtig zijn en geen overhaaste beslissingen nemen.
De getroffenen moeten speciale uv-bescherming aantrekken, die voorkomt dat de stralen het organisme binnendringen. Kleding moet ook worden aangepast aan de ziekte. Het lichaam moet volledig bedekt zijn. Hoeden beschermen bijvoorbeeld het gezicht tegen het binnendringen van UV-stralen.
Het lichaam moet bedekt zijn met een lange broek en lange tops. De ziekte vormt een zware belasting voor de getroffenen en soms is het raadzaam om permanent psychologisch advies te krijgen over de omgang met de ziekte. De getroffenen moeten waar mogelijk ook hulp en steun zoeken bij familieleden.
U kunt dat zelf doen
Bij deze ziekte moet de getroffen persoon de UV-straling tot een minimum beperken of volledig vermijden. Dit heeft tot gevolg dat de levensstijl ernstig wordt aangetast. Natuurlijk en kunstmatig UV-licht mag daarom alleen worden geabsorbeerd naargelang de mogelijkheden en omstandigheden van het organisme. Aanbiedingen zoals solariums moeten volledig worden vermeden. Het uv-licht daar zou tot een snelle toename van problemen leiden. Direct zonlicht moet ook worden vermeden.
In het dagelijks leven moet de planning van vrijetijds- of professionele activiteiten dienovereenkomstig worden aangepast. De patiënt mag het huis nooit verlaten zonder geschikte zonwering. Vooral in de zomermaanden mogen geen onzorgvuldige maatregelen worden genomen. De huid moet worden beschermd met crèmes die de penetratie van UV-stralen in het organisme verminderen of blokkeren. Bovendien moet kleding worden aangepast. Het is raadzaam om het lichaam bijna volledig te bedekken met stoffen of beschermende accessoires. Hoeden of paraplu's helpen blootstelling aan UV-straling op het gezicht te voorkomen. De andere delen van het lichaam kunnen goed worden bedekt door een lange broek of lange top te dragen. Tegelijkertijd moet ervoor worden gezorgd dat de kleding luchtdoorlatend is en niet tot beklemming leidt.
Omdat de ziekte een sterke emotionele last is, moeten cognitieve oefeningen worden gebruikt om de mentale vermogens te ondersteunen.

.jpg)










.jpg)


.jpg)