Mitochondriale ziekten zijn ziekten van de mitochondriën. Deze bevinden zich in bijna elke cel in het lichaam en voorzien het lichaam van energie. De kenmerken en symptomen van mitochondriale ziekte kunnen heel verschillend zijn.
Wat is mitochondriale ziekte?

© vecton - stock.adobe.com
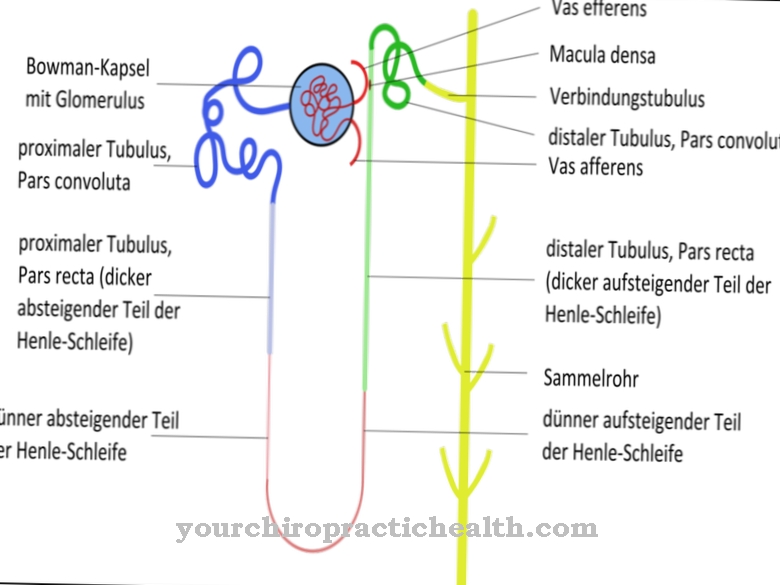
Mitochondriën zijn kleincellige organellen. Daarin vinden belangrijke stofwisselingsprocessen plaats. Als onderdeel van de ademhalingsketen wordt bijvoorbeeld energie verkregen in de vorm van adenosinetrifosfaat (ATP). Bij a Mitochondriale ziekte er is een storing in de eiwitten van de celorganellen. Daar is niet veel energie uit te halen. Vooral de hersenen en de ogen worden aangetast door mitochondriale aandoeningen. De ziekte kan worden verworven of aangeboren. Er zijn echter ook vloeiende overgangen tussen de twee vormen.
oorzaken
Mitochondriale ziekte wordt veroorzaakt door schade aan of storing van de mitochondriën. Erfelijke mitochondriale ziekte wordt veroorzaakt door genmutaties. Deze beïnvloeden de enzymen en het metabolisme van het mitochondrion. De genetische defecten zijn al bij de geboorte aanwezig. Mutaties in mitochondriaal DNA worden alleen van de moeder geërfd. Als de mitochondriale ziekte echter nucleair gecodeerd is, kan de ziekte worden overgeërfd als een autosomaal dominante, autosomaal recessieve of X-gebonden eigenschap.
De eerste symptomen doen zich meestal voor in de kindertijd of adolescentie. Bij verworven mitochondriale ziekten wordt aangenomen dat de celorganellen hun functie verliezen door omgevingsinvloeden. Welke omgevingsinvloeden dit zijn, is echter nog niet opgehelderd. Vaak zijn er ook mengvormen. Dit betekent dat er een erfelijke aanleg is, maar deze wordt alleen geactiveerd door omgevingsinvloeden.
De belangrijkste taak van de mitochondriën is om energie op te wekken door verbranding van vetzuren, afbraak van acetyl-CoA en door oxidatieve fosforylering. Door de mutaties treden verstoringen op tijdens de citroenzuurcyclus of tijdens vetzuuroxidatie. Hierdoor is er minder energie beschikbaar. Omdat de enzymen van de ademhalingsketen, die bij mitochondriale ziekten kunnen worden aangetast, weefselspecifiek voorkomen, kunnen slechts een of twee organen door de ziekte worden aangetast.
Symptomen, kwalen en tekenen
Mitochondriopathie kan meer dan vijftig enzymen in de mitochondriën aantasten. Omdat elk van deze enzymen verschillende taken heeft, zijn de symptomen dienovereenkomstig divers. Er zijn echter typische symptoomconstellaties.
Bij chronische progressieve externe oftalmische oplegie (CPEO) zijn er oogbewegingsstoornissen. De oogleden hangen af (ptosis). Deze vorm van mitochondriale ziekte begint pas op de leeftijd van 20 tot 40 jaar. Als er ook sprake is van verlamming van de externe oogspieren en polyneuropathieën of groeistoornissen, is het waarschijnlijk oftalmoplegie plus (CPEOplus).
Deze vorm mondt vaak uit in het Kearns-Sayre-syndroom (KSS). Naast de symptomen van CPEO komen hier ook hartspieraandoeningen of veranderingen in het netvlies voor. De ziekte van de hartspier wordt gekenmerkt door geleidingsstoornissen. Een andere vorm van mitochondriale ziekte is myoclonusepilepsie met rafelige rode vezels (MERRF). Myoclonische epilepsie ontwikkelt zich met progressieve dementie en spierzwakte. De ziekte begint meestal tussen de leeftijd van 5 en 15 jaar.
Patiënten met het MELAS-syndroom zijn vaak klein en hebben last van migraine en / of diabetes mellitus. De ziekte begint ook tussen de 5 en 15 jaar. De naam MELAS-syndroom geeft de typische klinische symptomen aan: mitochondriale encefalomyopathie, lactaatacidose en beroerte-achtige episodes. Leveroptische atrofie (LHON) is schade aan de oogzenuw met veranderingen in het netvlies.
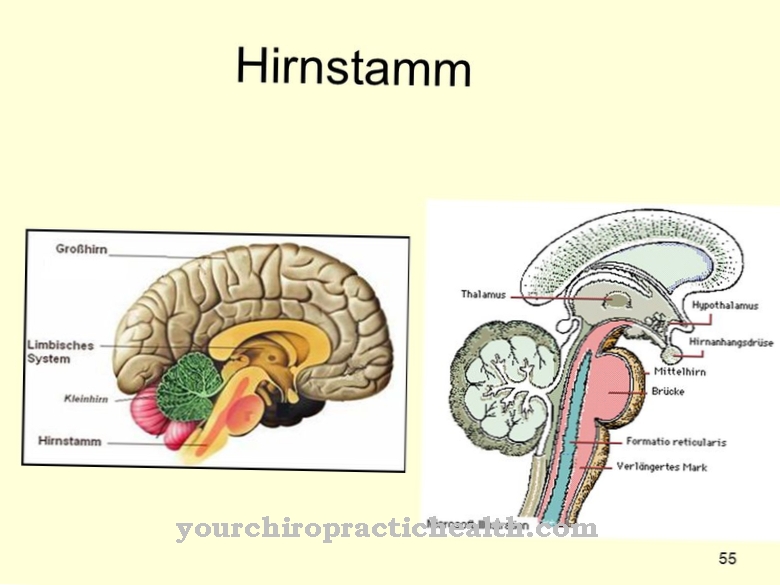
Hier is er een pijnloos verlies van het gezichtsvermogen vanaf de leeftijd van 20 jaar. Het Leigh-syndroom manifesteert zich in het tweede of eerste levensjaar. De getroffen kinderen zijn verstandelijk gehandicapt en hebben last van spierzwakte. Daarnaast is er schade aan de hersenstam, die zich uit in slikstoornissen of oogbewegingsstoornissen.
Diagnose en ziekteverloop
De laboratoriumbevindingen geven informatie over mitochondriale aandoeningen. Melkzuuracidose wordt hier zichtbaar. Het is een overbelasting van melkzuur veroorzaakt door de verstoring van de citroenzuurcyclus. Als onderdeel van metabole diagnostiek worden ook de organische zuren in de urine en de aminozuren in het bloedserum bepaald. Als het vermoeden van mitochondriopathie wordt bevestigd, kan een spiermonster worden afgenomen door middel van een spierbiopsie. De diagnose kan hier worden bevestigd door de detectie van zogenaamde rafelige rode vezels. Bewijs wordt geleverd door de Gömöri-trichrome-kleuring.
Complicaties
Bij mitochondriale aandoeningen lijden de getroffenen meestal aan verschillende aandoeningen. In de meeste gevallen zorgt de ziekte ervoor dat de oogleden van de getroffenen gaan hangen en dus een verminderde esthetiek. Dit kan een negatief effect hebben op het gevoel van eigenwaarde en leiden tot minderwaardigheidscomplexen. In de regel wordt de kwaliteit van leven aanzienlijk verminderd door de mitochondriale ziekte.
Het is ook niet ongebruikelijk dat groeistoornissen en verlamming van de oogspieren optreden. Ook komen er ziekten van de hartspier voor, die in het ergste geval fataal kunnen zijn. De getroffenen zien er moe en uitgeput uit en hebben vaak last van migraine. Evenzo neemt het risico op een beroerte enorm toe, zodat de levensverwachting van de patiënt ook significant wordt verminderd door mitochondriale ziekte.
Dit leidt tot spierzwakte en dus ook tot een verminderde veerkracht. Het is niet ongebruikelijk dat slikproblemen leiden tot moeilijkheden bij het innemen van voedsel en vloeistoffen. Een causale behandeling van mitochondriale ziekte is niet mogelijk. De getroffenen zijn daarom afhankelijk van een speciaal dieet en moeten angstopwekkende activiteiten vermijden. Er zijn verschillende beperkingen in het dagelijks leven.
Wanneer moet je naar de dokter gaan?
Onregelmatige oogbewegingen zijn een teken van een bestaande aandoening. Als de symptomen gedurende een lange periode aanhouden of als ze in intensiteit toenemen, moet een arts worden geraadpleegd. Omdat de ziekte op 20-jarige leeftijd begint, zijn de symptomen die optreden alarmerend, vooral bij jonge volwassenen. Als er visuele veranderingen in de vorm van de ogen optreden, is er reden tot bezorgdheid. Een arts is nodig als de oogleden hangen of als ze problemen met uw gezichtsvermogen veroorzaken. Als de betrokkene lijdt aan verlamming van de oogspieren, moet een arts worden geraadpleegd. Groeistoornissen en onregelmatigheden in het hartritme zijn verdere aanwijzingen voor het organisme van een gezondheidsstoornis.
Als de betrokkene het gevoel heeft dat het hart niet voldoende werkt of als er ademhalingsmoeilijkheden zijn, is een doktersbezoek aan te raden. Algemene spierzwakte, slechte prestaties en geheugenproblemen moeten door een arts worden opgehelderd. Slikstoornissen, kleine gestalte of een bestaande diabetesziekte moeten met een arts worden besproken. Als de betrokkene andere onregelmatigheden waarneemt, is een controle aan te bevelen om de algemene gezondheidstoestand intensief te controleren. Een verminderd gezichtsvermogen vanaf de jonge volwassenheid kan het gevolg zijn van schade aan het netvlies veroorzaakt door mitochondriale aandoeningen. Patiënten wordt daarom sterk aangeraden om naast een opticien ook een arts te raadplegen.
Therapie en behandeling
Mitochondriale ziekten zijn meestal erfelijk, zodat causale therapie niet mogelijk is. De opwekking van energie is ernstig beperkt bij mitochondriale aandoeningen. Daarom moeten de getroffenen zoveel mogelijk energie consumeren in de vorm van vetten en glucose. Ook moet worden gezorgd voor voldoende aanvoer van mineralen en water. Elke fysieke conditie die resulteert in een verhoogd energieverbruik, moet zoveel mogelijk worden vermeden. Dit omvat bijvoorbeeld sport.
Maar temperatuurstijgingen gaan ook hand in hand met een verhoogde energiebehoefte. Koorts moet daarom altijd worden verminderd bij patiënten met mitochondriale aandoeningen. Aanvallen verbruiken ook veel energie. Hier is een consistente therapie vereist. Geneesmiddelen die de ademhalingsketen remmen, mogen echter niet worden gebruikt. De ademhalingsketen is al aangetast bij mitochondriale aandoeningen en kan geen verdere beperkingen verdragen. Een zeer sterke melkzuuroverbelasting kan ook worden behandeld met bufferstoffen. Vitaminen en cofactoren kunnen als ondersteuning worden gebruikt.
Outlook & prognose
Tot dusverre kunnen patiënten met mitochondriale aandoeningen niet worden genezen. Een prognose voor de getroffenen hangt voornamelijk af van hoe vroeg de eerste van de typische symptomen optreden, hoe snel de ziekte vordert en hoe ernstig de aanvallen zijn. De levensverwachting en kwaliteit van leven kunnen echter gemakkelijk worden verbeterd met een aangepaste therapie.
Of een therapie helpt en welke behandeling geïndiceerd is voor mitochondriale ziekte, is voor elke patiënt heel anders en vereist ook constante zorg door specialisten die gespecialiseerd zijn in deze ziekte. De symptomen van de ziekte verschijnen meestal tijdens de adolescentie of vroege volwassenheid. Desalniettemin kunnen baby's ook door de ziekte worden getroffen. Hoe eerder de getroffenen ziek worden, hoe sneller de ziekte gewoonlijk voortschrijdt.
Bovendien zijn de symptomen in dit geval vaak ernstiger dan bij patiënten die veel later ziek worden. In deze gevallen verloopt de ziekte gewoonlijk langzamer en met aanzienlijk mildere symptomen. Bij jongere volwassenen zijn echter ook zeer ernstige en snelle kuren mogelijk. Therapie-opties zijn de afgelopen jaren aanzienlijk toegenomen. Door middel van nieuw onderzochte methoden waarin het genetisch materiaal wordt geanalyseerd, is te verwachten dat de komende jaren veel van de mitochondriale ziekten beter te behandelen zijn.
preventie
In een groot aantal gevallen is mitochondriale ziekte erfelijk. Daarom is er geen effectieve preventie. Sommige mitochondriale ziekten worden echter ook begunstigd door omgevingsinvloeden. Omdat nog niet definitief duidelijk is welke omgevingsinvloeden een negatieve impact kunnen hebben, zijn er momenteel ook hier geen preventievoorstellen.
Nazorg
De behandeling van mitochondriale aandoeningen moet permanent worden voortgezet. Nazorg is erop gericht de patiënt de nodige therapeutische ondersteuning te bieden. Daarnaast moet de inname van de medicatie regelmatig worden gecontroleerd en aangepast. Patiënten moeten de arts regelmatig raadplegen.
In gesprek met de arts wordt de huidige gezondheidstoestand besproken. Eventuele klachten moeten worden verduidelijkt en verlicht door de therapie aan te passen. Nazorg omvat ook constante dieetaanpassingen. Omdat metabolische fluctuaties optreden bij mitochondriale aandoeningen, moeten verschillende waarden zoals polsslag en bloeddruk keer op keer worden gemeten.
Bovendien moet de behandeling met supplementen worden gecontroleerd. De verantwoordelijke voedingsdeskundige controleert de effectiviteit van de voorgeschreven vitamines en past de dosering indien nodig aan. Welke maatregelen nuttig en nodig zijn in het kader van nazorg, hangt af van de respectievelijke symptomen. Kortom, neuromusculaire symptomen moeten worden gecontroleerd om complicaties vroegtijdig op te sporen.
Verdere vervolgstappen zijn afhankelijk van het doorgaans zeer variabele beloop van de ziekte. Mitochondriale ziekte vordert snel, daarom hebben de meeste patiënten meerdere keren per maand medische hulp nodig. In ernstige gevallen is voortdurende therapie noodzakelijk.
U kunt dat zelf doen
Mitochondriale ziekte kan niet causaal worden behandeld. Symptomatische therapie kan echter worden ondersteund door een aantal strategieën en maatregelen.
Als er koorts optreedt, moeten passende maatregelen worden genomen om de lichaamstemperatuur te verlagen. Klassieke methoden zoals koelpads of yoghurtwraps zijn effectief gebleken. Een korte wandeling in de frisse lucht kan ook helpen, mits de buitentemperatuur niet te laag is. Bij aanvallen moet beslist een arts worden geraadpleegd. Daarnaast moeten er eerstehulpmaatregelen worden genomen om het risico op letsel door vallen enerzijds en de krampen zelf anderzijds te verminderen. Indien mogelijk moet de getroffen persoon op de rug gaan liggen en het verkrampte deel van het lichaam kalmeren met zachte massages. Als de kramp in meerdere ledematen optreedt, kunnen warmtebehandelingen helpen. De symptomen verdwijnen meestal na een paar minuten als de aangetaste spieren consequent worden gekalmeerd en ontspannen.
Een goed alternatief voor het huishouden is sint-janskruidolie. Het kruidengeneesmiddel helpt voornamelijk bij lichte krampen in de spieren en draagt bij aan de algehele ontspanning. Vitaminen en mineralen bieden ondersteuning. Als de symptomen langer aanhouden dan normaal of als er ongebruikelijke symptomen optreden, moet een arts worden geraadpleegd.