EEN Mycosis fungoides is een zeldzame tumorziekte die voortkomt uit gedegenereerde T-lymfocyten en zich voornamelijk manifesteert in het huidweefsel. Het verloop van de tumorziekte is chronisch, progressief en slecht, waardoor de prognose van mycosis fungoides significant kan worden verbeterd door vroeg met de therapie te beginnen.
Wat is mycosis fungoides?

© Double Brain - stock.adobe.com
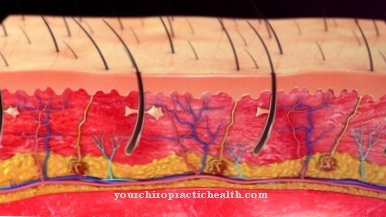
Net zo Mycosis fungoides is een zeldzaam, laaggradig (minder kwaadaardig) cutaan T-cellymfoom met een chronisch progressief verloop en afkomstig van kwaadaardige T-lymfocyten. De gedegenereerde T-lymfocyten vallen de huid aan en veroorzaken de huidbeschadiging die kenmerkend is voor mycosis fungoides.
Mycosis fungoides is geclassificeerd als een non-Hodgkin lymfoom (NHL, tumorziekte van het lymfeweefsel) en heeft een aantal speciale vormen die resulteren in een significant minder gunstige prognose. Bij zogenaamde mycosis fungoides d’emlée manifesteren tumoren in de huid en het slijmvlies (mond, neus, keelholte) zich vanaf het begin, terwijl in meer gevorderde stadia van de ziekte de inwendige organen (met name lymfeklieren, lever, milt) kunnen worden aangetast.
Bij het zogenaamde Sézary-syndroom kan ook een sterk verhoogde concentratie van gedegenereerde, atypische T-lymfocyten in het bloed worden gedetecteerd (leukemische vorm van mycosis fungoides).
oorzaken
EEN Mycosis fungoides is gebaseerd op een of meer gedegenereerde T-lymfocyten, die in het eigen immuunsysteem een belangrijke functie vervullen als afweer- of killercellen.
De gedegenereerde T-lymfocyten vallen de huid aan (cutaan T-cellymfoom) en veroorzaken de symptomen die kenmerkend zijn voor mycosis fungoïden, zoals hardnekkige, eczeemachtige huidveranderingen. De triggerende factoren voor dit degeneratieproces konden nog niet worden opgehelderd. Een verband tussen bepaalde virussen (vooral het retrovirus HTLV-1) en mycosis fungoides is nog niet bewezen.
Bovendien werd bij veel van de getroffenen die in de landbouw- of metaalverwerkende sector werken, langdurig contact met kankerverwekkende stoffen geconstateerd. Chronische ontsteking, die een verhoogde groei van T-lymfocyten veroorzaakt, wordt ook besproken als een triggerende factor voor mycosis fungoides.
Symptomen, kwalen en tekenen
Mycosis fungoides kan in eerste instantie volledig symptoomvrij zijn. De eerste tekenen zijn huidveranderingen die doen denken aan psoriasis. Bovendien vormt zich pijnlijk eczeem op de huid, dat in de loop van de ziekte littekens veroorzaakt. De huid ziet er droog en geïrriteerd uit, wat kan leiden tot jeuk en roodheid van de huid.
De ziekte kan ook oedeem op de huid veroorzaken. Deze kunnen geïnfecteerd raken en in het ergste geval leiden tot een bacteriële superinfectie. Als de tumor zich uitbreidt naar gezond weefsel, kan dit leiden tot onomkeerbare huidbeschadiging. Dan ontstaan vaak psychische klachten, zoals minderwaardigheidscomplexen en sociale angsten.
De mycosis fungoides vordert progressief, dus het veroorzaakt steeds grotere gezondheidsproblemen. Als het lymfestelsel en de inwendige organen betrokken zijn, ontstaan cardiovasculaire klachten, maagdarmklachten, hormonale stoornissen en andere gezondheidsproblemen. Dit vermindert de kwaliteit van leven aanzienlijk.
Als de tumor vroegtijdig wordt behandeld, zullen de symptomen binnen enkele weken tot maanden volledig verdwijnen. Bij vergevorderde mycosis fungoides kunnen littekens en chirurgische littekens achterblijven. Vroegtijdige behandeling voorkomt verdere symptomen en mogelijke effecten op de lange termijn, waarbij de symptomen meestal enkele weken na het begin van de behandeling verdwijnen.
Diagnose en verloop
EEN Mycosis fungoides wordt meestal gediagnosticeerd met behulp van een biopsie (weefselverwijdering) van de zieke huidgebieden. Als in het verwijderde epidermale weefsel abcesachtige ophopingen van lymfoïde cellen worden aangetroffen, kan mycosis fungoides worden aangenomen.
De diagnose wordt bevestigd door een bloedanalyse. Als een verhoogde lymfocytconcentratie en / of een verhoogd aantal immunoglobulinen van klasse E kan worden gedetecteerd, wordt de diagnose als bevestigd beschouwd.
Mycosis fungoides heeft een zeer traag verloop en veroorzaakt in het begin slechts enkele kenmerkende symptomen. Over het algemeen heeft de tumorziekte een slechte (ongunstige) prognose en is definitieve genezing uiterst zeldzaam. Indien onbehandeld, verspreiden de tumorcellen van mycosis fungoides zich via het bloed en de lymfesystemen naar de inwendige organen (lever, milt).
Complicaties
Omdat mycosis fungoides een tumorziekte is, kan het zich in sommige gevallen ook verspreiden naar ander en vooral gezond weefsel en daar tot onomkeerbare schade leiden. Om deze reden is het bij deze ziekte niet mogelijk een algemene voorspelling te doen over de symptomen en het beloop van de ziekte. Met vroege behandeling kunnen complicaties en gevolgschade echter worden voorkomen.
De getroffenen hebben vooral last van ongemak op de huid. De huid is rood gekleurd en heeft meestal ook last van onaangename jeuk. De huid is ook erg droog en kan schilferig zijn. Veel patiënten voelen zich ongemakkelijk bij de symptomen en hebben daardoor last van minderwaardigheidscomplexen of een verminderd zelfbeeld.
In sommige gevallen leidt het ook tot sociale uitsluiting en dus tot depressie en andere psychologische stoornissen. Mycosis fungoides kunnen worden beperkt en behandeld met verschillende therapieën. Het succes van de behandeling hangt sterk af van de timing en ernst van de tumor.
De mycosis fungoides kunnen ook de levensverwachting van de patiënt beperken. Vooral chemotherapie kan leiden tot verschillende complicaties en bijwerkingen die de kwaliteit van leven van de getroffenen aanzienlijk verminderen.
Wanneer moet je naar de dokter gaan?
Symptomen zoals jeuk of rood worden van de huid kunnen wijzen op een tumor die moet worden onderzocht en, indien nodig, medisch behandeld. Een bezoek aan een arts wordt aanbevolen als de symptomen langer dan een paar dagen aanhouden of als ze snel in intensiteit toenemen. Als de ziekte vroegtijdig wordt ontdekt, is de prognose goed. Neem daarom bij eerste vermoedens contact op met uw huisarts. Getroffen mensen moeten ook een dermatoloog raadplegen. Iedereen die al een tumor heeft gehad, is een van de risicopatiënten en moet met de verantwoordelijke arts praten.
Hetzelfde geldt voor mensen met een verzwakt immuunsysteem of andere lichamelijke klachten die de groei van een tumor bevorderen. Medische hulp is uiterlijk vereist wanneer complicaties zoals ernstige pijn of hormoonschommelingen worden opgemerkt. Naast de huisarts kan ook een internist of een dermatoloog worden bezocht. Bij ernstige ziekten is een orthopedisch onderzoek noodzakelijk zodat eventuele beschadigingen aan botten en gewrichten kunnen worden herkend en behandeld.
Behandeling en therapie
De therapeutische maatregelen zijn afhankelijk van één Mycosis fungoides in het huidige stadium van ontwikkeling van de tumorziekte. Aan het begin van mycosis fungoides (stadium I met vergrote lymfeklieren en eczeemachtige, schilferende plekken), worden fotochemotherapie of PUVA (psoraleen plus UV-A) en cortisone-zalven meestal gebruikt om de atypische huidveranderingen te behandelen.
Als onderdeel van deze therapie wordt psoraleen (fotosensibiliserende stof) een paar uur voor blootstelling aan langgolvig UV-A-licht lokaal of oraal aangebracht. In sommige gevallen is bestraling van de lokaal beperkte, atypische huidlaesies met röntgenstraling in dit stadium voldoende. In de gevorderde ontwikkelingsfase van mycosis fungoides (stadium II met plaque- en knobbelvorming tot stadium IV met betrokkenheid van de inwendige organen) wordt PUVA-therapie gebruikt in combinatie met immunotherapie met interferon-alfa.
Als het lymfestelsel en de inwendige organen zijn betrokken, zijn aanvullende maatregelen voor chemotherapie en bestraling meestal geïndiceerd bij mycosis fungoides. De toegediende chemotherapeutische middelen (vooral cytostatica) vernietigen de tumorcellen en remmen de celgroei.
Afhankelijk van de tolerantie en de respons op de therapie van de persoon met mycosis fungoides, omvat chemotherapie verschillende cycli en een individueel aangepaste medicijnmix (inclusief prednisolon, cyclofosfamide, adriblastine, vincristine).
Outlook & prognose
De prognose van mycosis fungoides is gebaseerd op het stadium van de ziekte. Genezing is mogelijk in fase I. De aandoening kan vele jaren aanhouden en aanhoudend lichamelijk ongemak veroorzaken. In de loop van stadium II mycosis fungoides worden ernstige complicaties zoals inwendige organen aangetast, die uiteindelijk tot de dood leiden. De kwaliteit van leven en de levensverwachting worden daardoor ernstig beperkt.
Het vooruitzicht op verbetering van de symptomen wordt in stadium II niet meer gegeven. Alleen chemotherapie kan worden overwogen in het geval van lymfeklier- en orgaanbetrokkenheid in een vergevorderd stadium van de ziekte. De behandeling beschadigt echter ook gezond weefsel en leidt tot complicaties zoals haaruitval, gastro-intestinale aandoeningen en een verhoogde vatbaarheid voor infecties.
Chemotherapie is een grote belasting en stress voor de getroffenen en kan blijvende schade aanrichten. Fase III mycosis fungoides is meestal niet te behandelen. Grote delen van de huid worden aangetast, waardoor de patiënten last hebben van chronische pijn en ernstig ongemak, die niet betrouwbaar met medicatie te behandelen zijn. Stadium IV mycosis fungoides heeft een korte levensverwachting omdat grote delen van het lichaam worden aangetast.
preventie
Omdat de oorzaken van het celdegeneratieproces in a Mycosis fungoides worden niet verduidelijkt, er zijn geen preventieve maatregelen bekend. Over het algemeen moeten mogelijke triggers van mycosis-fungoïden, zoals kankerverwekkende stoffen, worden vermeden en chronische ontstekingen in een vroeg stadium worden behandeld.
Nazorg
In de meeste gevallen heeft de persoon met mycosis fungoides slechts zeer beperkte of zeer weinig directe vervolgmaatregelen beschikbaar. De betrokkene dient daarom zeer vroeg een arts te raadplegen om verdere complicaties en klachten te voorkomen. Hoe eerder deze tumor wordt herkend en behandeld, hoe beter het verdere verloop van de ziekte vaak is.
Daarom moeten de getroffenen idealiter contact opnemen met een arts bij de eerste tekenen van de ziekte. Patiënten zijn vaak afhankelijk van het gebruik van verschillende medicijnen en ook van het gebruik van verschillende zalven en crèmes. De instructies van de arts moeten worden opgevolgd, met regelmatige inname en gebruik, evenals de voorgeschreven dosering.
Als iets onduidelijk is of als er ernstige bijwerkingen zijn, moeten de getroffenen altijd een arts met mycosis fungoides raadplegen. Veel van de getroffenen zijn ook tijdens de behandeling afhankelijk van psychologische hulp, waarbij de steun van hun eigen familie een zeer positief effect kan hebben op het verdere verloop van de ziekte. In sommige gevallen vermindert mycosis fungoides ook de levensverwachting van de patiënt.
U kunt dat zelf doen
In het geval van mycosis fungoides zijn de mogelijke zelfhulpmaatregelen afhankelijk van het stadium van de tumorziekte. In de eerste fase kunnen de symptomen worden verlicht met cortisone-zalven en vergelijkbare preparaten. In combinatie met een individueel dieet en matige lichaamsbeweging kan de groei van de tumoren worden vertraagd en het genezingsproces ondersteund.
In de gevorderde stadia moeten mycosis fungoides in het ziekenhuis worden behandeld. De therapie kan door de patiënt ondersteund worden met diverse preparaten uit de natuurgeneeskunde en homeopathie. De belangrijkste zelfmaatregel is echter om een klachtendagboek bij te houden en daarin eventuele symptomen en klachten vast te leggen. Op basis van deze informatie kan de medicatie optimaal worden aangepast. Als chemotherapie wordt uitgevoerd, moet de patiënt het rustig aan doen en tegelijkertijd zijn dieet aanpassen.
De therapie is een grote belasting voor het lichaam en de psyche, daarom moeten uitgebreide voorbereidende maatregelen worden genomen. Samen met de patiënt zal de arts passende maatregelen nemen om de symptomen te verminderen en de therapie zo aangenaam mogelijk te maken. Therapeutisch advies is ook nuttig. In gesprek met een psycholoog kan de ziekte worden aangepakt en gemakkelijker worden aangepakt.


.jpg)
.jpg)











.jpg)

.jpg)